Блокаторы кальциевых каналов — важная группа лекарств для лечения сердечно-сосудистых заболеваний. Они ингибируют поступление ионов кальция в клетки, что расслабляет гладкую мускулатуру сосудов, снижает сердечный ритм и уменьшает потребность миокарда в кислороде. В статье рассмотрим основные классы блокаторов, их механизмы действия, показания и возможные побочные эффекты. Знание этих особенностей поможет врачам и пациентам эффективнее управлять состоянием здоровья и выбирать оптимальные схемы терапии.
Механизм действия
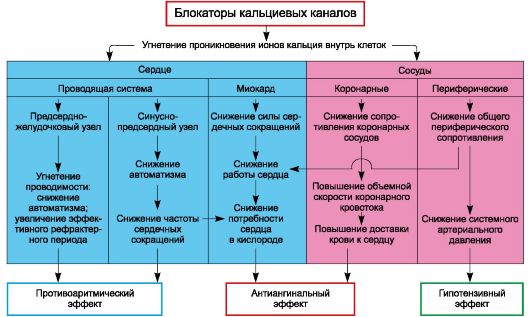
Эти медикаменты замедляют поступление кальция в клетки, что приводит к расширению коронарных сосудов и улучшению кровообращения в сердечной мышце. В результате этого повышается уровень кислорода, поступающего к миокарду, а также улучшается выведение продуктов обмена веществ.
Снижая частоту сердечных сокращений и сократимость миокарда, антиаритмические препараты уменьшают потребность сердца в кислороде. Они также способствуют улучшению диастолической функции миокарда, что означает его способность к расслаблению.
Антиаритмические препараты расширяют периферические артерии, что помогает снизить артериальное давление.
Некоторые из этих средств, такие как верапамил и дилтиазем, обладают антиаритмическими свойствами.
Эти препараты снижают агрегацию тромбоцитов, что препятствует образованию тромбов в коронарных сосудах. Они также имеют антиатерогенные эффекты, улучшая показатели обмена холестерина. Антиаритмические препараты защищают клетки, подавляя процессы перекисного окисления липидов и замедляя выход опасных лизосомальных ферментов в цитоплазму.
Врачи отмечают, что блокаторы кальциевых каналов играют важную роль в лечении различных сердечно-сосудистых заболеваний. Эти препараты помогают снижать артериальное давление, уменьшая нагрузку на сердце и улучшая его работу. Врачи подчеркивают, что существует несколько классов блокаторов, включая дигидропиридины и недигидропиридины, каждый из которых имеет свои особенности и показания. Например, дигидропиридины чаще используются для лечения гипертонии, тогда как недигидропиридины могут быть более эффективными при лечении стенокардии и аритмий. Специалисты также обращают внимание на побочные эффекты, такие как отеки и головные боли, которые могут возникать у некоторых пациентов. В целом, правильный выбор и индивидуальная настройка терапии с использованием блокаторов кальциевых каналов могут значительно улучшить качество жизни пациентов.
https://youtube.com/watch?v=MPs26CVtk_o
Классификация в зависимости от химического строения
Антиангинальные препараты (АК) классифицируются на три группы в зависимости от их химической структуры. Каждая из этих групп включает в себя лекарства первого и второго поколений, которые отличаются по степени избирательности действия и продолжительности эффекта.
Классификация антиангинальных препаратов:
Производные дифенилалкиламина:
- 1 поколение: верапамил (изоптин, финоптин);
- 2 поколение: анипамил, галлопамил, фалипамил.
Производные бензотиазепина:
- 1 поколение: дилтиазем (кардил, дилзем, тилзем, дилакор);
- 2 поколение: алтиазем.
Производные дигидропиридина:
- 1 поколение: нифедипин (коринфар, кордафен, кордипин, фенигидин);
- 2 поколение: амлодипин (норваск), исрадипин (ломир), никардипин (карден), нимодипин, нисолдипин (сискор), нитрендипин (байпресс), риодипин, фелодипин (плендил).
Препараты на основе дифенилалкиламина (верапамил) и бензотиазепина (дилтиазем) оказывают влияние как на сердечную мышцу, так и на сосуды. Они обладают выраженным антиангинальным, антиаритмическим и гипотензивным эффектами, а также способствуют снижению частоты сердечных сокращений.
В отличие от них, производные дигидропиридина преимущественно расширяют сосуды и обладают антигипертензивным и антиангинальным действием. Эти препараты не применяются для лечения аритмий и могут приводить к увеличению частоты сердечных сокращений. Их эффективность при стенокардии напряжения и гипертонии более выражена по сравнению с первыми двумя группами.
На сегодняшний день активно используются производные дигидропиридина второго поколения, особенно амлодипин, который отличается длительным действием и хорошей переносимостью.
| Класс препарата | Механизм действия | Примеры препаратов |
|---|---|---|
| Дигидропиридины | Преимущественно действуют на гладкую мускулатуру сосудов, вызывая вазодилатацию. | Амлодипин, Нифедипин, Фелодипин, Лерканидипин |
| Недигидропиридины (Фенилалкиламины) | Преимущественно действуют на миокард и проводящую систему сердца, уменьшая частоту сердечных сокращений и сократимость. | Верапамил |
| Недигидропиридины (Бензотиазепины) | Обладают промежуточным действием между дигидропиридинами и фенилалкиламинами, влияя как на сосуды, так и на сердце. | Дилтиазем |
Показания к применению
https://youtube.com/watch?v=eXjeM6L2J_4
Стенокардия напряжения
Для длительного лечения стенокардии напряжения используются верапамил и дилтиазем. Эти препараты особенно рекомендованы для молодых пациентов, у которых стенокардия сочетается с синусовой брадикардией, артериальной гипертензией, бронхиальной обструкцией, гиперлипидемией, дискинезией желчевыводящих путей и предрасположенностью к диарее. Дополнительными показаниями для назначения этих средств являются облитерирующий атеросклероз сосудов нижних конечностей и цереброваскулярная недостаточность.
Во многих случаях целесообразно применять комбинированную терапию, которая включает в себя дилтиазем и бета-адреноблокаторы. Сочетание антагонистов кальция с нитратами не всегда дает желаемый эффект. Комбинация бета-блокаторов и верапамила должна использоваться с осторожностью, чтобы избежать риска выраженной брадикардии, артериальной гипотонии, нарушений сердечной проводимости и снижения сократимости миокарда.
Инфаркт миокарда
Применение дилтиазема у пациентов с мелкоочаговым инфарктом миокарда (так называемым «инфарктом миокарда без зубца Q») может быть оправданным, при условии, что нет признаков сердечной недостаточности, а фракция выброса составляет более 40%.
В случае трансмурального инфаркта миокарда (с зубцом Q) использование антикоагулянтов не рекомендуется.
https://youtube.com/watch?v=E1Uqaasf5Ms
Гипертоническая болезнь
Антагонисты кальция способны способствовать обратному развитию гипертрофии левого желудочка, защищают почки и не вызывают нарушений обмена веществ. Поэтому они активно применяются в лечении гипертонической болезни. Особенно эффективны производные нифедипина второго поколения, такие как амлодипин.
Эти медикаменты особенно полезны при сочетании артериальной гипертензии со стенокардией при физической нагрузке, нарушениями липидного обмена и обструктивными заболеваниями легких. Они также способствуют улучшению функции почек при диабетической нефропатии и хронической почечной недостаточности.
Препарат «Нимотоп» особенно рекомендуется при сочетании гипертензии и цереброваскулярной недостаточности. В случаях нарушения сердечного ритма и гипертонии рекомендуется использование препаратов из групп верапамила и дилтиазема.
Нарушения сердечного ритма
В терапии аритмий используются препараты из классов верапамила и дилтиазема. Эти лекарства замедляют проводимость сердечного ритма и уменьшают автоматизм синусового узла. Они эффективно блокируют механизм re-entry при суправентрикулярных тахикардиях.
Антиаритмические препараты (АК) применяются для купирования и предотвращения приступов суправентрикулярной тахикардии. Кроме того, они способствуют снижению частоты сердечных сокращений при фибрилляции предсердий. Эти медикаменты также назначаются для лечения суправентрикулярной экстрасистолии.
Однако при желудочковых нарушениях ритма АК не показывают своей эффективности.
Побочные эффекты
Антагонисты кальция (АК) способствуют расширению кровеносных сосудов. Это может привести к таким симптомам, как головокружение, головная боль, покраснение кожи лица и учащенное сердцебиение. Низкий тонус сосудов может вызывать отеки в области голеней, голеностопных суставов и стоп, что особенно заметно при применении препаратов на основе нифедипина.
Антагонисты кальция также негативно влияют на сокращения миокарда (отрицательное инотропное действие), замедляют сердечный ритм (отрицательное хронотропное действие) и снижают проводимость между предсердиями и желудочками (отрицательное дромотропное действие). Эти побочные эффекты чаще всего наблюдаются у производных верапамила и дилтиазема.
При использовании нифедипина могут возникать такие побочные эффекты, как запоры, диарея, тошнота, а в редких случаях — рвота. У некоторых пациентов применение верапамила в больших дозах может приводить к выраженным запорам.
Редко наблюдаются кожные реакции, которые могут проявляться покраснением, сыпью, зудом, дерматитом и васкулитом. В тяжелых случаях возможно развитие синдрома Лайелла.
Синдром отмены
Вследствие резкого прекращения использования антагонистов кальция гладкие мышцы коронарных и периферических сосудов начинают проявлять повышенную чувствительность к ионам кальция. Это может привести к спазму данных артерий, что, в свою очередь, может вызвать учащение приступов стенокардии и повышение артериального давления. Синдром отмены менее выражен у пациентов, принимающих верапамил.
Противопоказания
Из-за различий в фармакологическом воздействии медикаментов противопоказания для различных групп препаратов могут отличаться.
Производные верапамила и дилтиазема не следует применять при синдроме слабости синусового узла, атриовентрикулярной блокаде, систолической дисфункции левого желудочка и кардиогенном шоке. Эти препараты противопоказаны при систолическом артериальном давлении ниже 90 мм рт. ст., а также при синдроме Вольфа-Паркинсона-Уайта с антероградным проведением по дополнительному пути.
Препараты из групп верапамила и дилтиазема имеют относительные противопоказания при дигиталисной интоксикации, выраженной синусовой брадикардии (менее 50 ударов в минуту) и предрасположенности к тяжелым запорам. Их не следует сочетать с бета-адреноблокаторами, нитратами, празозином, хинидином и дизопирамидом, так как это может привести к резкому снижению артериального давления.
Фармакокинетика и фармакодинамика
Фармакокинетика блокаторов кальциевых каналов (БКК) охватывает процессы всасывания, распределения, метаболизма и выведения этих препаратов из организма. БКК могут быть пероральными, парентеральными или трансдермальными, что влияет на их всасывание. Пероральные формы, такие как амлодипин и нифедипин, обычно хорошо всасываются из желудочно-кишечного тракта, однако их биодоступность может варьироваться в зависимости от первого прохождения через печень. Например, нифедипин имеет низкую биодоступность из-за значительного метаболизма в печени, в то время как амлодипин обладает высокой биодоступностью, достигающей 60-65%.
Распределение БКК в организме зависит от их липофильности и способности связываться с белками плазмы. Большинство БКК, таких как верапамил и дилтиазем, имеют высокий уровень связывания с белками (70-90%), что может влиять на их эффективность и безопасность. Объем распределения также варьируется: препараты с высокой липофильностью, как правило, имеют больший объем распределения, что позволяет им достигать тканей, таких как сердце и сосуды.
Метаболизм БКК происходит преимущественно в печени с участием ферментов системы цитохрома P450. Например, верапамил метаболизируется в основном с помощью CYP3A4, что может привести к лекарственным взаимодействиям с другими препаратами, которые также метаболизируются этим ферментом. Некоторые БКК, такие как амлодипин, имеют более длительный период полувыведения, что позволяет им поддерживать стабильный уровень в плазме крови и уменьшает частоту дозирования.
Выведение БКК осуществляется через почки и кишечник. Важно отметить, что у пациентов с нарушениями функции почек или печени может потребоваться коррекция дозы, чтобы избежать накопления препарата и потенциальных побочных эффектов. Например, у пациентов с тяжелой печеночной недостаточностью следует с осторожностью назначать верапамил, так как его метаболизм может быть значительно замедлен.
Фармакодинамика БКК заключается в их способности блокировать кальциевые каналы, что приводит к снижению внутриклеточного уровня кальция в гладкой мускулатуре и кардиомиоцитах. Это, в свою очередь, вызывает расслабление гладкой мускулатуры сосудов, что приводит к вазодилатации и снижению артериального давления. БКК также уменьшают частоту сердечных сокращений и силу сердечных сокращений, что делает их эффективными в лечении различных сердечно-сосудистых заболеваний, таких как гипертония, стенокардия и аритмии.
Различные классы БКК (дигидропиридины, фенилалкиламины и бензотиазепины) имеют свои особенности в фармакодинамике. Дигидропиридины, такие как амлодипин и нифедипин, преимущественно вызывают вазодилатацию, тогда как верапамил и дилтиазем оказывают более выраженное влияние на сердечную проводимость и сокращаемость. Это различие в механизме действия позволяет врачам выбирать наиболее подходящий препарат в зависимости от клинической ситуации и индивидуальных особенностей пациента.
Сравнительный анализ различных препаратов
Блокаторы кальциевых каналов (БКК) представляют собой группу лекарственных средств, которые используются для лечения различных сердечно-сосудистых заболеваний. Они действуют, блокируя вход кальция в клетки, что приводит к расслаблению гладкой мускулатуры и снижению сердечного выброса. В зависимости от их химической структуры и механизма действия, БКК можно разделить на три основные группы: производные дигидропиридина, фенилалкиламины и бензотиазепины.
1. Дигидропиридины
Дигидропиридины, такие как амлодипин, нифедипин и фелодипин, являются наиболее распространенной группой БКК. Они преимущественно действуют на сосудистые кальциевые каналы, что приводит к вазодилатации и снижению артериального давления. Эти препараты имеют длительное действие и хорошо переносятся пациентами.
- Аmlodipin: Обладает длительным периодом полувыведения, что позволяет применять его один раз в день. Эффективен при лечении гипертонии и стенокардии.
- Нифедипин: Имеет более короткий период действия и может вызывать рефлекторную тахикардию. Чаще используется в форме пролонгированных таблеток.
- Фелодипин: Обладает хорошей селективностью к сосудам и минимальным влиянием на сердечный ритм, что делает его предпочтительным для пациентов с сердечно-сосудистыми заболеваниями.
2. Фенилалкиламины
Фенилалкиламины, такие как верапамил, действуют как на сосуды, так и на сердце, уменьшая частоту сердечных сокращений и проводимость. Они часто используются для лечения аритмий и стенокардии.
- Верапамил: Эффективен при лечении тахикардий и стенокардии, но может вызывать побочные эффекты, такие как запоры и головокружение. Его применение требует осторожности у пациентов с сердечной недостаточностью.
3. Бензотиазепины
Бензотиазепины, такие как дiltiazem, обладают комбинированным действием, влияя как на сосуды, так и на сердце. Они могут использоваться для лечения гипертонии, стенокардии и некоторых типов аритмий.
- Дiltiazem: Имеет умеренное влияние на частоту сердечных сокращений и может быть использован как для лечения гипертонии, так и для контроля сердечного ритма. Часто применяется в комбинации с другими антигипертензивными средствами.
Сравнение эффективности и безопасности
Эффективность БКК зависит от их типа и индивидуальных особенностей пациента. Дигидропиридины чаще всего используются для контроля артериального давления, в то время как фенилалкиламины и бензотиазепины более эффективны при лечении аритмий. Важно учитывать побочные эффекты, такие как отеки, головная боль и запоры, которые могут различаться в зависимости от группы препаратов.
При выборе БКК необходимо учитывать наличие сопутствующих заболеваний, таких как диабет, хроническая обструктивная болезнь легких или сердечная недостаточность, а также взаимодействие с другими лекарственными средствами. В целом, БКК являются важной частью терапии сердечно-сосудистых заболеваний и могут значительно улучшить качество жизни пациентов при правильном выборе и использовании.
Перспективы и новые разработки в области блокаторов кальциевых каналов
Блокаторы кальциевых каналов (БКК) представляют собой важную группу лекарственных средств, используемых для лечения различных сердечно-сосудистых заболеваний, таких как гипертония, стенокардия и аритмии. В последние годы наблюдается активное развитие новых препаратов и формулировок, что открывает новые горизонты в терапии и улучшении качества жизни пациентов.
Одним из ключевых направлений в разработке БКК является создание селективных и высокоэффективных молекул, которые минимизируют побочные эффекты, связанные с традиционными препаратами. Например, новые препараты, такие как амлодипин и нифедипин, демонстрируют улучшенные фармакокинетические свойства, что позволяет уменьшить частоту дозирования и повысить приверженность пациентов к лечению.
Кроме того, исследуются новые механизмы действия БКК. В частности, акцент делается на модификацию существующих молекул для повышения их селективности к определённым типам кальциевых каналов, таким как L-тип и T-тип. Это может привести к более точечному воздействию на сердечно-сосудистую систему и снижению риска побочных эффектов, таких как отеки и головная боль.
Также активно изучаются комбинации БКК с другими классами препаратов, такими как ингибиторы ангиотензин-превращающего фермента (АПФ) и бета-блокаторы. Комбинированная терапия может обеспечить синергетический эффект, улучшая контроль артериального давления и снижая риск сердечно-сосудистых событий. Исследования показывают, что такие комбинации могут быть особенно полезны у пациентов с сопутствующими заболеваниями, такими как диабет и хроническая болезнь почек.
Важным направлением является также разработка новых форм доставки БКК. Например, использование трансдермальных систем или ингаляторов может значительно улучшить удобство применения и повысить эффективность лечения. Такие инновации могут стать особенно актуальными для пациентов с ограниченной способностью к пероральному приему препаратов.
Не менее значимым является исследование долгосрочных эффектов применения БКК. В последние годы появились данные о том, что некоторые из них могут оказывать не только симптоматическое, но и прогностическое воздействие на течение сердечно-сосудистых заболеваний. Это открывает новые возможности для использования БКК в качестве кардиопротекторов, что требует дальнейших клинических исследований.
В заключение, перспективы развития блокаторов кальциевых каналов выглядят многообещающими. Новые препараты и подходы к терапии могут значительно улучшить результаты лечения и качество жизни пациентов с сердечно-сосудистыми заболеваниями. Однако для достижения этих целей необходимо продолжать активные исследования и клинические испытания, направленные на оценку безопасности и эффективности новых молекул и комбинаций.