Тромбофлебит нижних конечностей — серьезное заболевание, требующее внимательной диагностики и лечения. В статье рассмотрим ключевые аспекты выявления и терапии, включая современные методы диагностики и принципы медикаментозного и хирургического лечения. Понимание особенностей тромбофлебита и своевременное обращение за медицинской помощью могут снизить риск осложнений и улучшить качество жизни пациентов. Эта информация полезна как для медицинских специалистов, так и для пациентов, стремящихся лучше понять свое состояние и варианты лечения.
Диагностика
Для диагностики тромбофлебита нижних конечностей применяются следующие методы:
- сбор анамнеза пациента;
- визуальный осмотр и выполнение функциональных тестов (симптомы Гоманса, Раминеца, Левенберга, Малера, Лувель-Лубри);
- лабораторные исследования;
- инструментальные методы диагностики.
Выбор лабораторных и инструментальных методов обследования осуществляется врачом на основе анализа жалоб и результатов осмотра.
Лабораторные исследования при тромбофлебите включают:
- общий анализ крови;
- тест на уровень протромбинового индекса;
- коагулограмму;
- анализ на C-реактивный белок;
- тромбоэластограмму и другие исследования, отражающие состояние свертывающей системы крови.
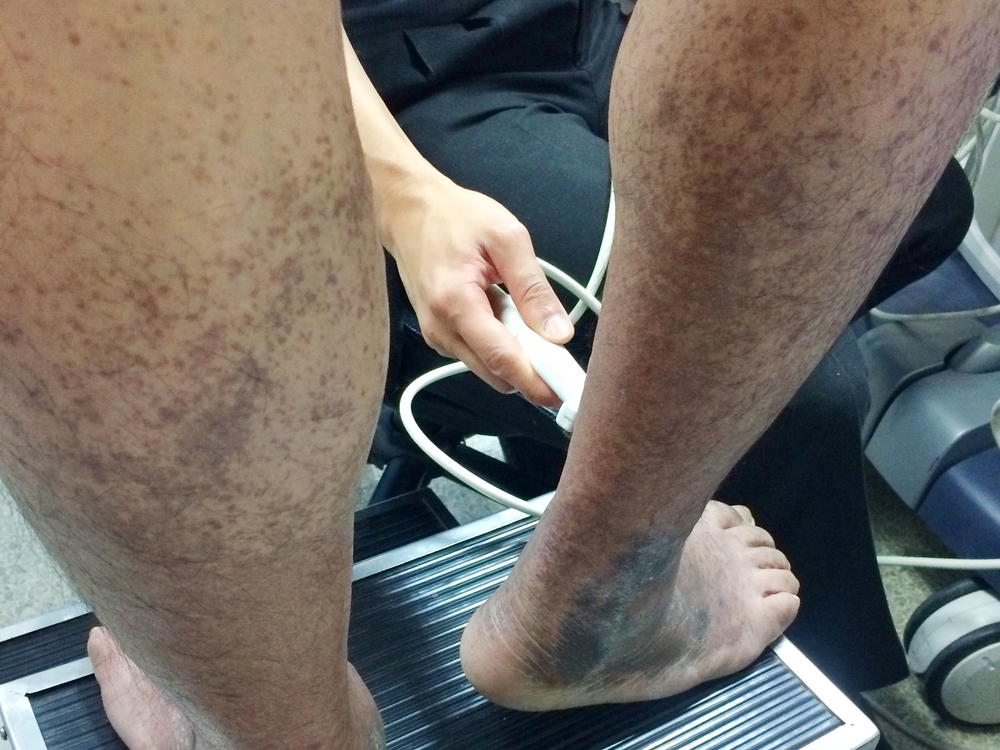
Для инструментальной диагностики тромбофлебита нижних конечностей могут использоваться различные методы, однако чаще всего для получения подробной информации о состоянии вен и локализации тромба достаточно дуплексного ультразвукового ангиосканирования с цветным доплеровским картированием (или дуплексного триплексного сканирования). Этот неинвазивный, безопасный и информативный метод обследования, в отличие от стандартного дуплексного сканирования, позволяет кодировать информацию с помощью цвета. Во время исследования врач может оценить сосуды в нескольких проекциях и получить следующую информацию:
- морфологическое состояние вен и артерий;
- состояние венозных клапанов;
- характеристики тромба и место его образования;
- состояние кровотока;
- проходимость сосудов;
- наличие атеросклеротических бляшек.
Если результаты дуплексного ультразвукового ангиосканирования с цветным доплеровским картированием вызывают сомнения, пациенту могут быть предложены дополнительные методы инструментальной диагностики:
- флебография;
- флебоманометрия;
- рентгеноконтрастная КТ-флебография;
- флебосцинтиграфия;
- ретроградная илеокаваграфия;
- фотоплетизмография.
Врачи подчеркивают важность ранней диагностики тромбофлебита нижних конечностей, так как это заболевание может привести к серьезным осложнениям. Основными методами диагностики являются ультразвуковое исследование вен и клинический осмотр, что позволяет выявить наличие тромбов и оценить состояние венозной системы. Лечение, как правило, включает консервативные методы, такие как назначение антикоагулянтов и компрессионной терапии. В некоторых случаях может потребоваться хирургическое вмешательство для удаления тромба. Врачи также акцентируют внимание на необходимости изменения образа жизни, включая физическую активность и контроль массы тела, что способствует профилактике рецидивов. Комплексный подход к лечению и профилактике тромбофлебита позволяет значительно улучшить качество жизни пациентов и снизить риск осложнений.
https://youtube.com/watch?v=F3ceQJfPNlM
Лечение
Лечение всех видов тромбофлебита должно быть проведено вовремя, комплексно, с учетом длительности и в рамках курсовой терапии. Процесс должен осуществляться в флебологических или сосудистых хирургических отделениях под наблюдением врачей с соответствующей квалификацией. Если нет возможности обратиться в такие специализированные учреждения, лечение тромбофлебита нижних конечностей может быть организовано в общехирургических отделениях.
| Аспект | Описание | Методы/Подходы |
|---|---|---|
| Диагностика | Выявление тромбофлебита, определение его типа и степени тяжести. | Клинический осмотр: пальпация, оценка кожных покровов, измерение окружности конечностей. Лабораторные исследования: общий анализ крови (лейкоцитоз, повышение СОЭ), коагулограмма (Д-димер, фибриноген). Инструментальные методы: УЗИ вен нижних конечностей (дуплексное сканирование), флебография (редко), КТ-ангиография (при подозрении на тромбоэмболию легочной артерии). |
| Лечение (острый период) | Устранение воспаления, предотвращение распространения тромба и осложнений. | Консервативное: * Медикаментозное: * Антикоагулянты: низкомолекулярные гепарины (НМГ), прямые оральные антикоагулянты (ПОАК). * НПВС: для уменьшения боли и воспаления (диклофенак, ибупрофен). * Флеботоники: для улучшения тонуса вен (диосмин, гесперидин). * Местное лечение: гели и мази с гепарином, НПВС. * Компрессионная терапия: эластичные бинты, компрессионный трикотаж. * Постельный режим: при выраженном болевом синдроме и риске отрыва тромба. Хирургическое (при определенных показаниях): * Тромбэктомия: удаление тромба. * Кроссэктомия: перевязка большой подкожной вены. |
| Лечение (хронический период и профилактика) | Предотвращение рецидивов, улучшение венозного оттока, снижение риска посттромбофлебитического синдрома. | Длительная антикоагулянтная терапия: ПОАК или антагонисты витамина К (варфарин) по показаниям. Компрессионная терапия: постоянное ношение компрессионного трикотажа. Изменение образа жизни: регулярная физическая активность, контроль веса, отказ от курения. Флеботоники: курсовое применение. Физиотерапия: магнитотерапия, лазеротерапия (по показаниям). Диспансерное наблюдение: регулярные осмотры у флеболога, УЗИ контроль. |
Госпитализация или амбулаторный режим?
При первичном возникновении воспалительных процессов в ранее здоровых венах, а также при поверхностном тромбофлебите вен голени и стопы, консервативное лечение осуществляется врачом-флебологом на амбулаторной основе. Госпитализация может потребоваться, если в течение 10-14 дней с момента начала заболевания не наблюдается положительных изменений, или если в патологический процесс вовлекаются глубокие вены нижних конечностей. Кроме того, пациенты, находящиеся на амбулаторном лечении, должны быть проинформированы врачом о необходимости немедленного обращения за медицинской помощью в случае появления симптомов тромбоза вен бедра, что может потребовать их госпитализации в хирургическое отделение.
К показаниям для госпитализации пациентов с тромбофлебитом нижних конечностей относятся следующие состояния:
- тромбофлебит глубоких вен;
- восходящий тромбофлебит голени;
- поражение вен бедра тромбофлебитом.
https://youtube.com/watch?v=r_fuTFxg26Y
Постельный режим и двигательная активность
В зависимости от степени поражения вен пациентам рекомендуется ограничить физическую активность. Следует избегать подъема тяжестей, бега, быстрой ходьбы и любых действий, которые требуют напряжения мышц живота и нижних конечностей. Строгий постельный режим при тромбофлебите необходим лишь небольшому числу пациентов, поскольку умеренная физическая активность помогает предотвратить застой крови в ногах. Вопрос о продолжительности постельного режима решается на основе результатов диагностического обследования:
- При поверхностном тромбозе, если нет риска отрыва тромба от венозной стенки и развития тромбоэмболии легочной артерии, строгий постельный режим рекомендуется на первые 3-5 дней заболевания.
- В случаях, когда данные УЗИ сосудов вызывают сомнения, при тромбозе подвздошной и бедренной вен, наличии четких признаков эмболии или если в анамнезе пациента уже была тромбоэмболия легочной артерии, продолжительность постельного режима определяется исключительно врачом и может составлять от 10 до 12 дней.
В течение указанного врачом времени нога пациента должна находиться в приподнятом положении. Применение тепловых процедур и массажа во время острого воспалительного процесса полностью исключается. В дальнейшем постельный режим и физическая активность пациента постепенно увеличиваются.
Медикаментозное лечение
Медикаментозное лечение тромбофлебита направлено на борьбу с образованием тромбов, воспалительными процессами и болевыми ощущениями. Врач может назначить пациентам препараты разных фармакологических групп как для наружного, так и для внутреннего применения. Важно, чтобы в процессе терапии пациент регулярно, 1-2 раза в неделю, контролировал показатели крови.
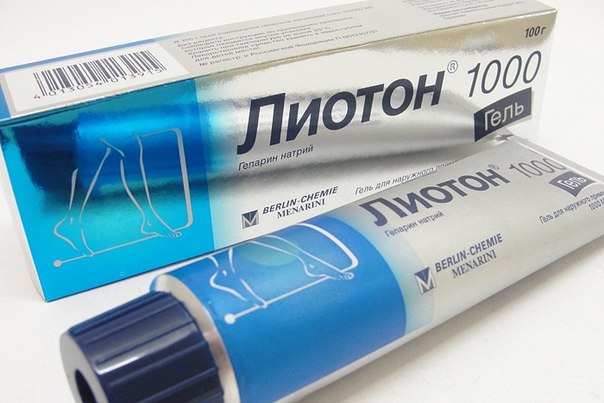
Для местного лечения тромбофлебита нижних конечностей подходят следующие мази и гели:
- на основе гепарина: Гепариновая мазь, Лиотон, Венобене, Гепаноловая, Гепатромбиновая, Тромбофоб, Гепароид Лечива и другие;
- на основе нестероидных противовоспалительных средств: Кетонал, Вольтарен Эмульгель, Индометацин-Акри, Финалгель, Долгит и другие;
- на основе кортикостероидов: Гидрокортизон, Акортин, Преднизолон, Адвантан, Целостодерм, Лориден и другие;
- на основе флебопротекторов: Венитан, Гинкор-гель, Мисвенгал, Мадекассол, Троксевазин, Цикло 3 крем, Венорутон и другие.
Рекомендуется наносить мази и гели для лечения тромбофлебита тонким слоем, легкими втирающими движениями, 3-4 раза в день. Местные препараты, относящиеся к различным фармакологическим группам, следует использовать с определенными интервалами в течение дня. После нанесения мази или геля рекомендуется держать ногу в приподнятом положении в течение 20 минут, а затем забинтовать эластичным бинтом или надеть компрессионные чулки.
Если у пациента имеются трофические язвы, некротические или гнойные осложнения, могут быть назначены мази:
- на основе антибактериальных средств: Диоксиколь, Левомиколь, Левосин;
- на основе ионизированного серебра: Дермазин, Аргосульфан;
- на основе протеолитических ферментов и депротеинизированных дериватов крови телят: Ируксол, Протеокс-ТМ, Протеокс-Т, Солкосерил и другие.
В схему медикаментозного лечения тромбофлебита нижних конечностей входят препараты для внутреннего применения:
- дезагреганты: Трентал, Пентоксифиллин, Курантил, Реоплиглюкин, Аспирин, Никотиновая кислота и её производные;
- антикоагулянты: Гепарин, Анфибра, Фенилин, Фраксипарин, Фрагмин и другие;
- нестероидные противовоспалительные средства: Диклофенак, Кетопрофен, Реопирин, Ибупрофен и другие;
- фибринолитические ферменты: Фибринолизин, Трипсин, Стрептокиназа, Химотрипсин, Урокиназа;
- ингибиторы ЦОГ-2: Мелоксикам, Целекоксиб, Нимесулид и другие;
- производные рутина: Аскорутин, Докси-Хем, Рутин, Троксевазин, Венорутон, Анавенол, Гливенол, Троксерутин;
- флеботоники и флебопротекторы: Детралекс, Эскузан, Доксиум, Репарил, Эндотелон, Вазобрал, Гинкор-форт, Цикло 3 Форт;
- антиоксиданты: Токоферол, АЕвит;
- энзимы: Флогэнзим, Вобэнзим;
- антигистаминные препараты: Димедрол, Супрастин, Цетрин, Тавегил и другие.
В последние годы флебологи реже прибегают к использованию антибактериальных средств для лечения тромбофлебита нижних конечностей, так как они могут способствовать сгущению крови и образованию тромбов. Однако при септической форме тромбофлебита, осложненной метастатическими абсцессами в почках, головном мозге, легких или флегмоной конечности, в анализах крови могут быть выявлены патогенные бактерии. В таких случаях врач может назначить антибиотикотерапию, основываясь на результатах анализа. Антибиотики также могут вводиться во время местных внутривенных новокаиновых блокад, для чего в 0,25% раствор новокаина добавляется необходимый антибиотик, а полученный раствор вводится в выбранный участок вен.
Для снятия сильного болевого синдрома могут использоваться новокаиновые поясничные блокады по Вишневскому.
Компрессионная терапия
Использование эластичного бинтования ног показано при тромбофлебите поверхностных вен. В первые дни воспалительного процесса рекомендуется применять бинты средней степени растяжимости. По мере уменьшения остроты симптомов можно отказаться от бинтов и перейти на ношение колготок, трико, чулок или гольфов II или III класса компрессии.
Как правило, эластичное бинтование не рекомендуется при тромбофлебите глубоких вен, так как создание компрессии может затруднить венозный отток через глубокие вены и привести к значительному застою крови в сосудах нижних конечностей. Кроме того, дополнительное сжатие поверхностных вен может усугубить болевые ощущения. В таких ситуациях врач может порекомендовать ношение компрессионного трикотажа уже на этапе выздоровления или ремиссии.
Продолжительность компрессионной терапии определяется в зависимости от клинических проявлений основного заболевания и подбирается индивидуально для каждого пациента.
Физиотерапия
В начальные дни появления или обострения тромбофлебита рекомендуется применять местное охлаждение кожи на ногах с помощью компрессов или локальной криотерапии. Эта простая, но эффективная мера обеспечивает значительное облегчение боли и уменьшает воспаление. В дальнейшем пациенту могут быть предложены следующие процедуры:
- электрофорез с 2% раствором Трентала, 1% раствором Никотиновой кислоты, Гепарином, 5% раствором Аспирина, Фибринолизином, 5% раствором Теоникола;
- магнитотерапия;
- УВЧ-терапия;
- инфракрасная лазерная терапия;
- парафиновые аппликации;
- СУФ-облучение;
- озокеритотерапия;
- гирудотерапия;
- душ Шарко;
- радоновые ванны;
- сероводородные ванны;
- хлоридно-натриевые ванны;
- местная дарсонвализация.
После того как воспалительный процесс, связанный с тромбофлебитом, утихнет, пациенту рекомендуется пройти курсы лечебной физкультуры, которые должны проводиться под контролем врача-физиотерапевта.
Малоинвазивные методики лечения
При недостаточной эффективности консервативного лечения тромбофлебита нижних конечностей могут быть использованы различные малоинвазивные подходы.
На ранних стадиях заболевания пациенту могут быть рекомендованы следующие методы терапии:
- Радиочастотная облитерация сосудов. Эта процедура не требует хирургических разрезов и может проводиться в амбулаторных условиях с использованием местной анестезии. С помощью контролируемого теплового воздействия осуществляется абляция (запаивание) вены в области тромбообразования. Процедура выполняется под постоянным ультразвуковым контролем.
- Установка кава-фильтра. Этот метод может быть назначен, если антикоагулянтная терапия невозможна или неэффективна. Процедура проводится в стационаре с применением местного обезболивания. Хирург устанавливает в нижнюю полую вену металлический фильтр, напоминающий по форме песочные часы, зонт или птичье гнездо, который предотвращает попадание крупных тромбов в кровоток.
- Склеротерапия. В вену, пораженную тромбофлебитом, под контролем УЗИ вводятся склерозирующие препараты, способствующие слипанию стенок сосуда.
- Эндовенозная лазерная коагуляция. Эта манипуляция может проводиться в амбулаторных условиях. Она осуществляется с помощью лазерного пучка, который вызывает окклюзию сосуда, воздействуя на стенку пораженной вены.
- Венозная тромбоэктомия подвздошной или нижней полой вены. Процедура выполняется через микроразрез, в который вводится специальный эндоскопический инструмент, позволяющий извлекать или разрушать тромб.
Некоторые из перечисленных методов малоинвазивного лечения могут также применяться для терапии определенных форм тромбофлебита глубоких вен. В таких случаях пациенту могут быть назначены и консервативные методы лечения.
Эти малоинвазивные подходы обеспечивают как хороший терапевтический, так и косметический эффект, не требуя длительного пребывания пациента в стационаре и реабилитации.
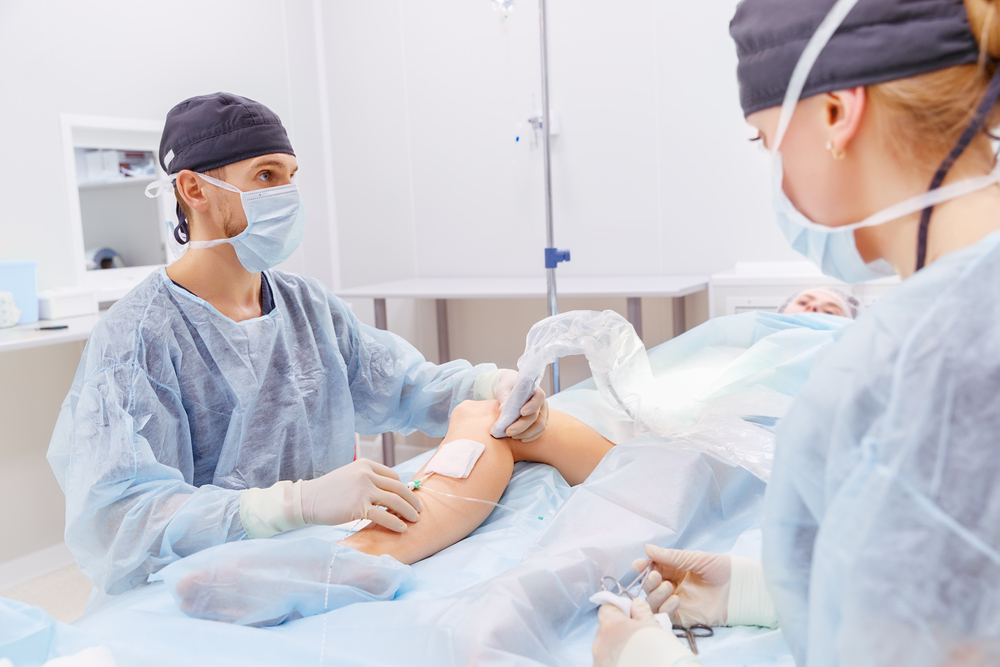
Радикальное хирургическое лечение
Показаниями для выполнения радикального хирургического вмешательства при тромбофлебите нижних конечностей являются:
- восходящий тромбофлебит ствола большой подкожной вены с расположением тромба выше средней трети бедра;
- восходящий тромбофлебит малой подкожной вены.
Такие операции решают несколько важных задач: быстрое устранение заболевания и предотвращение его повторного появления, а также предотвращение тромбоза глубоких вен и связанных с ним осложнений. С помощью радикального вмешательства хирург может удалить как тромбированные, так и нетромбированные пораженные варикозом вены, а также выполнить перевязку или коагуляцию значимых участков вен.
В некоторых тяжелых случаях хирургические вмешательства проводятся с паллиативной целью. Эти операции не устраняют тромбофлебит и его рецидивы, но помогают предотвратить поражение глубоких вен и удалить тромб из подколенной или бедренной вены. Кроме того, паллиативные операции могут снизить риск развития тромбоэмболии легочной артерии, что представляет серьезную угрозу для жизни пациента.
В зависимости от результатов диагностического обследования, ангиохирурги могут проводить следующие радикальные операции:
- Операция Троянова-Тренделленбурга. В паховой области выполняется косой разрез, пересекается и перевязывается ствол большой подкожной вены в месте ее устья.
- Кроссэктомия. Эта операция аналогична методу Троянова-Тренделленбурга, но включает выделение и перевязку всех пяти притоков большой подкожной вены.
- Микрофлебэктомия. Операция осуществляется через небольшой прокол кожи, в который вводится специальный крючок для извлечения пораженной вены.
- Короткий и длинный стриппинг. В ходе операции хирург удаляет участок пораженной вены.
Санаторно-курортное лечение
После завершения терапии пациенты с тромбофлебитом могут проходить восстановление на бальнеологических курортах или в кардиологических санаториях. В таких случаях больных направляют на курорты с радоновыми, азотными, углекислыми, сероводородными или кремнистыми водами, а также на курорты с сапропелевыми и сульфидно-иловыми грязями, такие как Пятигорск, Белокуриха, Усть-Кут, Железноводск, Кожаново, Ямаровка, Зарамаг, Шмаковка, Кардамон, Кисегач и другие.
Показания:
- при остром тромбофлебите поверхностных вен бальнео-гидротерапия может быть начата через 2 месяца;
- в случае тромбофлебитов, возникших после родов или хирургического вмешательства, бальнео-гидротерапия возможна через 6-8 месяцев;
- после операций на крупных сосудах и наличии хронической венозной недостаточности рекомендуется пребывание в кардиологических санаториях сразу после хирургического вмешательства (при отсутствии послеоперационных осложнений).
Противопоказания:
- риск развития тромбоэмболии легочной артерии;
- мигрирующий тромбофлебит;
- гнойные венозные язвы;
- тромбозы глубоких вен с септическими осложнениями в течение 2 лет.
Диета
Пациентам с тромбофлебитом нижних конечностей настоятельно советуется пересмотреть свой рацион и исключить из него продукты, способствующие повышению свертываемости крови и негативно влияющие на сосуды.
Для укрепления стенок сосудов и снижения риска повышенной свертываемости крови в меню следует добавить следующие продукты:
- морская капуста;
- морепродукты;
- рыба;
- злаковые и пророщенные зерна;
- нежирные кисломолочные изделия;
- грецкие орехи;
- сухофрукты: изюм, курага, чернослив, инжир;
- овощи: свекла, помидоры, морковь;
- фрукты и ягоды: дыни, арбузы, ананасы, облепиха, цитрусовые, клюква, виноград, брусника;
- растительные масла: оливковое, льняное;
- лук и чеснок;
- авокадо;
- специи: стручковый красный перец, корица, имбирь;
- зеленый чай.
В то же время, пациентам с тромбофлебитом следует ограничить употребление следующих продуктов:
- жирные сорта мяса и рыбы;
- маргарины;
- сливочное масло;
- колбасы;
- субпродукты: печень, почки, паштеты;
- бульоны на костях и наваристые супы;
- сало;
- мучные и кондитерские изделия;
- сахар;
- соль;
- бобовые;
- соя;
- шиповник;
- бананы;
- черная смородина;
- алкогольные и кофеинсодержащие напитки.
Полностью исключить из рациона необходимо продукты с высоким содержанием витамина К:
- листовая и белокочанная капуста;
- шпинат;
- кресс-салат;
- говяжья и свиная печень.
Также следует избегать жареных, копченых, острых и маринованных блюд.
Всем пациентам с варикозной болезнью и тромбофлебитом нижних конечностей, при отсутствии других заболеваний сердечно-сосудистой системы, рекомендуется поддерживать достаточный уровень потребления жидкости (до 2-3 литров в день).
Лечение обострений хронического тромбофлебита нижних конечностей осуществляется так же, как и терапия острого заболевания. Для профилактики рецидивов пациентам рекомендуется проходить курсы приема флебопротекторов и физиотерапии 2-3 раза в год.
Телеканал ТВЦ, передача «Доктор И» на тему «Лечение и опасность тромбофлебита»:
https://youtube.com/watch?v=m_k6Mv4mkoU
Профилактика тромбофлебита
Профилактика тромбофлебита нижних конечностей является важным аспектом в борьбе с этим заболеванием, так как предотвратить его развитие гораздо проще, чем лечить. Существует несколько ключевых методов и рекомендаций, которые могут помочь снизить риск возникновения тромбофлебита.
1. Поддержание активного образа жизни: Регулярная физическая активность способствует улучшению кровообращения и предотвращает застой крови в венах. Рекомендуется заниматься спортом, таким как плавание, ходьба, бег или занятия на велотренажере. Даже простые упражнения, такие как подъемы на носки или вращение стопами, могут быть полезны.
2. Контроль массы тела: Избыточный вес является одним из факторов риска развития тромбофлебита. Поддержание здорового веса через сбалансированное питание и физическую активность помогает снизить нагрузку на вены и улучшить общее состояние здоровья.
3. Правильное питание: Диета, богатая витаминами, минералами и клетчаткой, способствует улучшению состояния сосудов. Важно включать в рацион продукты, содержащие омега-3 жирные кислоты (рыба, орехи), а также фрукты и овощи, богатые антиоксидантами. Ограничение потребления соли и сахара также может помочь в профилактике.
4. Избегание длительного сидения или стояния: Если ваша работа связана с длительным пребыванием в одном положении, старайтесь делать перерывы для разминки и движения. Это поможет предотвратить застой крови в венах. Рекомендуется также использовать специальные компрессионные чулки, которые улучшают венозный отток.
5. Отказ от вредных привычек: Курение и злоупотребление алкоголем негативно влияют на состояние сосудов и могут способствовать развитию тромбофлебита. Отказ от этих привычек улучшит общее состояние здоровья и снизит риск тромбообразования.
6. Регулярные медицинские осмотры: Людям с предрасположенностью к тромбофлебиту (например, с варикозным расширением вен, сердечно-сосудистыми заболеваниями или наследственной предрасположенностью) рекомендуется регулярно проходить медицинские осмотры и консультации у специалистов. Это позволит вовремя выявить и скорректировать факторы риска.
7. Применение медикаментов: В некоторых случаях может потребоваться профилактическое применение антикоагулянтов, особенно для пациентов, находящихся в группе риска (например, после хирургических вмешательств или длительных поездок). Однако назначение и контроль за приемом таких препаратов должен осуществляться только врачом.
Следуя этим рекомендациям, можно значительно снизить риск развития тромбофлебита нижних конечностей и улучшить качество жизни. Профилактика требует комплексного подхода и постоянного внимания к своему здоровью.
Реабилитация после лечения
Реабилитация после лечения тромбофлебита нижних конечностей играет ключевую роль в восстановлении функции венозной системы и предотвращении рецидивов заболевания. Она включает в себя комплекс мероприятий, направленных на улучшение кровообращения, укрепление сосудистой стенки и восстановление физической активности пациента.
Первым этапом реабилитации является соблюдение режима покоя и ограничение физической активности в первые дни после обострения заболевания или хирургического вмешательства. Это позволяет снизить нагрузку на пораженные участки и предотвратить развитие осложнений.
После стабилизации состояния пациента рекомендуется постепенно увеличивать уровень физической активности. Упражнения должны быть подобраны с учетом индивидуальных особенностей и состояния здоровья пациента. Важно включать в программу реабилитации легкие физические нагрузки, такие как ходьба, плавание или специальные упражнения для ног, которые способствуют улучшению венозного оттока и укреплению мышц.
Физиотерапия также играет важную роль в процессе реабилитации. Применение таких методов, как магнитотерапия, ультразвуковая терапия и электрофорез, может значительно улучшить микроциркуляцию и способствовать заживлению тканей. Кроме того, использование компрессионного трикотажа помогает поддерживать венозный тонус и предотвращает образование тромбов.
Параллельно с физической реабилитацией необходимо уделять внимание и диетическому питанию. Рацион должен быть богат витаминами, минералами и антиоксидантами, что способствует укреплению сосудов и улучшению общего состояния организма. Рекомендуется увеличить потребление продуктов, содержащих омега-3 жирные кислоты, таких как рыба, орехи и семена, а также увеличить количество фруктов и овощей в рационе.
Психологическая поддержка также является важным аспектом реабилитации. Пациенты, перенесшие тромбофлебит, могут испытывать страх перед рецидивом заболевания или осложнениями. Психологические консультации и группы поддержки могут помочь справиться с этими переживаниями и повысить уверенность в собственных силах.
Наконец, регулярные контрольные обследования у врача необходимы для мониторинга состояния венозной системы и корректировки реабилитационных мероприятий. Это позволит своевременно выявить возможные осложнения и принять необходимые меры для их предотвращения.
Таким образом, реабилитация после лечения тромбофлебита нижних конечностей является многогранным процессом, включающим физическую активность, физиотерапию, правильное питание и психологическую поддержку. Комплексный подход к реабилитации способствует не только восстановлению здоровья, но и улучшению качества жизни пациента.
Образ жизни и его влияние на течение заболевания
Образ жизни играет ключевую роль в развитии и течении тромбофлебита нижних конечностей. Понимание факторов, способствующих возникновению этого заболевания, может помочь в его профилактике и лечении. Рассмотрим основные аспекты образа жизни, которые оказывают влияние на состояние вен и риск тромбообразования.
Физическая активность. Недостаток физической активности является одним из основных факторов риска тромбофлебита. Сидячий образ жизни, характерный для офисной работы или длительных поездок, приводит к замедлению кровообращения в нижних конечностях. Это, в свою очередь, может способствовать образованию тромбов. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогают улучшить венозный отток и снизить риск тромбообразования.
Питание. Рацион питания также влияет на состояние сосудов и риск тромбофлебита. Избыточное потребление насыщенных жиров, сахара и соли может способствовать развитию атеросклероза и повышению вязкости крови. Включение в рацион продуктов, богатых клетчаткой, омега-3 жирными кислотами, витаминами и минералами, способствует улучшению общего состояния сосудистой системы. Рекомендуется употреблять больше фруктов, овощей, рыбы и орехов, а также следить за уровнем гидратации, так как недостаток жидкости может увеличить риск тромбообразования.
Курение и алкоголь. Курение является одним из наиболее значительных факторов риска для развития тромбофлебита. Никотин и другие вещества, содержащиеся в табачных изделиях, способствуют сужению сосудов и увеличивают вероятность образования тромбов. Алкоголь также может оказывать негативное влияние на сосудистую систему, особенно при злоупотреблении. Умеренное потребление алкоголя может иметь некоторые положительные эффекты, однако важно помнить о рисках, связанных с его избыточным употреблением.
Управление стрессом. Хронический стресс может негативно сказываться на состоянии сердечно-сосудистой системы. Стрессовые ситуации приводят к выбросу адреналина и других гормонов, что может вызывать спазмы сосудов и повышать риск тромбообразования. Практики управления стрессом, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее состояние здоровья.
Ношение компрессионного белья. Для людей, подверженных риску тромбофлебита, ношение компрессионного белья может стать важной частью образа жизни. Компрессионные чулки или гольфы помогают улучшить венозный отток и снизить отечность, что особенно актуально для тех, кто проводит много времени на ногах или сидя. Правильный выбор и использование компрессионного белья могут значительно снизить риск тромбообразования.
Таким образом, образ жизни оказывает значительное влияние на течение тромбофлебита нижних конечностей. Внесение изменений в физическую активность, питание, привычки и управление стрессом может помочь не только в профилактике заболевания, но и в его лечении. Важно помнить, что комплексный подход к изменению образа жизни в сочетании с медицинским лечением может значительно улучшить качество жизни и снизить риск осложнений.