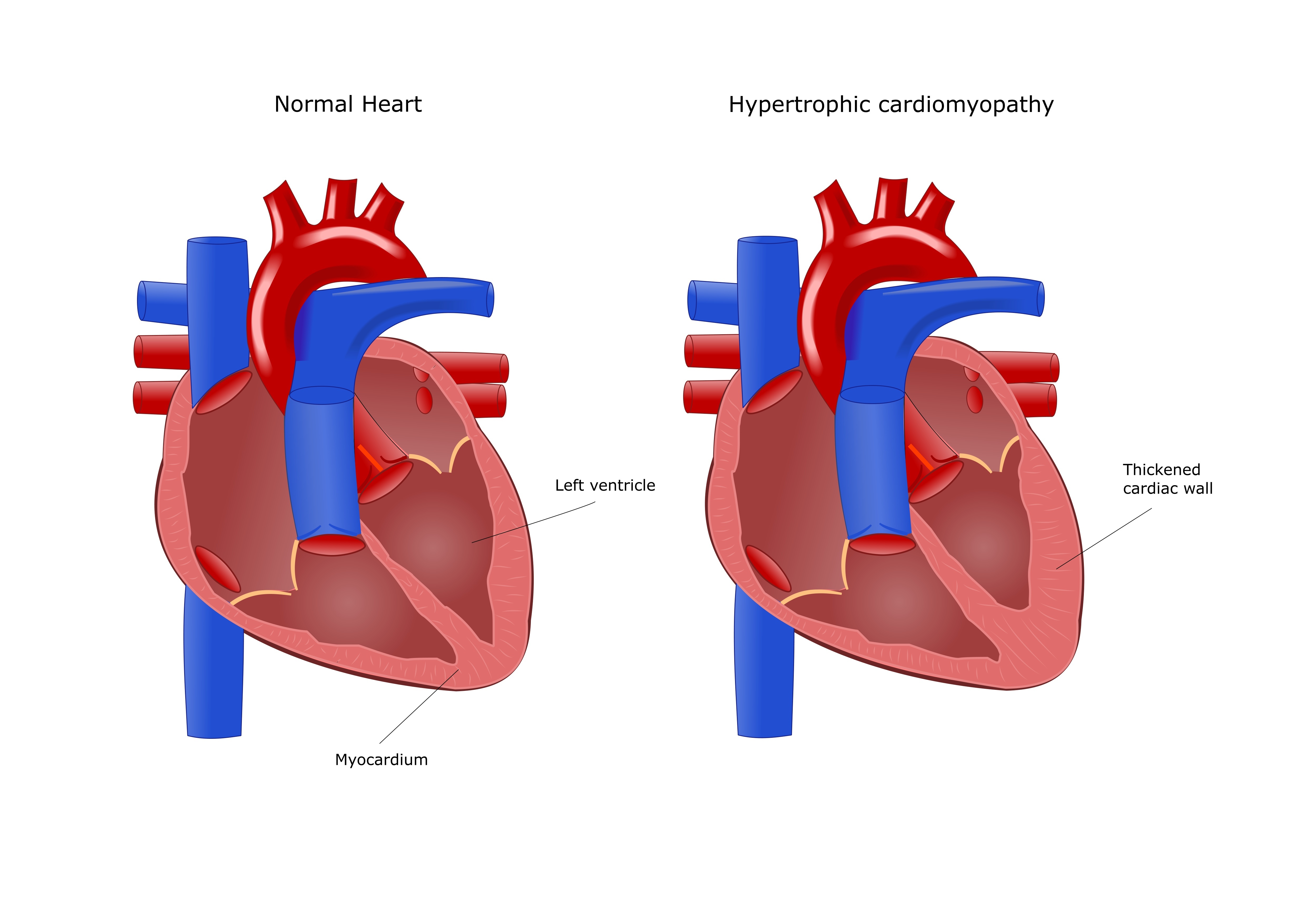
Гипертрофия миокарда левого желудочка (ГМЛЖ) — это увеличение мышечной массы сердца, возникающее при различных заболеваниях, таких как артериальная гипертензия и пороки сердца. На ранних стадиях ГМЛЖ часто протекает бессимптомно и может быть случайно выявлена при эхокардиографии или электрокардиографии. В статье рассмотрим причины, механизмы развития и последствия гипертрофии миокарда, а также важность своевременной диагностики и лечения для предотвращения серьезных сердечно-сосудистых заболеваний.
Причины
В большинстве случаев гипертрофия левого желудочка возникает в результате гипертонической болезни или длительной артериальной гипертензии, обусловленной другими заболеваниями. Это состояние может проявляться в двух основных формах:
- ассиметричная гипертрофия: встречается чаще всего (почти в 50% случаев) и характеризуется утолщением миокарда в нижней, верхней или средней части левого желудочка, а также перегородки между правым и левым желудочком. В некоторых участках толщина миокарда может достигать 60 мм;
- концентрическая (или симметричная) гипертрофия: наблюдается примерно у 30% пациентов с данной патологией и проявляется выраженными изменениями в левом желудочке, сопровождающимися уменьшением его объема, нарушением сердечного ритма и диастолической функции.
К факторам, способствующим увеличению размеров и массы левого желудочка, относятся:
- врожденные пороки сердца: стеноз или коарктация аорты, легочная артезия или гипоплазия левого желудочка, отсутствие связи между правым предсердием и желудочком, единственный желудочек сердца, общий аортальный ствол;
- приобретенные пороки сердца: митральная недостаточность, стеноз аортального клапана;
- кардиомиопатии;
- ишемическая болезнь сердца (ИБС);
- интенсивные и длительные физические нагрузки (например, у спортсменов или людей, работающих в условиях высокой физической активности);
- болезнь Фабри;
- атеросклероз;
- ожирение;
- сахарный диабет;
- недостаток физической активности;
- резкие физические нагрузки;
- апноэ сна (часто встречается у женщин и мужчин в постклимактерическом возрасте);
- курение, злоупотребление алкоголем и другие факторы.
Гипертрофия левого желудочка формируется из-за затрудненного или нарушенного оттока крови из сердца в большой круг кровообращения. В результате стенки левого желудочка испытывают постоянную дополнительную нагрузку, и сердце, адаптируясь, начинает увеличивать свою массу за счет роста кардиомиоцитов. Однако коронарные сосуды не успевают развиваться так же быстро, как миокард, что приводит к недостаточному питанию сердца. Кроме того, увеличение массы миокарда может вызывать образование зон аномальной проводимости и активности, что, в свою очередь, может привести к аритмиям.
Иногда гипертрофия миокарда наблюдается и у совершенно здоровых людей (например, у спортсменов или тех, кто занимается тяжелым физическим трудом). Она возникает из-за значительных физических нагрузок, которые приводят к активной работе сердца. В таких случаях физиологическая гипертрофия левого желудочка, при соблюдении разумного режима нагрузок, обычно не переходит в патологическую стадию, однако риск развития различных сердечно-сосудистых заболеваний все же увеличивается.
Врачи отмечают, что гипертрофия миокарда левого желудочка является серьезным состоянием, которое часто связано с повышенным артериальным давлением и другими сердечно-сосудистыми заболеваниями. Специалисты подчеркивают, что данное состояние может привести к ухудшению функции сердца и повышает риск сердечно-сосудистых осложнений, таких как инфаркт миокарда и инсульт. Врачи рекомендуют регулярные обследования для выявления гипертрофии на ранних стадиях, особенно у пациентов с факторами риска. Лечение может включать изменение образа жизни, контроль артериального давления и, в некоторых случаях, медикаментозную терапию. Важно, чтобы пациенты осознавали серьезность этого состояния и следовали рекомендациям врачей для предотвращения дальнейших осложнений.
https://youtube.com/watch?v=EXwg-cF_Uyo
Стадии и клинические признаки
Развитие мышечной массы левого желудочка проходит три ключевых этапа:
- компенсация;
- субкомпенсация;
- декомпенсация.
Гипертрофия левого желудочка чаще всего является признаком следующих заболеваний:
- ишемической болезни сердца (ИБС);
- сердечной недостаточности;
- врожденных аномалий сердца;
- атеросклероза коронарных артерий;
- острого гломерулонефрита.
На стадии компенсации левый желудочек выполняет свои функции эффективно, и пациент не ощущает гипертрофию миокарда. В таких случаях увеличение сердечной стенки может быть случайно обнаружено во время проведения электрокардиограммы (ЭКГ) или эхокардиографии (Эхо-КГ).
При переходе к стадии субкомпенсации пациенты могут обратиться к кардиологу из-за появления таких симптомов после физической активности:
- повышенная утомляемость;
- потемнение в глазах;
- мышечная слабость;
- одышка;
- легкие перебои в сердечном ритме.
Иногда указанные признаки стадии субкомпенсации могут отсутствовать у здоровых людей и проявляться только у тех, кто уже имеет сердечные заболевания или патологии.
Наиболее выраженные симптомы гипертрофии миокарда наблюдаются на стадии декомпенсации. Они могут проявляться в виде таких неспецифических признаков:
- частая сонливость и повышенная утомляемость;
- общая слабость;
- нарушения сна;
- головные боли;
- учащенное сердцебиение;
- нестабильное артериальное давление;
- сбои в сердечном ритме;
- кардиалгии, напоминающие стенокардию;
- боли в грудной клетке;
- одышка;
- мышечная слабость.
Более специфические проявления гипертрофии левого желудочка могут включать:
- отеки лица по вечерам;
- снижение пульсового давления;
- мерцательную аритмию;
- сухой кашель.
Кроме того, на стадии декомпенсации у пациента могут возникать эпизоды сердечной астмы, так как миокард левого желудочка не в состоянии перекачивать достаточное количество крови, что приводит к застою в малом круге кровообращения.
| Причина гипертрофии | Механизм развития | Последствия и осложнения |
|---|---|---|
| Артериальная гипертензия | Повышенное постнагрузочное сопротивление, увеличение работы сердца | Сердечная недостаточность, аритмии, ишемия миокарда, внезапная сердечная смерть |
| Аортальный стеноз | Обструкция оттока крови из левого желудочка, увеличение давления в ЛЖ | Сердечная недостаточность, стенокардия, синкопальные состояния, внезапная сердечная смерть |
| Гипертрофическая кардиомиопатия | Генетически обусловленное утолщение стенок ЛЖ, часто с обструкцией выносящего тракта | Сердечная недостаточность, аритмии, внезапная сердечная смерть, обмороки |
| Хроническая почечная недостаточность | Увеличение объема циркулирующей крови, артериальная гипертензия, анемия | Сердечная недостаточность, аритмии, ишемическая болезнь сердца |
| Ожирение | Увеличение объема циркулирующей крови, артериальная гипертензия, метаболические нарушения | Сердечная недостаточность, аритмии, ишемическая болезнь сердца |
| Акромегалия | Избыток гормона роста, прямое стимулирующее действие на миокард | Сердечная недостаточность, аритмии, артериальная гипертензия |
| Феохромоцитома | Избыток катехоламинов, повышение артериального давления и частоты сердечных сокращений | Сердечная недостаточность, аритмии, ишемическая болезнь сердца, гипертонические кризы |
Возможные осложнения
Увеличение массы левого желудочка может привести к серьезным осложнениям, таким как:
- инфаркт миокарда и стенокардия;
- аритмия с фибрилляцией желудочков;
- сердечная недостаточность;
- инсульт;
- внезапная остановка сердца.
https://youtube.com/watch?v=okQ8fV5OAbI
Диагностика
Для диагностики гипертрофии левого желудочка используются следующие методы обследования:
- сбор анамнеза и анализ жалоб пациента;
- перкуторное определение границ сердца;
- рентгенография грудной клетки;
- электрокардиограмма с расчетом индекса для оценки степени гипертрофии;
- двухмерная и допплеровская эхокардиография;
- магнитно-резонансная томография сердца;
- позитронно-эмиссионная томография.
При гипертрофических изменениях миокарда левого желудочка на электрокардиограмме могут наблюдаться следующие аномалии:
- увеличение амплитуды зубцов SI, V6 и Rv I и III;
- смещение вектора среднего QRS вправо и вперед;
- удлинение времени внутренних отклонений;
- отклонение электрической оси в сторону левого желудочка;
- нарушения проводимости миокарда;
- неполная блокада пучка Гиса;
- изменения электрической позиции;
- смещение в переходной зоне.
Лечение
Главная задача терапии гипертрофии левого желудочка заключается в том, чтобы устранить причины, способствующие ее развитию, и сократить размеры сердечной камеры. Для достижения этой цели пациентам советуют изменить образ жизни и избавиться от факторов риска, а также применять медикаментозное лечение и, если потребуется, рассмотреть возможность хирургического вмешательства.
https://youtube.com/watch?v=w8F6bXnCh74
Изменение образа жизни и устранение факторов риска
- Мониторинг артериального давления. Пациентам настоятельно рекомендуется периодически проверять уровень АД.
- Исключение стрессовых ситуаций и психоэмоционального напряжения.
- Умеренные физические нагрузки.
- Отказ от курения и алкогольных напитков.
- Снижение избыточного веса и предотвращение ожирения.
- Регулярные занятия спортом и прогулки на свежем воздухе.
- Уменьшение потребления соли, а также продуктов с высоким содержанием животных жиров, жареных, копченых, жирных и мучных изделий.
Медикаментозная терапия
Для лечения артериальной гипертензии пациентам могут быть назначены блокаторы кальциевых каналов, такие как Верапамил, Прокардиа, Дилтиазем и другие, в сочетании с бета-адреноблокаторами, например, Карведилолом, Тенормином, Метопрополом и аналогичными средствами.
Кроме того, в схему медикаментозной терапии могут быть включены следующие группы препаратов:
- тиазидные диуретики: Дихлотиазид, Навидрекс, Индал, Гипотиазид и другие;
- ингибиторы АПФ: Капотен, Зестрил, Эналаприл и прочие;
- сартаны: Валсартан, Теветен, Лориста, Микардис и другие.
Хирургическое лечение
Если медикаментозное лечение не приносит желаемых результатов, пациенту могут быть рекомендованы следующие виды хирургического вмешательства:
- Стентирование коронарных артерий и ангиопластика: эти процедуры направлены на устранение причин, вызывающих ишемию миокарда;
- Протезирование сердечных клапанов: такие операции выполняются при наличии пороков клапанов, которые привели к увеличению левого желудочка;
- Комиссуротомия: данная операция необходима для удаления и рассечения спаек, возникших при стенозе аортального отверстия.
Прогноз и долгосрочные последствия
Гипертрофия миокарда левого желудочка (ГМЛЖ) представляет собой увеличение массы сердечной мышцы, которое может быть вызвано различными факторами, включая артериальную гипертензию, ишемическую болезнь сердца и другие кардиологические заболевания.
Одним из основных последствий ГМЛЖ является повышенный риск сердечно-сосудистых заболеваний, включая сердечную недостаточность, аритмии и инфаркт миокарда. У пациентов с выраженной гипертрофией миокарда наблюдается значительно повышенная вероятность развития этих состояний. Исследования показывают, что ГМЛЖ является независимым предиктором неблагоприятных сердечно-сосудистых событий, что подчеркивает важность ранней диагностики и коррекции факторов риска.
Долгосрочные последствия ГМЛЖ могут включать развитие диастолической дисфункции, которая проявляется нарушением способности сердца расслабляться и заполняться кровью. Это может привести к симптомам сердечной недостаточности, таким как одышка, отеки и утомляемость. Важно отметить, что диастолическая дисфункция может развиваться даже при отсутствии выраженной сердечной недостаточности, что делает ее важным аспектом для мониторинга у пациентов с ГМЛЖ.
Кроме того, гипертрофия миокарда может способствовать развитию аритмий, таких как предсердные и желудочковые тахикардии. Увеличение массы миокарда может приводить к изменению электрической проводимости сердца, что увеличивает риск внезапной сердечной смерти. Поэтому пациентам с ГМЛЖ рекомендуется проводить регулярные электрокардиографические исследования и, при необходимости, холтеровское мониторирование.
Лечение ГМЛЖ направлено на устранение причин, способствующих развитию гипертрофии, и включает контроль артериального давления, коррекцию уровня холестерина и управление другими факторами риска. В некоторых случаях может потребоваться медикаментозная терапия, включая бета-блокаторы и антагонисты кальция, которые могут помочь уменьшить массу миокарда и улучшить его функцию.
Важно отметить, что при своевременной диагностике и адекватном лечении прогноз для пациентов с ГМЛЖ может быть благоприятным. Регулярное наблюдение и изменение образа жизни, включая физическую активность, отказ от курения и соблюдение диеты, могут значительно улучшить качество жизни и снизить риск сердечно-сосудистых осложнений.
Профилактика
Гипертрофия миокарда левого желудочка (ГМЛЖ) включает в себя комплекс мероприятий, направленных на снижение факторов риска и поддержание здоровья сердечно-сосудистой системы. Основные аспекты профилактики можно разделить на изменение образа жизни, медикаментозную терапию и регулярный мониторинг состояния здоровья.
Изменение образа жизни
Одним из ключевых элементов профилактики ГМЛЖ является изменение образа жизни. Это включает в себя:
- Сбалансированное питание: Употребление пищи, богатой овощами, фруктами, цельнозерновыми продуктами, нежирными белками и полезными жирами, может помочь снизить уровень холестерина и артериальное давление. Ограничение потребления соли и сахара также играет важную роль.
- Физическая активность: Регулярные физические нагрузки способствуют укреплению сердечно-сосудистой системы. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или велоспорт, не менее 150 минут в неделю.
- Контроль массы тела: Избыточный вес является одним из факторов риска развития ГМЛЖ. Поддержание здорового веса через правильное питание и физическую активность может значительно снизить нагрузку на сердце.
- Отказ от курения: Курение является одним из основных факторов риска сердечно-сосудистых заболеваний. Отказ от табака может значительно улучшить общее состояние здоровья и снизить риск развития ГМЛЖ.
- Умеренное потребление алкоголя: Избыточное употребление алкоголя может привести к повышению артериального давления и увеличению массы миокарда. Рекомендуется ограничить потребление алкоголя до умеренных уровней.
Медикаментозная терапия
В некоторых случаях для профилактики ГМЛЖ может потребоваться медикаментозная терапия. Это может включать:
- Антигипертензивные препараты: Лекарства, снижающие артериальное давление, могут помочь предотвратить развитие гипертрофии миокарда. К ним относятся диуретики, ингибиторы АПФ, бета-блокаторы и блокаторы кальциевых каналов.
- Статины: Эти препараты помогают снизить уровень холестерина в крови и могут быть рекомендованы пациентам с высоким уровнем липидов.
- Препараты для контроля диабета: У пациентов с сахарным диабетом важно поддерживать уровень глюкозы в крови в пределах нормы, что также снижает риск развития ГМЛЖ.
Регулярный мониторинг состояния здоровья
Регулярные медицинские осмотры и мониторинг состояния сердечно-сосудистой системы являются важными аспектами профилактики ГМЛЖ. Это включает:
- Регулярные проверки артериального давления: Контроль артериального давления позволяет своевременно выявить гипертензию и начать лечение.
- Лабораторные исследования: Анализы крови на уровень холестерина и глюкозы помогут оценить риск сердечно-сосудистых заболеваний.
- Эхокардиография: Ультразвуковое исследование сердца может помочь в раннем выявлении изменений в структуре миокарда.
Таким образом, гипертрофия миокарда левого желудочка требует комплексного подхода, включающего изменение образа жизни, медикаментозную терапию и регулярный мониторинг состояния здоровья. Следование этим рекомендациям может значительно снизить риск развития данного заболевания и улучшить качество жизни пациентов.
Роль генетических факторов
Генетические факторы играют значительную роль в развитии гипертрофии миокарда левого желудочка (ГМЛЖ). Исследования показывают, что предрасположенность к этому состоянию может быть унаследована, что делает генетическую предрасположенность важным аспектом в понимании патогенеза ГМЛЖ.
Существуют различные генетические мутации, которые могут способствовать гипертрофии миокарда. Например, мутации в генах, кодирующих белки саркомеров, такие как MYH7 (β-миозин), MYBPC3 (кардиомиозиновый белок C) и TNNT2 (тропонин T), ассоциированы с наследственными кардиомиопатиями, которые могут приводить к гипертрофии миокарда. Эти мутации нарушают нормальную функцию сердечной мышцы, что в свою очередь может вызывать адаптивные изменения, такие как гипертрофия.
Кроме того, полиморфизмы в генах, связанных с регуляцией сосудистого тонуса и метаболизма, также могут влиять на риск развития ГМЛЖ. Например, вариации в генах, кодирующих ангиотензиноген и его рецепторы, могут приводить к повышенной активности ренин-ангиотензин-альдостероновой системы, что способствует увеличению нагрузки на сердце и, как следствие, гипертрофии.
Важно отметить, что генетические факторы не действуют изолированно. Они взаимодействуют с окружающей средой и факторами образа жизни, такими как физическая активность, диета и уровень стресса. Например, у людей с генетической предрасположенностью к ГМЛЖ, но с активным образом жизни и здоровым питанием, риск развития гипертрофии может быть значительно снижен.
Современные исследования также направлены на изучение эпигенетических изменений, которые могут влиять на экспрессию генов, связанных с гипертрофией миокарда. Эпигенетические модификации, такие как метилирование ДНК и модификации гистонов, могут изменять активность генов без изменения их последовательности, что также может способствовать развитию ГМЛЖ.
Таким образом, генетические факторы представляют собой сложную сеть взаимодействий, которая влияет на предрасположенность к гипертрофии миокарда левого желудочка. Понимание этих факторов может помочь в разработке более эффективных стратегий профилактики и лечения данного состояния.