Легочная гипертензия — серьезное прогрессирующее заболевание, проявляющееся повышением давления в легочной артерии, что может нарушить работу сердца и легких. Знание симптомов, причин и методов лечения этой патологии важно для своевременной диагностики и эффективного управления состоянием пациентов. В статье рассмотрим ключевые аспекты легочной гипертензии, чтобы читатели осознали опасности этого заболевания и возможности его лечения.
Причины
На сегодняшний день ученым не удалось выяснить точные причины возникновения идиопатической легочной гипертензии, однако предполагается, что ее развитие может быть связано с генетическими мутациями, аутоиммунными расстройствами или использованием оральных контрацептивов.
Вторичная легочная гипертензия представляет собой патологическое состояние, которое может быть вызвано различными хроническими заболеваниями легких, сердечно-сосудистой системы и другими органами. Наиболее часто это осложнение возникает при следующих заболеваниях:
- сердечная недостаточность;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- миокардит;
- врожденные и приобретенные пороки сердца (например, митральный стеноз, дефекты перегородок и др.);
- заболевания, приводящие к тромбоэмболии легочной артерии;
- новообразования в легких и сердце;
- хронические воспалительные и обструктивные процессы в легких и бронхах (такие как туберкулез, пневмосклероз, эмфизема, саркоидоз);
- васкулиты, затрагивающие легочную артерию;
- легочно-печеночные сосудистые патологии и запущенные формы печеночной недостаточности;
- аномалии строения грудной клетки и позвоночника (кифосколиоз, болезнь Бехтерева, синдром Пиквика при ожирении, ошибки в торакопластике);
- заболевания крови: хроническая гемолитическая анемия, миелопролиферативные расстройства, состояние после удаления селезенки.
Кроме того, легочная гипертензия может быть спровоцирована рядом острых заболеваний и состояний:
- респираторный дистресс-синдром, возникающий из-за аутоиммунного или токсического поражения, что приводит к недостатку сурфактанта в легочной ткани;
- тяжелый диффузный пневмонит, который может быть вызван сильной аллергической реакцией на вдыхаемые вещества, такие как парфюмерия, краски, цветы и т.д.;
- использование определенных медикаментов и воздействие токсичных веществ (например, токсичное рапсовое масло, Аминорекс, амфетамины, Фенфлюрамин, L-триптофан, кокаин, цитостатики и др.);
- применение средств народной медицины или определенных продуктов питания.
Статистические данные показывают, что к развитию легочной гипертензии более всего предрасположены ВИЧ-инфицированные, наркозависимые, люди, принимающие препараты для подавления аппетита, а также пациенты с артериальной гипертензией и беременные женщины.
Легочная гипертензия у новорожденных может быть вызвана следующими состояниями:
- общая гипоксия;
- диафрагмальная грыжа;
- аспирация меконием;
- сохраняющееся кровообращение плода.
Врачи отмечают, что легочная гипертензия является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Симптомы, такие как одышка, усталость и боли в груди, могут быть легко спутаны с другими заболеваниями, что затрудняет раннее выявление. Основными причинами легочной гипертензии являются заболевания сердца, легких, а также генетические факторы. Врачи подчеркивают важность комплексного обследования для определения точной причины заболевания. Лечение может включать медикаментозную терапию, кислородную поддержку и, в некоторых случаях, хирургическое вмешательство. Специалисты акцентируют внимание на необходимости регулярного мониторинга состояния пациентов для достижения наилучших результатов.
Механизм развития
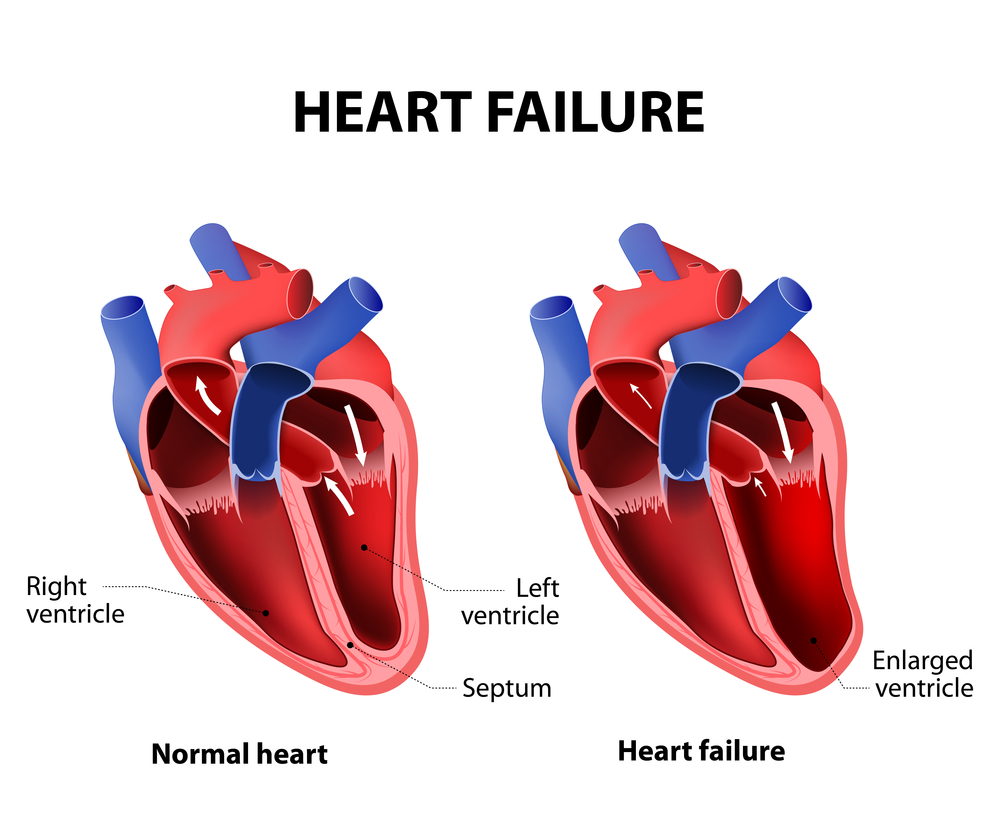
Развитие легочной гипертензии связано с постепенным сужением просвета сосудов легочной артерии, включая капилляры и артериолы. Эти изменения происходят из-за утолщения внутреннего слоя сосудов, известного как эндотелий. При тяжелом течении заболевания данный процесс может сопровождаться воспалительными реакциями и разрушением мышечного слоя легочной артерии.
Сужение сосудов приводит к постоянному образованию тромбов, что в свою очередь вызывает их облитерацию. В результате у пациента наблюдается повышение давления в системе легочной артерии, что и приводит к развитию легочной гипертензии. Этот процесс создает дополнительную нагрузку на правый желудочек сердца. Сначала его стенки начинают гипертрофироваться, пытаясь компенсировать изменения в гемодинамике. Однако со временем, под воздействием постоянной нагрузки, их сократительная способность снижается, что приводит к стадии декомпенсации, проявляющейся в правожелудочковой недостаточности.
| Категория | Описание | Примеры/Подробности |
|---|---|---|
| Симптомы | Ранние признаки часто неспецифичны и могут быть ошибочно приняты за другие состояния. По мере прогрессирования заболевания симптомы становятся более выраженными. | Одышка: Сначала при нагрузке, затем в покое. Усталость и слабость: Постоянное чувство утомления. Боль в груди: Может быть давящей, сжимающей, усиливаться при нагрузке. Головокружение и обмороки: Из-за недостаточного кровоснабжения мозга. Отеки: В ногах, лодыжках, животе (асцит). Сердцебиение: Ощущение учащенного или нерегулярного сердцебиения. Цианоз: Синеватый оттенок губ и кожи (на поздних стадиях). |
| Причины | Легочная гипертензия может быть первичной (идиопатической) или вторичной, вызванной другими заболеваниями. | Идиопатическая легочная артериальная гипертензия (ЛАГ): Причина неизвестна. Наследственная ЛАГ: Передается по наследству. Легочная гипертензия, ассоциированная с: * Заболеваниями соединительной ткани: Склеродермия, системная красная волчанка. * ВИЧ-инфекцией. * Приемом некоторых лекарств и токсинов: Например, некоторые препараты для похудения. * Врожденными пороками сердца. Легочная гипертензия, вызванная заболеваниями левых отделов сердца: Сердечная недостаточность, пороки клапанов. Легочная гипертензия, вызванная заболеваниями легких и/или гипоксией: ХОБЛ, интерстициальные заболевания легких, апноэ во сне. Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ): Образование тромбов в легочных артериях. Легочная гипертензия с неясными или многофакторными механизмами. |
| Лечение | Цель лечения – замедлить прогрессирование заболевания, улучшить качество жизни и увеличить продолжительность жизни. Подход индивидуален и зависит от типа и тяжести ЛГ. | Общие меры: * Изменение образа жизни: Отказ от курения, умеренная физическая активность (по рекомендации врача), здоровое питание. * Вакцинация: От гриппа и пневмококковой инфекции. * Кислородотерапия: При низком уровне кислорода в крови. * Диуретики: Для уменьшения отеков. * Антикоагулянты: Для предотвращения образования тромбов (особенно при ХТЭЛГ). Специфическая терапия (для ЛАГ): * Антагонисты рецепторов эндотелина: Бозентан, амбризентан, мацитентан. * Ингибиторы фосфодиэстеразы-5: Силденафил, тадалафил. * Стимуляторы растворимой гуанилатциклазы: Риоцигуат. * Аналоги простациклина: Эпопростенол, илопрост, трепростинил. Хирургическое лечение: * Легочная эндартерэктомия: При ХТЭЛГ. * Трансплантация легких: В тяжелых случаях, когда медикаментозное лечение неэффективно. |
Классификация легочной гипертензии по классам
В зависимости от степени выраженности симптомов и тяжести состояния пациента выделяют четыре категории легочной гипертензии:
- I – физическая активность пациента не ограничена, после обычных нагрузок у него не возникают головокружение, слабость, одышка или боли в груди;
- II – физическая активность пациента немного ограничена, в состоянии покоя его самочувствие остается стабильным, однако после обычных нагрузок у него могут появляться головокружение, слабость, одышка и боли в груди;
- III – физическая активность пациента значительно ограничена, даже незначительные физические нагрузки приводят к появлению головокружения, слабости, одышки и болей в груди;
- IV – даже самые легкие нагрузки вызывают головокружение, слабость, одышку и боли в груди, а подобные симптомы могут возникать и в состоянии покоя.
Симптомы
Коварство легочной гипертензии заключается в том, что на стадии компенсации она может протекать без каких-либо симптомов, и часто диагноз ставится только на более поздних этапах. Первые признаки заболевания начинают проявляться, когда легочное артериальное давление превышает норму в два раза и более.
Наиболее распространенные симптомы легочной гипертензии включают:
- появление одышки без видимых причин, даже при минимальных физических нагрузках или в состоянии покоя;
- необъяснимая потеря веса при обычном режиме питания;
- охриплость голоса;
- постоянный сухой кашель;
- эпизоды головокружения или обмороки;
- учащенное сердцебиение;
- заметная пульсация яремной вены на шее;
- ощущение тяжести и дискомфорта в области печени.
С течением времени у пациента могут возникать стенокардические приступы и аритмии, такие как мерцательная. Также в мокроте могут появляться кровяные прожилки. При прогрессировании отека легкого у больного может развиться кровохарканье.
Пациенты часто жалуются на боли в правом подреберье, вызванные венозным застоем. При пальпации живота врач может обнаружить увеличение печени и болезненность. Изменения в гемодинамике в большом круге кровообращения могут привести к отекам на ногах (в области стоп и голеней) и скоплению жидкости в брюшной полости (асциту).
На терминальной стадии легочной гипертензии в сосудистой системе могут возникать гипертонические кризы, которые способствуют развитию отека легкого. Эти кризы начинаются с приступов нехватки воздуха, затем у пациента появляется сильный кашель с выделением кровянистой мокроты, возникает чувство страха и беспокойства. Кожа становится синюшной, наблюдается психомоторное возбуждение, может произойти неконтролируемое выделение кала и обильное выделение светлой мочи. В тяжелых случаях отек легкого может привести к острой сердечной недостаточности и тромбоэмболии легочной артерии, что может закончиться летальным исходом.
Диагностика
Наиболее распространенной жалобой пациентов с легочной гипертензией, с которой они обращаются к врачу, является одышка. При осмотре таких больных можно заметить цианоз, а при аускультации сердца выявляется расщепление второго тона в области легочной артерии и его акцентуация.
Для более точного определения диагноза легочной гипертензии и составления полной клинической картины назначаются следующие исследования:
- Электрокардиография (ЭКГ);
- Эхокардиография (Эхо-КГ);
- Рентгенография органов грудной клетки;
- Функциональные тесты дыхания;
- Качественный и количественный анализ газов в крови;
- Компьютерная томография (КТ);
- Катетеризация правых отделов сердца и легочной артерии;
- Ангиопульмонография;
- Сцинтиграфия.
Лечение
Лечение легочной гипертензии должно начинаться на ранних стадиях и быть комплексным. Важно учитывать рекомендации по снижению рисков ухудшения состояния и возможных осложнений, а также проводить терапию основного заболевания и назначать симптоматические препараты. В дополнение к этому могут использоваться народные и альтернативные методы. Если консервативные подходы не приносят результатов, пациенту может быть предложено хирургическое вмешательство.
Рекомендации
Для уменьшения рисков, связанных с легочной гипертензией, пациентам следует обратить внимание на следующие рекомендации:
- пройти вакцинацию против гриппа и пневмококковых инфекций, которые могут ухудшить состояние;
- заниматься регулярной физической активностью в умеренных объемах;
- придерживаться специальной диеты, рекомендованной при сердечной недостаточности;
- избегать беременности.
Родные и близкие люди, ухаживающие за больными легочной гипертензией, должны предоставлять им постоянную эмоциональную поддержку. У таких пациентов часто возникают депрессивные состояния, они могут ощущать себя ненужными, легко раздражаться по мелочам и не хотеть быть обременением для окружающих. Это подавленное состояние может негативно влиять на течение легочной гипертензии, поэтому важно проводить регулярную психологическую работу для решения данной проблемы. В некоторых случаях может быть полезна консультация с психотерапевтом.
Медикаментозная терапия
Для борьбы с проявлениями и последствиями легочной гипертензии пациентам назначаются следующие категории медикаментов:
- диуретики – помогают снизить нагрузку на сердце и уменьшают отеки;
- антикоагулянты и антиагреганты – снижают нагрузку на сердце, предотвращают образование тромбов и тромбоэмболий;
- сердечные гликозиды – улучшают сердечную деятельность, устраняют аритмии и спазмы сосудов, а также уменьшают одышку и отеки;
- сосудорасширяющие препараты – способствуют снижению давления в легочных сосудах;
- простациклины и антагонисты рецепторов эндотелина – блокируют рост эндотелиальных клеток, снимают сосудистые и бронхиальные спазмы, предотвращают тромбообразование.
Для борьбы с гипоксией при выраженной одышке пациентам рекомендуется проходить курсы оксигенотерапии.
При идиопатической легочной гипертензии пациентам назначаются ингибиторы ФДЭ типа 5 (например, Силденафил) и оксид азота. Эти препараты способствуют снижению сосудистого сопротивления, устраняют гипертензию и облегчают кровоток.
Народная медицина
В качестве дополнительных методов терапии легочной гипертензии специалист может предложить использование некоторых лекарственных трав:
- настой из ягод красной рябины;
- свежий сок тыквы;
- настой адониса весеннего и другие.
Пациенты с легочной гипертензией должны понимать, что полное лечение данного заболевания невозможно исключительно с помощью народных средств. В подобных случаях травы могут использоваться лишь как мягкие мочегонные средства и сборы для облегчения кашля.
Хирургическое лечение
Для улучшения работы сердца пациенту может быть предложено провести баллонную предсердную септостомию. Это процедура включает в себя введение катетера с баллоном и лезвием в левое предсердие, с помощью которого осуществляется разрез перегородки между предсердиями. Врач затем использует баллон для расширения разреза, что способствует облегчению сброса оксигенированной крови из левой части сердца в правую.
В особенно тяжелых ситуациях могут быть рекомендованы операции по трансплантации легких и/или сердца. Эти процедуры проводятся в специализированных хирургических учреждениях и часто оказываются недоступными из-за нехватки донорских органов и их высокой стоимости. В некоторых случаях трансплантация может быть полностью противопоказана, например, при наличии злокачественных опухолей, ВИЧ-инфекции, курении, наличии антигена HBs, гепатите С, а также при употреблении наркотиков или алкоголя в последние полгода.
Прогнозы
При вторичной легочной гипертензии прогноз может быть положительным, если развитие заболевания происходит медленно, а назначенная терапия оказывается эффективной и способствует снижению давления в легочных сосудах. Однако, если симптомы прогрессируют быстро, давление превышает 50 мм рт. ст., а лечение не дает результатов, прогноз становится менее оптимистичным. В таких случаях в течение пяти лет большинство пациентов сталкиваются с летальным исходом.
Что касается идиопатической легочной гипертензии, то она всегда имеет крайне неблагоприятные прогнозы. В течение первого года болезни выживает лишь 68% пациентов, через три года этот показатель снижается до 38%, а спустя пять лет остается только 35%.
Легочная гипертензия представляет собой серьезное и опасное состояние, которое со временем может привести к смерти пациента из-за тромбоэмболии легочной артерии или прогрессирующей правожелудочковой сердечной недостаточности. Лечение должно начинаться как можно раньше, и пациенту необходимо постоянное наблюдение у специалистов – пульмонолога и кардиолога.
В программе «Жить здорово!» на Первом канале с Еленой Малышевой в рубрике «Про медицину» обсуждается легочная гипертензия (начиная с 34:20 мин.):
Научный доклад Н.А. Царевой на тему «Новое в лечении легочной гипертензии»:
Д. м. н. Л.Ф. Коноплева делится информацией о подходах к лечению легочной гипертензии:
https://youtube.com/watch?v=Hm6ymm8-0BU
https://youtube.com/watch?v=5P7vcBFbmXk
https://youtube.com/watch?v=_lxV1VdvbtM
Профилактика
Легочной гипертензии включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания и его осложнений. Основные аспекты можно разделить на несколько категорий: изменение образа жизни, регулярные медицинские осмотры и контроль сопутствующих заболеваний.
Изменение образа жизни является одним из ключевых факторов. К основным рекомендациям относятся:
- Отказ от курения: Курение является одним из основных факторов риска для развития легочных заболеваний, включая легочную гипертензию. Отказ от курения значительно снижает риск возникновения заболеваний легких и сердечно-сосудистой системы.
- Здоровое питание: Сбалансированное питание, богатое фруктами, овощами, цельными злаками и нежирными белками, помогает поддерживать нормальный вес и снижает риск сердечно-сосудистых заболеваний. Ограничение потребления соли также может помочь в контроле артериального давления.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению общего состояния здоровья, укреплению сердечно-сосудистой системы и снижению веса. Рекомендуется заниматься физической активностью не менее 150 минут в неделю.
Регулярные медицинские осмотры играют важную роль в раннем выявлении и профилактике легочной гипертензии. Людям с факторами риска, такими как сердечно-сосудистые заболевания, заболевания легких или наследственная предрасположенность, рекомендуется проходить регулярные обследования у врача. Это может включать:
- Измерение артериального давления и частоты сердечных сокращений.
- Проведение эхокардиограммы для оценки работы сердца.
- Спирометрию для оценки функции легких.
Контроль сопутствующих заболеваний также важен. Заболевания, такие как диабет, гипертония и ожирение, могут способствовать развитию легочной гипертензии. Поэтому важно:
- Соблюдать рекомендации врача по лечению хронических заболеваний.
- Регулярно контролировать уровень сахара в крови и артериальное давление.
- Поддерживать здоровый вес и следить за изменениями в состоянии здоровья.
Таким образом, легочной гипертензии требует комплексного подхода, включающего изменения в образе жизни, регулярные медицинские осмотры и контроль сопутствующих заболеваний. Это поможет снизить риск развития заболевания и улучшить качество жизни.
Психологические аспекты и поддержка пациентов
Легочная гипертензия (ЛГ) — это серьезное заболевание, которое не только влияет на физическое состояние пациента, но и оказывает значительное воздействие на его психологическое здоровье. Столкновение с диагнозом ЛГ может вызвать широкий спектр эмоций, включая страх, тревогу, депрессию и чувство изоляции. Понимание этих психологических аспектов и предоставление необходимой поддержки являются важными компонентами комплексного подхода к лечению пациентов с легочной гипертензией.
Одним из основных психологических аспектов, с которыми сталкиваются пациенты, является страх перед неизвестностью. ЛГ — это хроническое заболевание, которое требует длительного лечения и регулярного мониторинга. Пациенты могут испытывать беспокойство по поводу своего будущего, возможных осложнений и влияния болезни на качество жизни. Это может привести к повышенному уровню стресса, который, в свою очередь, может усугубить симптомы заболевания.
Депрессия также является распространенным состоянием среди пациентов с легочной гипертензией. Ограничения в физической активности, необходимость постоянного медицинского наблюдения и изменения в образе жизни могут вызывать чувство безнадежности и подавленности. Исследования показывают, что у пациентов с ЛГ уровень депрессии может быть значительно выше, чем у людей с другими хроническими заболеваниями.
Социальная изоляция — еще один важный аспект, который может повлиять на психоэмоциональное состояние пациентов. Ограничения, связанные с физическим состоянием, могут привести к уменьшению социальных контактов и потере интереса к привычным занятиям. Это может усугубить чувство одиночества и снизить качество жизни. Поддержка со стороны семьи и друзей, а также участие в группах поддержки могут помочь пациентам справиться с этими трудностями.
Для оказания психологической поддержки пациентам с легочной гипертензией важно создать комфортную и безопасную среду, где они могут открыто обсуждать свои чувства и переживания. Психотерапия, включая когнитивно-поведенческую терапию, может быть полезной для снижения уровня тревоги и депрессии. Психологи и психотерапевты могут помочь пациентам разработать стратегии преодоления стресса и улучшить их общее психоэмоциональное состояние.
Кроме того, важно информировать пациентов о заболевании и его лечении. Образовательные программы могут помочь снизить уровень страха и тревоги, предоставляя пациентам необходимые знания о том, как управлять своим состоянием и что ожидать в будущем. Это может включать информацию о медикаментозной терапии, изменениях в образе жизни и важности регулярного медицинского наблюдения.
Поддержка со стороны медицинских работников также играет ключевую роль в психологическом благополучии пациентов. Врачи и медсестры должны быть внимательны к эмоциональным потребностям пациентов, проявлять эмпатию и готовность выслушать. Создание доверительных отношений между пациентом и медицинским персоналом может значительно улучшить качество жизни и повысить уровень удовлетворенности лечением.
В заключение, легочная гипертензия — это не только физическое заболевание, но и серьезный вызов для психоэмоционального состояния пациента. Понимание и поддержка со стороны близких, медицинских работников и профессионалов в области психического здоровья являются важными компонентами комплексного подхода к лечению, способствующими улучшению качества жизни пациентов с легочной гипертензией.
Исследования и новые методы лечения
Легочная гипертензия (ЛГ) представляет собой серьезное заболевание, характеризующееся повышением давления в легочной артерии, что может привести к различным осложнениям, включая сердечную недостаточность. В последние годы исследования в области ЛГ значительно продвинулись, что открыло новые горизонты для диагностики и лечения этого состояния.
Одним из ключевых направлений в исследовании ЛГ является изучение молекулярных механизмов, лежащих в основе заболевания. Ученые активно исследуют роль эндотелиальных клеток, которые вырабатывают вазодилататоры и вазоконстрикторы, влияющие на тонус сосудов. Понимание этих механизмов позволяет разрабатывать новые препараты, направленные на восстановление нормального баланса между этими веществами.
Среди новых методов лечения можно выделить:
- Препараты, воздействующие на эндотелиальные факторы: Например, ингибиторы фосфодиэстеразы-5 (ПДЭ-5) и антагонисты рецепторов эндотелина. Эти препараты помогают расширять сосуды и улучшать кровоток в легких.
- Препараты, основанные на простагландинах: Они способствуют расслаблению гладкой мускулатуры сосудов и могут применяться как в виде ингаляций, так и в виде инъекций.
- Генотерапия: Исследования в этой области направлены на введение генов, которые могут улучшить функцию легочных сосудов и снизить давление в легочной артерии.
- Клинические испытания новых молекул: Ведутся активные исследования новых соединений, которые могут оказывать положительное влияние на течение заболевания. Например, препараты, направленные на модуляцию иммунного ответа или улучшение метаболизма клеток легочной ткани.
Кроме того, важным аспектом лечения легочной гипертензии является комплексный подход, который включает не только медикаментозную терапию, но и немедикаментозные методы. К ним относятся:
- Физическая реабилитация: Специальные программы физической активности могут помочь улучшить качество жизни пациентов и снизить симптомы заболевания.
- Психологическая поддержка: Психотерапия и группы поддержки могут оказать значительное влияние на эмоциональное состояние пациентов, что также важно для общего состояния здоровья.
- Диетотерапия: Правильное питание может помочь в контроле веса и улучшении общего состояния организма, что особенно важно для пациентов с легочной гипертензией.
Таким образом, исследования в области легочной гипертензии продолжают развиваться, открывая новые возможности для диагностики и лечения. Важно, чтобы пациенты имели доступ к современным методам терапии и могли получать индивидуализированный подход к своему лечению, что в конечном итоге может значительно улучшить их качество жизни и прогноз заболевания.