Нестабильная стенокардия — серьезное кардиологическое состояние, требующее немедленного внимания и лечения. Она проявляется внезапными и непредсказуемыми приступами боли в груди, указывающими на значительную ишемию миокарда. Игнорирование симптомов или задержка с обращением за медицинской помощью могут привести к осложнениям, включая инфаркт миокарда и летальный исход. Эта статья ознакомит читателей с симптомами нестабильной стенокардии, а также современными методами диагностики и лечения, что может повысить шансы на успешное восстановление и улучшение качества жизни.
Причины
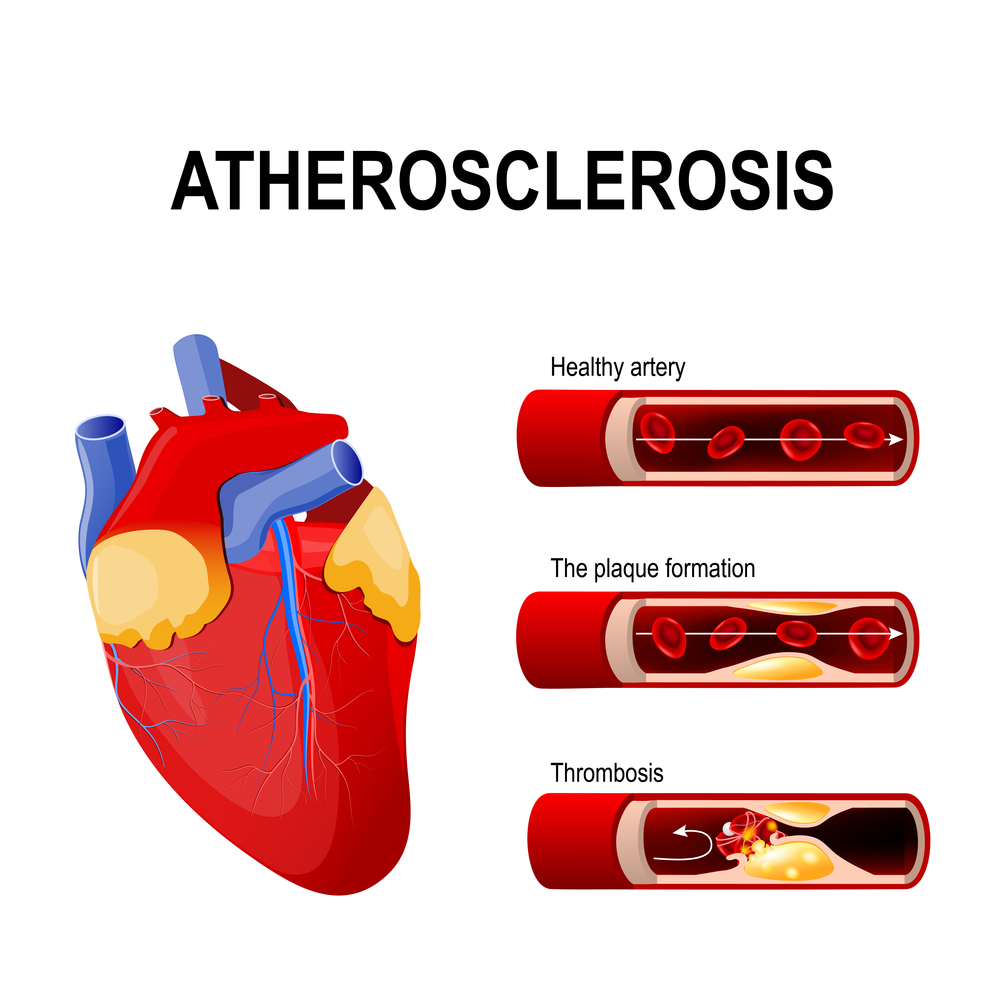
Нестабильная стенокардия возникает в результате разрыва фиброзной бляшки в коронарной артерии, что приводит к образованию тромба. Этот тромб препятствует нормальному кровоснабжению миокарда, вызывая его гипоксию. Повреждение фиброзной бляшки может быть вызвано накоплением жировых отложений, воспалительными процессами, недостатком коллагена и различными нарушениями гемодинамики. Кроме того, развитие нестабильной стенокардии может быть спровоцировано:
- повышением способности тромбоцитов к агрегации;
- кровоизлиянием в бляшку, вызванным разрывом мелких кровеносных сосудов;
- локальным сужением коронарных сосудов, вызванным выбросом вазоактивных веществ (например, серотонина или тромбоксана А2);
- снижением антитромботической активности эндотелия.
Врачи подчеркивают, что нестабильная стенокардия является серьезным состоянием, требующим немедленного внимания. Симптомы, такие как сильная боль в груди, одышка и потливость, могут возникать в покое или при минимальной физической нагрузке. Это отличает ее от стабильной стенокардии, где симптомы обычно предсказуемы и возникают при нагрузке. Лечение нестабильной стенокардии включает не только медикаментозную терапию, такую как нитраты и бета-блокаторы, но и возможное хирургическое вмешательство, например, коронарное шунтирование. Врачи акцентируют внимание на важности ранней диагностики и индивидуального подхода к каждому пациенту, чтобы предотвратить серьезные осложнения, такие как инфаркт миокарда. Регулярное наблюдение и изменение образа жизни также играют ключевую роль в управлении этим состоянием.
https://youtube.com/watch?v=-rCjvGZl4q0
Симптомы
Нестабильная стенокардия проявляется характерными признаками ишемии миокарда, и их нарастание указывает на ухудшение состояния.
- У пациента наблюдаются приступы боли в сердце на протяжении последнего месяца, хотя ранее они отсутствовали.
- Пациент сообщает, что за последние 1-2 месяца количество приступов стенокардии возросло, а их продолжительность и интенсивность увеличились.
- Приступы кардиалгии, связанные с ишемией миокарда, стали возникать в состоянии покоя или во время ночного сна.
- Эффективность препаратов из группы органических нитратов (таких как Нитроглицерин, Изокет, Нитролингвал и др.) в купировании боли значительно снизилась.
Как и при обычной стенокардии, основным симптомом ишемии миокарда является боль в грудной клетке. Эта боль становится более сильной и длительной (более 10 минут). Пациенты отмечают, что иррадиация боли расширяется, а её интенсивность нарастает. В некоторых случаях кардиалгия может длиться до 2 часов и иметь волнообразный характер, когда во время приступа наблюдаются кратковременные периоды ослабления и усиления боли.
Одной из ключевых особенностей нестабильной стенокардии является низкая эффективность препаратов для облегчения кардиалгии. Например, после приема Нитроглицерина боль может исчезать только через длительное время, или для её купирования пациенту требуется увеличить дозу.
Некоторые пациенты отмечают, что приступы ишемии миокарда стали более частыми после резкого увеличения умственной или физической нагрузки. В дальнейшем приступ нестабильной стенокардии может возникать даже при менее значительных физических и эмоциональных нагрузках или обострении сопутствующих заболеваний, таких как грипп, тонзиллит, ОРВИ и другие.
| Категория | Описание | Действия |
|---|---|---|
| Симптомы | Внезапное появление или усиление боли в груди, которая может отдавать в левую руку, шею, челюсть, спину. | Немедленно обратиться за медицинской помощью (вызвать скорую помощь). |
| Боль в груди, возникающая в покое или при минимальной физической нагрузке. | Избегать физических нагрузок, которые провоцируют боль. | |
| Учащение приступов стенокардии или увеличение их продолжительности. | Вести дневник приступов для отслеживания динамики. | |
| Отсутствие эффекта от обычных доз нитроглицерина или необходимость в увеличении дозы. | Не заниматься самолечением, строго следовать рекомендациям врача. | |
| Одышка, слабость, головокружение, холодный пот, тошнота, рвота, чувство страха. | Сохранять спокойствие, обеспечить доступ свежего воздуха. | |
| Диагностика | Электрокардиография (ЭКГ) в покое и при нагрузке. | Проводится в медицинском учреждении. |
| Анализы крови (тропонины, креатинкиназа МВ). | Позволяют исключить инфаркт миокарда. | |
| Эхокардиография (УЗИ сердца). | Оценивает функцию сердца и наличие нарушений. | |
| Коронарография (ангиография). | Позволяет визуализировать сужение коронарных артерий. | |
| Лечение (неотложная помощь) | Нитроглицерин под язык (при отсутствии противопоказаний). | Принимать по назначению врача, не более 3 таблеток с интервалом 5 минут. |
| Аспирин (при отсутствии противопоказаний). | Разжевать 150-300 мг, если нет аллергии или риска кровотечения. | |
| Кислородотерапия. | Применяется при снижении сатурации кислорода. | |
| Обезболивающие препараты (морфин). | Применяются при сильном болевом синдроме под контролем врача. | |
| Лечение (стационарное) | Антитромбоцитарные препараты (аспирин, клопидогрел). | Предотвращают образование тромбов. |
| Антикоагулянты (гепарин, эноксапарин). | Разжижают кровь, препятствуют тромбообразованию. | |
| Бета-блокаторы. | Снижают частоту сердечных сокращений и артериальное давление. | |
| Нитраты. | Расширяют коронарные артерии, улучшают кровоток. | |
| Статины. | Снижают уровень холестерина. | |
| Ингибиторы АПФ. | Снижают артериальное давление, защищают сердце. | |
| Реваскуляризация (стентирование, аортокоронарное шунтирование). | Восстановление кровотока в суженных артериях. | |
| Профилактика и образ жизни | Отказ от курения. | Один из важнейших факторов риска. |
| Контроль артериального давления. | Регулярное измерение и прием препаратов по назначению. | |
| Контроль уровня холестерина. | Диета, статины по назначению врача. | |
| Контроль уровня сахара в крови (при диабете). | Соблюдение диеты, прием сахароснижающих препаратов. | |
| Здоровое питание. | Ограничение жирной, соленой пищи, увеличение потребления овощей и фруктов. | |
| Регулярная физическая активность. | Умеренные нагрузки по согласованию с врачом. | |
| Снижение стресса. | Методы релаксации, достаточный сон. | |
| Поддержание здорового веса. | Снижение нагрузки на сердце. |
Диагностика
- анализ жалоб пациента, истории болезни и семейной истории;
- медицинский осмотр (выслушивание сердечных тонов, пальпация и перкуссия области сердца);
- общий анализ крови: назначается для определения наличия воспалительного процесса;
- общий анализ мочи: используется для исключения сопутствующих заболеваний;
- анализ крови на специфические ферменты и биохимический анализ: необходимы для различения стенокардии и инфаркта миокарда, а также для выявления повышения активности лактатдегидрогеназы, креатинфосфокиназы и их изоферментов;
- электрокардиограмма (ЭКГ): назначается для выявления ухудшения признаков ишемии миокарда;
- ЭКГ с нагрузочными и фармакологическими тестами: используется для различения стенокардии и других сердечных заболеваний;
- Холтеровское мониторирование (суточная ЭКГ): назначается для определения условий, способствующих ишемии миокарда, ее продолжительности и наличия аритмий;
- эхокардиография (Эхо-ЭКГ): применяется для оценки размеров и структуры работающего сердца, состояния сердечных клапанов, внутрисердечных кровотоков и нарушений сократительной способности миокарда;
- стресс-эхокардиография: проводится на 7-10 день после обострения нестабильной стенокардии и позволяет выявить зоны гипоксии миокарда при физической нагрузке;
- сцинтиграфия миокарда: используется для визуализации полостей и стенок сердца;
- коронарная ангиография: применяется для оценки состояния коронарного кровотока и может быть необходима при хирургическом лечении нестабильной стенокардии.
https://youtube.com/watch?v=m5T_7OWicMQ
Лечение
Пациенты с нестабильной стенокардией требуют неотложной госпитализации. Им предписывается строгий постельный режим до тех пор, пока не наступит период стабильности коронарного кровотока, а также медикаментозное лечение.
Лекарственная терапия включает:
- средства для облегчения боли: Нитроглицерин, нейролептаналгезия;
- препараты, снижающие потребность миокарда в кислороде: бета-блокаторы, антагонисты кальция;
- средства, улучшающие текучесть крови: прямые антикоагулянты и дезагреганты.
В 70-80% случаев медикаментозное лечение позволяет достичь относительной стабилизации состояния коронарного кровотока. Если положительного эффекта не наблюдается, пациенту назначается коронарная ангиография для оценки необходимости дальнейшего хирургического вмешательства.
Для хирургического лечения нестабильной стенокардии могут использоваться следующие методы:
- ангиопластика коронарного сосуда с установкой стента: в суженный сосуд вводится специальная металлическая трубка (стент), которая поддерживает стенки сосуда и обеспечивает достаточный просвет для нормального кровотока;
- аорто-коронарное шунтирование: применяется при поражении главной коронарной артерии или при повреждении всех коронарных сосудов, в ходе операции создается дополнительный сосудистый путь, который обеспечивает кровоснабжение участков с недостаточным кровотоком.
Возможные осложнения нестабильной стенокардии
При отсутствии должного лечения нестабильная стенокардия может привести к серьезным последствиям, таким как:
- инфаркт миокарда;
- тахиаритмия;
- брадиаритмия;
- экстрасистолия;
- сердечная недостаточность;
- внезапная смерть.
Пациенты с нестабильной стенокардией должны находиться под постоянным наблюдением кардиолога и строго следовать его рекомендациям. В случае этой формы ишемической болезни сердца регулярное выполнение указаний врача и принятие мер по профилактике приступов стенокардии значительно повышают вероятность предотвращения серьезных осложнений.
https://youtube.com/watch?v=t0Ly_NxP4K4
Профилактика
Нестабильная стенокардия играет ключевую роль в снижении риска сердечно-сосудистых заболеваний и предотвращении острых сердечных событий. Основные аспекты профилактики можно разделить на несколько категорий: изменение образа жизни, медикаментозная терапия и регулярное медицинское наблюдение.
Изменение образа жизни
- Здоровое питание: Важно придерживаться сбалансированной диеты, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничение потребления насыщенных жиров, трансжиров, соли и сахара поможет снизить уровень холестерина и артериальное давление.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению сердечно-сосудистой функции и помогают контролировать вес. Рекомендуется заниматься аэробными упражнениями не менее 150 минут в неделю.
- Отказ от курения: Курение является одним из основных факторов риска для развития сердечно-сосудистых заболеваний. Отказ от курения значительно снижает риск возникновения нестабильной стенокардии и других сердечных заболеваний.
- Управление стрессом: Хронический стресс может негативно сказаться на здоровье сердца. Методы релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь в снижении уровня стресса.
Медикаментозная терапия
Лечение нестабильной стенокардии может включать назначение различных медикаментов, таких как антиагреганты, бета-блокаторы, статиновые препараты и ингибиторы АПФ. Эти препараты помогают контролировать симптомы, снижать риск тромбообразования и улучшать общее состояние сердечно-сосудистой системы. Важно строго следовать рекомендациям врача и регулярно проходить обследования для корректировки терапии.
Регулярное медицинское наблюдение
Пациенты с высоким риском развития нестабильной стенокардии должны проходить регулярные медицинские осмотры. Это включает в себя мониторинг артериального давления, уровня холестерина и других показателей, а также выполнение необходимых диагностических процедур, таких как ЭКГ и стресс-тесты. Раннее выявление изменений в состоянии здоровья позволяет своевременно корректировать лечение и предотвращать осложнения.
Таким образом, профилактика нестабильной стенокардии требует комплексного подхода, включающего изменения в образе жизни, медикаментозное лечение и регулярное медицинское наблюдение. Следуя этим рекомендациям, можно значительно снизить риск развития сердечно-сосудистых заболеваний и улучшить качество жизни.
Роль образа жизни в управлении состоянием
Образ жизни играет ключевую роль в управлении состоянием пациентов с нестабильной стенокардией. Правильные изменения в повседневной деятельности могут значительно снизить риск обострений и улучшить общее качество жизни. Основные аспекты, на которые следует обратить внимание, включают диету, физическую активность, управление стрессом и отказ от вредных привычек.
Диета является одним из самых важных факторов. Пациентам рекомендуется придерживаться сердечно-дружественной диеты, богатой фруктами, овощами, цельнозерновыми продуктами, нежирными белками и полезными жирами, такими как оливковое масло и орехи. Ограничение потребления насыщенных и трансжиров, а также уменьшение соли и сахара поможет контролировать уровень холестерина и артериальное давление, что в свою очередь снижает нагрузку на сердце.
Физическая активность также имеет огромное значение. Регулярные умеренные физические нагрузки, такие как ходьба, плавание или велоспорт, могут укрепить сердечно-сосудистую систему, улучшить кровообращение и снизить уровень стресса. Однако перед началом любой программы упражнений важно проконсультироваться с врачом, чтобы определить безопасный уровень активности.
Управление стрессом является еще одним важным аспектом. Хронический стресс может способствовать ухудшению состояния сердца и вызывать обострения стенокардии. Методы релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие. Также важно уделять время отдыху и занятиям, которые приносят удовольствие.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, имеет решающее значение для пациентов с нестабильной стенокардией. Курение значительно увеличивает риск сердечно-сосудистых заболеваний, а алкоголь в больших количествах может негативно влиять на здоровье сердца. Поддержка со стороны семьи и друзей, а также участие в группах поддержки могут помочь в отказе от этих привычек.
В заключение, изменения в образе жизни могут оказать значительное влияние на управление нестабильной стенокардией. Комплексный подход, включающий правильное питание, физическую активность, управление стрессом и отказ от вредных привычек, поможет пациентам не только улучшить свое состояние, но и повысить качество жизни в целом.
Прогноз и долгосрочные последствия
Прогноз при нестабильной стенокардии зависит от множества факторов, включая общее состояние здоровья пациента, наличие сопутствующих заболеваний, степень коронарной недостаточности и своевременность оказания медицинской помощи. Важно отметить, что нестабильная стенокардия является предвестником более серьезных сердечно-сосудистых заболеваний, таких как инфаркт миокарда. Поэтому ранняя диагностика и адекватное лечение играют ключевую роль в улучшении прогноза.
При отсутствии должного лечения нестабильная стенокардия может привести к серьезным осложнениям, включая:
- Инфаркт миокарда: Это одно из самых опасных последствий, которое может возникнуть в результате длительной ишемии сердечной мышцы. Инфаркт может привести к необратимым повреждениям сердца и даже к летальному исходу.
- Сердечная недостаточность: Хроническая ишемия может ослабить сердечную мышцу, что приведет к снижению ее способности эффективно перекачивать кровь. Это состояние требует длительного лечения и может значительно ухудшить качество жизни пациента.
- Аритмии: Нестабильная стенокардия может спровоцировать развитие различных нарушений сердечного ритма, которые могут быть опасны для жизни.
Долгосрочные последствия нестабильной стенокардии также могут включать в себя необходимость в хирургических вмешательствах, таких как коронарное шунтирование или установка стентов. Эти процедуры могут значительно улучшить кровоснабжение сердца и снизить риск повторных эпизодов стенокардии.
Для улучшения прогноза и снижения риска осложнений важно соблюдать рекомендации врача, включая:
- Регулярный мониторинг состояния сердечно-сосудистой системы.
- Изменение образа жизни: отказ от курения, контроль уровня холестерина и артериального давления, соблюдение диеты.
- Физическая активность: умеренные физические нагрузки, согласованные с врачом.
- Прием назначенных медикаментов: антиагреганты, бета-блокаторы, статины и другие препараты, которые помогают контролировать симптомы и предотвращать осложнения.
Таким образом, прогноз при нестабильной стенокардии может быть благоприятным при условии своевременной диагностики, адекватного лечения и соблюдения рекомендаций врача. Однако игнорирование симптомов и отсутствие лечения могут привести к серьезным и потенциально угрожающим жизни последствиям.