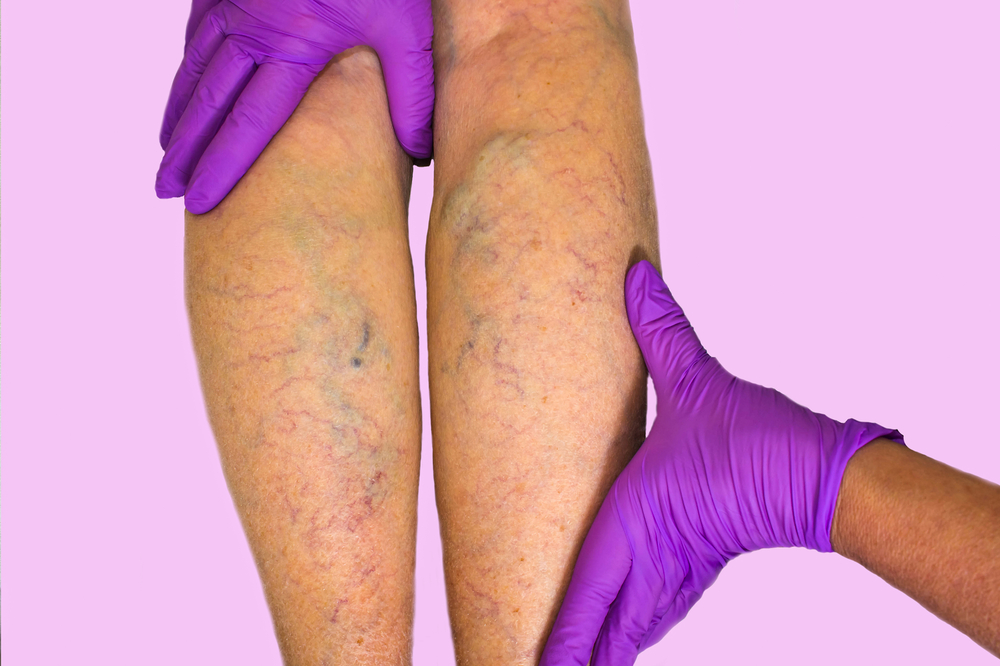
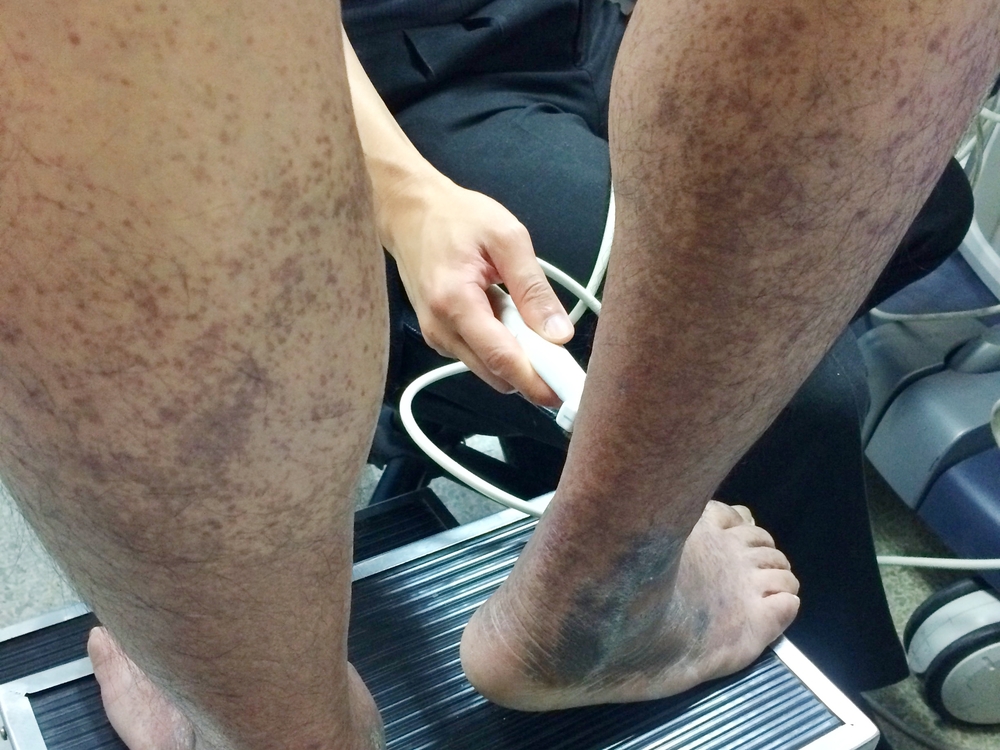
Острый венозный тромбоз — серьезное заболевание, способное привести к тромбоэмболии легочной артерии. Понимание стадий, симптомов и методов лечения критично для своевременной диагностики и эффективной терапии. В статье рассмотрим, как распознать острый венозный тромбоз, факторы его развития и современные подходы к лечению. Эта информация будет полезна медицинским работникам и широкой аудитории, стремящейся повысить осведомленность о здоровье и предотвратить осложнения.
Причины
На сегодняшний день точные причины возникновения тромбозов остаются неясными. Однако известно, что закупорка венозных сосудов может быть вызвана сочетанием следующих трех факторов:
- повышенная свертываемость крови;
- замедленный кровоток;
- повреждение стенок вен.
Различные заболевания и состояния могут способствовать развитию этих факторов:
- варикозное расширение вен;
- курение;
- длительное пребывание в постели;
- беременность и роды;
- кесарево сечение;
- использование некоторых медикаментов, увеличивающих вязкость крови (например, оральные контрацептивы);
- атеросклероз;
- травмы сосудистых стенок (включая частые венепункции);
- сложные переломы;
- хирургические операции на суставах и полостные вмешательства;
- избыточный вес;
- инфекции;
- длительные поездки или авиаперелеты;
- недостаток физической активности;
- злоупотребление алкоголем;
- онкологические заболевания;
- заболевания клапанов сердца;
- аритмии;
- сердечная недостаточность;
- пожилой возраст.
Врачи отмечают, что острый венозный тромбоз представляет собой серьезное заболевание, требующее внимательного подхода к диагностике и лечению. Врачи выделяют несколько стадий этого состояния, начиная от начальной, когда тромб только формируется, до более сложной, когда возникают осложнения, такие как тромбоэмболия легочной артерии. Симптомы могут варьироваться от легкой боли и отека в области пораженной вены до более выраженных признаков, таких как покраснение и повышение температуры кожи. Лечение включает как консервативные методы, такие как антикоагулянтная терапия, так и хирургические вмешательства в более запущенных случаях. Врачи подчеркивают важность ранней диагностики и своевременного обращения за медицинской помощью для предотвращения серьезных последствий.
Классификация и стадии
В зависимости от места, где произошло закупоривание венозного сосуда, специалисты выделяют несколько типов тромбоза:
- подкожный – затрагиваются поверхностные вены;
- глубокий – закупорка возникает в глубоких венах;
- восходящий – помимо закупорки венозных сосудов, у пациента могут развиваться дополнительные проблемы в лимфатической системе (лимфостаз, лимфангит), что делает течение заболевания крайне тяжелым. Без надлежащего лечения в 90% случаев это приводит к летальному исходу.
В зависимости от типа тромба можно выделить следующие формы венозного тромбоза:
- пристеночный – сгусток крови располагается рядом со стенкой вены;
- окклюзивный – тромб полностью закрывает просвет вены;
- флотирующий – сгусток крови прикрепляется к стенке вены с одной стороны, в то время как другой конец остается подвижным и может оторваться;
- смешанный – сочетает в себе характеристики предыдущих типов.
При остром венозном тромбозе выделяют две стадии:
- компенсации – на этом этапе не наблюдается выраженных гемодинамических нарушений, боли и дискомфорт возникают время от времени, иногда без видимых причин может повышаться температура. Длительность этой стадии может колебаться от 24 часов до 1 месяца;
- декомпенсации – возникают гемодинамические нарушения, боли становятся более интенсивными, появляется отек, меняется цвет кожи, и затрудняется подвижность конечности.
| Стадия | Симптомы | Лечение |
|---|---|---|
| Острая (до 14 дней) | Внезапная боль, отек, покраснение, повышение температуры кожи над пораженной веной, уплотнение по ходу вены. | Антикоагулянты (НМГ, НОАК), компрессионная терапия, анальгетики, покой. |
| Подострая (от 14 дней до 3 месяцев) | Уменьшение остроты боли и отека, сохранение уплотнения, возможна пигментация кожи. | Продолжение антикоагулянтной терапии, компрессионная терапия, ЛФК, физиотерапия. |
| Хроническая (более 3 месяцев) | Посттромботический синдром: хронический отек, гиперпигментация, липодерматосклероз, трофические язвы, варикозное расширение вен. | Длительная компрессионная терапия, венотоники, хирургическое лечение (при необходимости), лечение трофических язв. |
Симптомы
На ранних этапах развития венозного тромбоза симптомы могут проявляться в виде легких и редких болей, а также ощущений тяжести и распирания в мышцах ног. Иногда пациенты испытывают дискомфорт в области поясницы или внизу живота с той стороны, где образовался тромб. Обычно такие проявления не вызывают серьезного беспокойства, и человек обращается за медицинской помощью только при возникновении острого состояния.
С прогрессированием тромбоза внезапно могут появиться следующие признаки:
- интенсивная боль в ноге;
- ограниченность и трудности в движениях;
- отечность (нога увеличивается в объеме, мягкие ткани становятся плотнее);
- изменение цвета кожи на ноге (может стать синей, черноватой или бледно-молочной);
- локальное повышение температуры (ощущение жара в ноге);
- заметное расширение подкожных вен;
- субфебрильная температура, общая слабость и утомляемость.
Все перечисленные симптомы возникают из-за застоя венозной крови ниже места образования тромба. При полной закупорке сосуда у пациента нарушается кровообращение, увеличивается отечность, и может развиться гангрена. На всех стадиях заболевания существует риск отрыва тромба, что может привести к тромбоэмболии легочной артерии, инсульту и тромбоэмболиям других органов.
Острый венозный тромбоз всегда начинается внезапно, и его проявления могут достигать максимальной выраженности уже в первый день. Характер и степень выраженности симптомов зависят от следующих факторов:
- расположение закупоренного сосуда;
- диаметр пораженной вены;
- тип тромба;
- скорость образования тромба;
- вероятность рефлекторных нарушений кровообращения в соседних сосудах;
- чувствительность тканей к недостатку кислорода;
- степень развития коллатерального кровообращения.
Илеофеморальный тромбоз вен
Эта форма венозного тромбоза выделяется в отдельную категорию, поскольку заболевание протекает крайне тяжело, быстро прогрессирует и связано с высоким риском тромбоэмболии легочной артерии. Илеофеморальный флеботромбоз возникает из-за закупорки подвздошно-бедренного сегмента и проявляется сильными болями, заметным отеком всей ноги и тяжелым состоянием пациента. Пораженная конечность приобретает синеватый оттенок, а подкожные вены становятся более выраженными. При полном прекращении венозного оттока у пациента может быстро развиться гангрена.
Тромбоз нижней полой вены
Данный тип тромбоза характеризуется серьезным течением и значительным риском возникновения осложнений. При блокировке нижней полой вены тромбообразующими массами у пациента наблюдается отечность обеих ног, а у 80% больных возникает почечная недостаточность, что сопровождается наличием крови в моче. В ситуациях, когда происходит закупорка печеночного сегмента, может развиться печеночная недостаточность, которая осложняется синдромом Бадда-Киари. В дальнейшем у пациента может формироваться тяжелый синдром нижней полой вены.
Диагностика
Для диагностики венозного тромбоза применяются следующие методы исследования:
- Допплерография и дуплексное сканирование вен – эти процедуры позволяют определить локализацию и протяженность тромба, а также оценить качество кровотока и состояние венозных стенок.
- Рентгеноконтрастная флебография – используется в случаях, когда результаты УЗИ вызывают сомнения, или если тромб находится выше паховой области.
- МР-ангиография – назначается при неясных результатах предыдущих исследований.
- Импедансная плетизмография – применяется при подозрении на тромбоз вен выше колена. Исследование проводится с помощью манжеты, которая накачивается воздухом, создавая временную окклюзию вен для оценки изменений в их наполнении до и после сдувания манжеты.
- Рентгенография легких – выполняется при подозрении на тромбоэмболию легочной артерии (ТЭЛА).
- Анализы крови (коагулограмма, Д-димер, посев на стерильность) – проводятся для оценки свертываемости крови и выявления возможных инфекций.
Лечение
Основные цели лечения острого венозного тромбоза заключаются в восстановлении нормального кровообращения в затронутом сосуде, предотвращении нарастания отека, возникновения гангрены конечности, а также в профилактике тромбоэмболии легочной артерии и других возможных осложнений. При диагностировании тромбоза глубоких вен пациентам требуется экстренная госпитализация в специализированный ангиохирургический стационар или в отделение общей хирургии. Люди с тромбозами поверхностных вен могут находиться под наблюдением на амбулаторной основе.
Лечение может быть как консервативным, так и хирургическим, в зависимости от конкретной клинической ситуации. При высоком риске тромбоэмболий рекомендуется соблюдать постельный режим. Всем пациентам с венозным тромбозом советуют носить компрессионный трикотаж (плотность чулок определяется лечащим врачом) и придерживаться специальной диеты.
Каждому пациенту с венозным тромбозом показан прием антикоагулянтов. Эти медикаменты являются наиболее эффективными для предотвращения прогрессирования заболевания. Больным назначаются как прямые (например, надропарин, дальтепарин, эноксапарин и другие низкомолекулярные и нефракционные гепарины), так и непрямые антикоагулянты (фенилин, аценокумарол, варфарин, этил бискумацетат). При выборе препарата обязательно учитываются противопоказания.
Для улучшения кровообращения и разжижения крови пациентам с венозными тромбозами могут быть назначены:
- клопидогрель;
- реополиглюкин;
- тиклопедин;
- пентоксифиллин;
- флебоактивные средства: Троксевазин, Эскузан, Детралекс и другие.
Для облегчения болей и снижения агрегации тромбоцитов рекомендуется использование нестероидных противовоспалительных средств:
- диклофенак;
- кетопрофен;
- ибупрофен и другие.
При наличии или высоком риске инфекций (например, при СПИДе, диабете и т.д.) пациентам назначается антибиотикотерапия.
В качестве дополнения к основному лечению для устранения венозного тромбоза может быть рекомендована гирудотерапия. Слюна медицинских пиявок содержит вещества, способствующие уменьшению воспаления венозных стенок, разрушению тромбов и предотвращению образования новых сгустков крови. При назначении гирудотерапии врач обязательно учитывает возможные противопоказания. Количество сеансов определяется в зависимости от клинической ситуации.
Иногда консервативные методы оказываются недостаточными для устранения тромбоза и предотвращения его осложнений, и в таких случаях пациентам могут быть проведены хирургические вмешательства, которые могут осуществляться как планово, так и экстренно. Для этого применяются следующие методики:
- установка кава-фильтра – специальное металлическое устройство в форме зонтика вводится в просвет нижней полой вены на временной или постоянной основе, операция выполняется эндоваскулярно (через венозный сосуд) и направлена на предотвращение тромбоэмболии (например, при флотирующих тромбах);
- тромболизис – процедура, необходимая для удаления крупных тромбов (назначается нечасто из-за высокого риска кровотечений), осуществляется с помощью специального катетера, в который вводится препарат, разрушающий тромб;
- венозная ангиопластика – в область сужения сосуда вводится баллон, который после раздувания расширяет его просвет, в место сужения устанавливается стент;
- венозное шунтирование – во время операции за пределами суженной части венозного сосуда выполняются надрезы, к которым подшивается венозный трансплантат (взятый из бедра пациента или синтетический), обеспечивающий кровоток в пораженной области;
- тромбэктомия – операция может выполняться классическим способом или эндоваскулярно, под контролем ангиографии врач определяет место локализации тромба, делает небольшой надрез и извлекает тромб с помощью специального катетера.
После проведения операции пациенту назначается медикаментозная терапия.
Диета
Пациентам, страдающим от венозного тромбоза, необходимо придерживаться специального питания и обеспечивать достаточное потребление жидкости (до 2,5 литров в день). Правильное питание способствует улучшению реологических характеристик крови, уменьшает отеки и положительно влияет на состояние сосудистых стенок.
Из рациона следует исключить продукты, которые могут повышать свертываемость крови:
- продукты с высоким содержанием витаминов К и С: зеленые овощи и фрукты, шпинат, крапива, щавель, грецкие орехи, шиповник, смородина, цитрусовые, болгарский перец, черноплодная рябина и др.;
- мясо с высоким содержанием жира;
- колбасы;
- мясные консервы;
- молочные продукты с высоким содержанием жира;
- майонез;
- острые, жареные, копченые, сладкие и соленые блюда;
- кондитерские изделия с маргарином, сливочным маслом и сливками;
- изделия из сдобного теста;
- кофе;
- алкоголь.
Положительное воздействие на состояние сосудов и крови оказывают продукты, богатые полиненасыщенными жирными кислотами (Омега-3 и Омега-6) и витамином Е. Также в рацион должны входить продукты, способствующие предотвращению метеоризма и запоров, так как они могут усугублять застой крови в нижних конечностях.
При венозном тромбозе рекомендуется включать в ежедневное меню следующие продукты:
- рыбий жир;
- жирная рыба: лосось, судак, макрель, треска;
- постное мясо (1-2 раза в неделю);
- морепродукты: кальмары, мидии, крабы;
- нежирные кисломолочные продукты;
- орехи кешью;
- зерновые;
- бобовые;
- растительные масла: оливковое, кедровое, льняное, кукурузное, соевое, масла зародышей пшеницы и др.;
- спаржа;
- кукуруза;
- лук;
- чеснок;
- хрен;
- перец;
- семена тыквы и подсолнечника;
- дыни и арбузы;
- продукты, богатые клетчаткой: капуста, морковь и др.
При приготовлении блюд при тромбозе вен рекомендуется использовать методы варки или готовки на пару.
К какому врачу обратиться
При наличии сильной боли в ноге, изменениях в ее подвижности и цвете кожи необходимо незамедлительно обратиться к флебологу или сосудистому хирургу. После проведения необходимых обследований, таких как УЗИ сосудов нижних конечностей с допплерографией и дуплексным сканированием, импедансная плетизмография, рентгеноконтрастная флебография, МР-ангиография и другие, врач сможет назначить подходящее консервативное или хирургическое лечение венозного тромбоза.
Острый венозный тромбоз представляет собой серьезное состояние, которое характеризуется частичной или полной закупоркой венозных сосудов. Чаще всего это происходит в венах нижних конечностей. Данное состояние всегда связано с риском развития опасных осложнений, таких как тромбоэмболия легочной артерии, инсульты, инфаркты и гангрена, которые могут привести к инвалидности или даже смерти пациента. Поэтому лечение острого венозного тромбоза должно начинаться незамедлительно. В зависимости от ситуации могут быть применены как консервативные методы, так и хирургические вмешательства.
В программе «Жить здорово!» с Еленой Малышевой обсуждается тромбоз глубоких вен голени:
Специалист делится рекомендациями о том, какие продукты можно употреблять, а какие следует избегать при флеботромбозе:
https://youtube.com/watch?v=FmJ2wnJRLp8
https://youtube.com/watch?v=62Jj_vCaqNo
https://youtube.com/watch?v=hlTRu7dZeps
Профилактика
Острого венозного тромбоза (ОВТ) является важным аспектом в снижении риска развития этого опасного состояния. Поскольку тромбы могут образовываться в венах, особенно в нижних конечностях, важно принимать меры, направленные на предотвращение их образования.
Существует несколько ключевых стратегий, которые могут быть применены в зависимости от индивидуальных факторов риска:
- Физическая активность: Регулярные физические упражнения способствуют улучшению кровообращения и предотвращают застой крови в венах. Рекомендуется выполнять простые упражнения, такие как прогулки, растяжки и специальные упражнения для ног, особенно для людей, которые ведут малоподвижный образ жизни.
- Контроль веса: Избыточный вес и ожирение увеличивают риск развития венозного тромбоза. Поддержание здорового веса через сбалансированное питание и физическую активность может существенно снизить вероятность образования тромбов.
- Правильная гидратация: Употребление достаточного количества жидкости помогает поддерживать нормальную вязкость крови. Обезвоживание может привести к сгущению крови и повышению риска тромбообразования.
- Избегание длительного сидения или стояния: Если ваша работа связана с длительным сидением или стоянием, важно делать перерывы для движения. Рекомендуется вставать и разминаться каждые 1-2 часа, а также выполнять простые упражнения для ног.
- Компрессионные чулки: Использование компрессионного трикотажа может помочь улучшить венозный отток и снизить риск тромбообразования, особенно у людей с предрасположенностью к венозной недостаточности.
- Медикаментозная профилактика: В некоторых случаях, особенно у пациентов с высоким риском тромбообразования (например, после хирургических вмешательств или при наличии определенных заболеваний), врач может назначить антикоагулянты для снижения риска образования тромбов.
- Избегание курения: Курение является одним из факторов риска развития тромбообразования. Отказ от курения может значительно снизить риск как венозного, так и артериального тромбоза.
Важно помнить, что острого венозного тромбоза должна быть индивидуализирована в зависимости от состояния здоровья пациента и его факторов риска. Регулярные консультации с врачом помогут определить наиболее подходящие меры и своевременно скорректировать их при необходимости.
Осложнения
Острый венозный тромбоз может привести к различным осложнениям, которые могут значительно ухудшить состояние пациента и даже угрожать жизни. Наиболее распространённые осложнения включают:
- Тромбоэмболия легочной артерии (ТЭЛА): Это одно из самых серьёзных осложнений, возникающее, когда тромб из глубоких вен нижних конечностей отрывается и перемещается в легкие, блокируя кровоток. Симптомы ТЭЛА могут включать одышку, боль в груди, учащенное сердцебиение и кашель с кровью. Это состояние требует неотложной медицинской помощи.
- Хроническая венозная недостаточность: После перенесенного острого венозного тромбоза у пациента может развиться хроническая венозная недостаточность, что приводит к нарушению оттока крови и образованию отеков, варикозного расширения вен, а также трофическим язвам. Это состояние требует длительного наблюдения и лечения.
- Синдром постфлебитической болезни: Это состояние возникает в результате повреждения венозных клапанов, что приводит к нарушению венозного оттока. Симптомы могут включать боль, отеки, изменение цвета кожи и образование язв. Лечение может включать компрессионную терапию и медикаментозное лечение.
- Инфекция: В месте тромбообразования может возникнуть инфекция, особенно если тромбоз сопровождается травмой или хирургическим вмешательством. Инфекция может привести к флебиту или тромбофлебиту, что требует антибиотикотерапии и, в некоторых случаях, хирургического вмешательства.
- Рецидив тромбоза: Пациенты, перенесшие острый венозный тромбоз, имеют повышенный риск повторного тромбообразования. Это может быть связано с наличием предрасполагающих факторов, таких как варикозное расширение вен, длительная неподвижность или наличие хронических заболеваний.
Для предотвращения осложнений важно своевременно диагностировать и лечить острый венозный тромбоз. Регулярные медицинские осмотры, соблюдение рекомендаций врача и изменение образа жизни могут существенно снизить риск развития осложнений.
Прогноз и реабилитация
Прогноз при остром венозном тромбозе зависит от ряда факторов, включая локализацию тромба, степень его обструкции, наличие сопутствующих заболеваний и своевременность начала лечения. В большинстве случаев, при адекватной терапии, прогноз является благоприятным. Однако, если тромбоз не был диагностирован и не лечился вовремя, это может привести к серьезным осложнениям, таким как тромбоэмболия легочной артерии, которая может угрожать жизни пациента.
Реабилитация после острого венозного тромбоза играет важную роль в восстановлении здоровья и предотвращении рецидивов. Она включает в себя несколько ключевых аспектов:
- Медикаментозная терапия: После острого венозного тромбоза пациентам часто назначают антикоагулянты для предотвращения образования новых тромбов. Длительность лечения зависит от индивидуальных факторов, таких как причина тромбообразования и наличие предрасполагающих факторов.
- Физическая активность: Важным элементом реабилитации является постепенное восстановление физической активности. Упражнения помогают улучшить кровообращение и укрепить сосудистую стенку. Рекомендуется начинать с легких упражнений и постепенно увеличивать нагрузку.
- Компрессионная терапия: Использование компрессионных чулок или бинтов способствует улучшению венозного оттока и снижению отечности. Это особенно важно в первые недели после тромбообразования.
- Контроль за сопутствующими заболеваниями: Необходимо следить за состоянием здоровья, особенно при наличии таких заболеваний, как диабет, гипертония или ожирение, которые могут способствовать повторному тромбообразованию.
- Регулярные медицинские осмотры: Пациенты должны проходить регулярные обследования для мониторинга состояния венозной системы и оценки эффективности проводимого лечения.
Важно отметить, что реабилитация должна быть индивидуализирована и проводиться под контролем врача. Своевременное обращение за медицинской помощью и соблюдение рекомендаций специалистов значительно повышают шансы на успешное восстановление и минимизируют риск осложнений.