Ревматоидный артрит — хроническое заболевание, поражающее суставы и внутренние органы. Понимание его причин, механизмов развития и симптомов важно для диагностики и лечения. Эта статья поможет читателям лучше разобраться в ревматоидном артрите, повысив осведомленность и улучшив качество жизни пациентов.
Причины и механизмы развития
Истинные причины развития ревматоидного артрита (РА) остаются неясными. Существует мнение, что инфекция может выступать в роли триггерного фактора. К потенциальным инфекционным агентам относят стрептококки, микоплазму, вирус Эпштейна-Барр и ретровирусы. Однако эта гипотеза не получила достаточного подтверждения.
Заболевание чаще всего проявляется после стрессовых ситуаций, переохлаждения или травм суставов. Более высокая предрасположенность к началу болезни у пожилых женщин может быть связана с уменьшением уровня женских половых гормонов в период постменопаузы. Беременность и использование гормональных контрацептивов, наоборот, снижают вероятность развития РА.
Существует доказанная наследственная предрасположенность к этому заболеванию, и были выделены гены, отвечающие за данное состояние.
Развитие РА связано с нарушением работы иммунных клеток. По неясным причинам они начинают производить высокоактивные вещества, которые разрушают клетки, такие как цитокины, факторы некроза опухоли, интерлейкины и другие. При этом значительно увеличивается количество антител к тканям пораженных суставов и собственным белкам организма, которые получили название «ревматоидный фактор».
Выделяется эндотелиальный фактор роста, который способствует образованию новых капилляров в соединительной ткани. Это приводит к активному росту клеток, выстилающих сустав изнутри. В результате формируется паннус — агрессивная ткань с опухолевыми характеристиками, которая проникает в суставную поверхность, подлежащую кость, а также в связочный аппарат, нанося им повреждения.
Ревматоидный фактор образует иммунные комплексы, которые повреждают сосудистую систему, что может привести к поражению внутренних органов.
Таким образом, основная гипотеза о развитии РА заключается в аутоиммунном воспалении, которое сопровождается нарушением механизмов физиологической активации и подавления воспалительных процессов.
Врачи отмечают, что ревматоидный артрит является сложным заболеванием, причины которого до конца не изучены. Основным фактором считается аутоиммунный процесс, при котором иммунная система ошибочно атакует собственные ткани организма, в частности, суставы. Механизмы развития заболевания включают воспаление синовиальной оболочки, что приводит к разрушению хрящей и костной ткани. Симптомы ревматоидного артрита часто проявляются в виде боли, отека и утренней скованности в суставах, что значительно ухудшает качество жизни пациентов. Врачи подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая медикаментозную терапию и физическую реабилитацию, чтобы замедлить прогрессирование болезни и улучшить функциональные возможности суставов.
https://youtube.com/watch?v=Ex4ZRfXqyDg
Классификация
Основной диагноз может включать одну из следующих форм:
- серопозитивный ревматоидный артрит (М05.8);
- серонегативный ревматоидный артрит (М06.0);
- вероятный ревматоидный артрит (М05.9, М06.4, М06.9);
- специфические формы: синдром Фелти (М05.0) и болезнь Стилла у взрослых (М06.1).
Определение серопозитивности или серонегативности осуществляется с помощью теста на ревматоидный фактор, который может быть выполнен с использованием одного из следующих методов:
- латексный тест;
- иммуноферментный анализ;
- иммунонефелометрический анализ.
Существуют следующие клинические стадии заболевания:
- очень ранняя – длится до полугода и, при адекватном лечении, часто может быть обратимой;
- ранняя – в течение первого года заболевания, с первыми признаками прогрессирования;
- развернутая – продолжается более года и сопровождается характерной симптоматикой;
- поздняя – характеризуется разрушением суставов и поражением внутренних органов.
При этом учитываются активность заболевания, рентгенологические изменения в суставах, наличие внесуставных симптомов и осложнений, а также способность пациента к самообслуживанию.
| Категория | Подкатегория | Описание |
|---|---|---|
| Причины | Генетическая предрасположенность | Наличие определенных генов (например, HLA-DR4) увеличивает риск развития РА. |
| Факторы окружающей среды | Курение, инфекции (например, пародонтит, вирус Эпштейна-Барр), воздействие некоторых химических веществ. | |
| Гормональные факторы | Женский пол (РА чаще встречается у женщин), изменения гормонального фона (например, после родов, в менопаузе). | |
| Нарушения микробиома | Изменения в составе кишечной микрофлоры могут влиять на иммунную систему. | |
| Механизмы развития | Аутоиммунная реакция | Иммунная система ошибочно атакует собственные ткани организма, в основном синовиальную оболочку суставов. |
| Воспалительный процесс | Активация иммунных клеток (Т-лимфоцитов, В-лимфоцитов, макрофагов) и выработка провоспалительных цитокинов (ФНО-α, ИЛ-1, ИЛ-6). | |
| Пролиферация синовиальной оболочки | Утолщение и разрастание синовиальной оболочки (паннус), которая начинает разрушать хрящ и кость. | |
| Деструкция суставов | Разрушение суставного хряща, эрозии костной ткани, деформация суставов. | |
| Системные проявления | Воспаление может распространяться на другие органы и системы (легкие, сердце, сосуды, глаза). | |
| Симптомы | Суставные симптомы | |
| Боль в суставах | Чаще симметричная, усиливается в покое и по утрам. | |
| Утренняя скованность | Длится более 30 минут, уменьшается после движения. | |
| Припухлость суставов | Обусловлена воспалением синовиальной оболочки и скоплением жидкости. | |
| Ограничение подвижности | Из-за боли, припухлости и деформации суставов. | |
| Деформация суставов | Характерные деформации (например, «лебединая шея», «бутоньерка» на пальцах). | |
| Поражение мелких суставов | Чаще поражаются суставы кистей и стоп. | |
| Внесуставные симптомы | ||
| Утомляемость и слабость | Общее недомогание, снижение работоспособности. | |
| Повышение температуры тела | Субфебрильная температура. | |
| Ревматоидные узелки | Безболезненные подкожные узелки, чаще на разгибательных поверхностях. | |
| Поражение легких | Плеврит, интерстициальное заболевание легких. | |
| Поражение сердца | Перикардит, миокардит. | |
| Поражение глаз | Эписклерит, склерит, синдром сухого глаза. | |
| Васкулит | Воспаление кровеносных сосудов. |
Клиническая картина
Начало заболевания может проявляться по-разному, что затрудняет его раннюю диагностику. Наиболее часто в начале болезни наблюдается полиартрит (воспаление нескольких суставов), реже встречаются моно- или олигоартрит (воспаление одного или нескольких суставов). У большинства пациентов симптомы воспаления выражены незначительно, чаще всего отмечается утренняя скованность, боли в суставах и мышцах, а также необъяснимая слабость. Возможны также снижение веса, увеличение лимфатических узлов и повышение температуры тела до 37,5˚С.
Реже заболевание может начинаться с ярко выраженного артрита, лихорадки и изменений на коже.
У пожилых людей ревматоидный артрит может сочетаться с остеоартрозом, проявляясь только скованностью и изменениями в лабораторных анализах.
В некоторых случаях ревматоидный артрит может проявляться синдромом запястного канала, который сопровождается болью и онемением в мышцах кисти.
При подозрении на ревматоидный артрит важно как можно скорее обратиться к ревматологу.
Поражение суставов и мышц
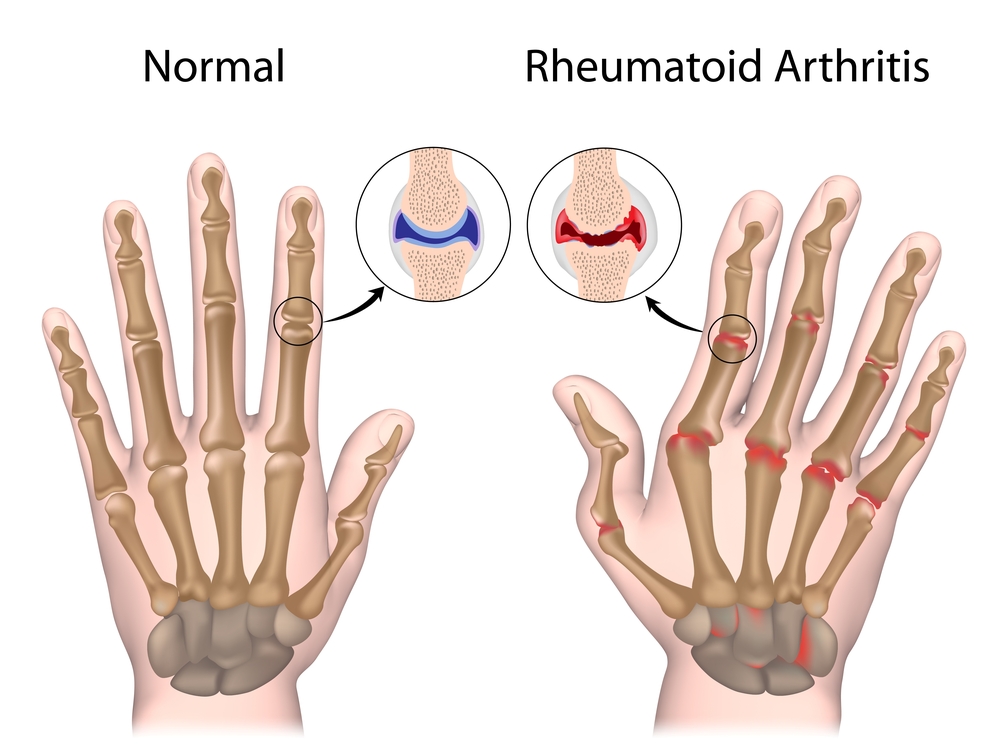
Основным признаком ревматоидного артрита (РА) является воспаление суставов, известное как артрит. Чаще всего наблюдается симметричное поражение мелких суставов рук у женщин и стоп у мужчин. Также могут быть затронуты плечевые, локтевые, коленные, голеностопные и височно-нижнечелюстные суставы.
Пациенты испытывают боли преимущественно ночью и рано утром. Дискомфорт усиливается после физической нагрузки на суставы и при их ощупывании.
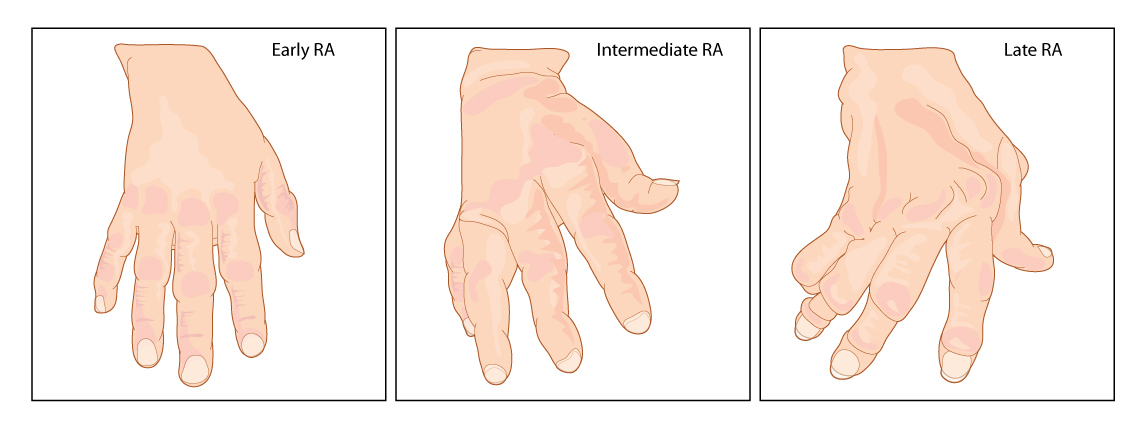
Из-за накопления жидкости в суставной полости и отека окружающих тканей форма суставов изменяется. Пальцы рук могут принимать вид сосисок или веретен, а колено становится шарообразным.
При РА происходит разрушение суставных поверхностей и изменение связок, что приводит к характерным деформациям:
- «ласты моржа» — подвывих в пястно-фаланговых суставах с отклонением пальцев в сторону локтя;
- «шея лебедя» — прогиб пальца в пястно-фаланговом суставе с его сгибанием в дистальном межфаланговом;
- симптом «бутоньерки» — сгибание пальцев в пястно-фаланговых суставах с переразгибанием в дистальных межфаланговых;
- симптом «игольной петли» — сгибание и фиксация (контрактура) в пястно-фаланговом суставе;
- штыкообразная деформация лучезапястного сустава;
- Х-образная деформация ног;
- прогиб тыла кисти с двумя выпирающими участками;
- деформация пальцев стоп из-за их подвывихов.
Кожа над пораженными суставами становится красной и горячей на ощупь. Движения в суставах ограничены, развиваются контрактуры. Утренняя скованность, не связанная с болевыми ощущениями, является характерной. Она проявляется в утренние часы, длится как минимум час, а в период обострения может сохраняться на протяжении всего дня.
Также могут быть затронуты суставы гортани, что приводит к изменению голоса, появлению одышки, частым бронхитам и нарушениям глотания.
При РА наблюдается мышечная атрофия, которая может быть как системной, так и локальной, вблизи пораженного сустава. Чаще всего страдают мышцы бедер, кистей и предплечий.
У трети пациентов выявляются подкожные узелки, которые чаще всего располагаются на внешней стороне предплечий под локтем. Эти ревматические узелки безболезненны, подвижны и имеют эластичную консистенцию. В процессе лечения они могут исчезать. Также может развиваться бурсит локтевого сустава. У некоторых пациентов формируется киста Бейкера на задней поверхности коленного сустава, и при ее разрыве возникает сильная боль в голени и отек голеностопного сустава.
Поражение внутренних органов и систем
У пациентов наблюдается повреждение сосудистой системы, что приводит к поражению различных органов и систем.
Внесуставные проявления, характерные для ревматоидного артрита (РА):
- поражение сосудов кожи (васкулит);
- возможны омертвение кончиков пальцев, подкожные кровоизлияния и синдром Рейно;
- васкулит других органов, включая головной мозг, печень, щитовидную железу и легкие;
- мононеврит и полинейропатия, проявляющиеся онемением и нарушением чувствительности, чаще всего в области стоп и голеней;
- миокардит, перикардит и плеврит;
- склерит и васкулит сетчатки (поражение глаз);
- лимфоаденопатия и увеличение селезенки;
- гломерулонефрит и амилоидоз почек.
Осложнения, связанные с РА:
- вторичный амилоидоз;
- вторичный артроз;
- остеопороз;
- некроз кости, включая разрушение головки бедра;
- туннельные синдромы (сдавление локтевого или большеберцового нервов, карпальный синдром);
- нестабильность шейного отдела позвоночника с подвывихом суставов;
- атеросклероз, который может быстро привести к инфаркту миокарда, что является одной из основных причин летальности при РА;
- анемия, в том числе вызванная желудочно-кишечными кровотечениями из-за применения препаратов, способствующих образованию язв;
- инфекционные заболевания.
Особые клинические формы
Синдром Фелти характеризуется значительным поражением суставов, увеличением размеров печени и селезенки, а также усиленной пигментацией кожи на ногах. В крови наблюдается снижение уровня нейтрофилов. Также для данного синдрома характерны внесуставные проявления, такие как васкулит, поражения нервной системы и легких, а также синдром Шегрена. При синдроме Фелти существует высокая вероятность возникновения инфекционных осложнений, которые могут привести к летальному исходу.
Болезнь Стилла у взрослых проявляется периодическими повышениями температуры, артритом и сыпью на коже. Лабораторные исследования показывают высокую активность, при этом ревматоидный фактор не определяется.
Синдром Шегрена может возникать как самостоятельное заболевание или быть следствием ревматоидного артрита и других ревматических заболеваний. Он проявляется зудом и жжением в глазах, сухостью во рту. В некоторых случаях могут возникать язвы роговицы и полости рта, кариес, а также трудности при глотании. У пациентов может развиваться хронический атрофический гастрит, запоры и недостаточность ферментативной функции поджелудочной железы. Часто наблюдается сухость слизистых оболочек дыхательных и половых путей.
Системные проявления синдрома Шегрена включают боли в суставах и мышцах, рецидивирующий полиартрит, поражения лимфатической системы, легочный фиброз, нефрит, хроническую крапивницу и гиперпигментацию кожи.
Ювенильный ревматоидный артрит развивается у детей до 16 лет. Он сопровождается лихорадкой, васкулитом, моно- или олигоартритом крупных суставов, увеитом и вовлечением позвоночника. Ревматоидный фактор может отсутствовать. В дальнейшем заболевание часто переходит в ревматоидный артрит у взрослых или болезнь Бехтерева.
Серонегативный ревматоидный артрит
У некоторых пациентов с ревматоидным артритом (РА) в анализах крови не обнаруживается ревматоидный фактор. Чаще всего такие случаи связаны с ювенильным ревматоидным артритом, болезнью Стилла у взрослых и ревматоидным бурситом, который представляет собой воспаление суставной сумки, особенно в области лучезапястного сустава.
Когда у детей до 17 лет развивается серонегативный артрит, сопровождающийся энтезопатией (поражением сухожилий), это состояние называют SEA-синдромом. В дальнейшем он часто переходит в ювенильный ревматоидный артрит.
Отсутствие ревматоидного фактора связано с более легким течением заболевания. Для такого типа артрита характерны боли и отечность не более чем в пяти суставах, а также отсутствие внесуставных проявлений. Серонегативный РА чаще всего затрагивает один крупный сустав, например, колено. Утренняя скованность менее выражена по сравнению с серопозитивной формой.
Лабораторные показатели активности заболевания проявляются слабо, а рентгенологические изменения отсутствуют. Внутренние органы обычно остаются без изменений, и ревматические узелки не образуются.
Серопозитивный ревматоидный артрит
При данной форме заболевания в крови пациента выявляется ревматоидный фактор. Болезнь проявляется характерными симптомами: поражением суставов рук, выраженной утренней скованностью, постепенным ухудшением состояния и вовлечением внутренних органов. Также образуются ревматические узелки.
Диагностика и терапия как серонегативного, так и серопозитивного ревматоидного артрита проводятся по единому стандарту.
Медицинская анимация на тему «Ревматоидный артрит»:
Телеканал «Россия-1», программа «О самом главном» на тему «Ревматоидный артрит»:
https://youtube.com/watch?v=Vrjf4GtY5JU
https://youtube.com/watch?v=cH-aHodrHmY
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита (РА) представляет собой сложный и многоступенчатый процесс, который включает в себя как клинические, так и лабораторные методы. Основной целью диагностики является не только подтверждение наличия заболевания, но и оценка его стадии, активности и возможных осложнений.
Первоначально врач проводит тщательный сбор анамнеза, в ходе которого выясняет наличие симптомов, таких как боль в суставах, утренняя скованность, утомляемость и общее недомогание. Важно отметить, что симптомы РА могут варьироваться по степени выраженности и могут проявляться в различных суставах, чаще всего это симметричные суставы рук и ног.
Физикальное обследование включает в себя оценку состояния суставов: врач проверяет наличие отека, покраснения, болезненности и ограничения подвижности. Также обращается внимание на наличие дополнительных признаков, таких как узелки под кожей (ревматоидные узелки) и изменения в других органах, которые могут быть связаны с заболеванием.
Лабораторные исследования играют ключевую роль в диагностике РА. Одним из основных анализов является определение уровня ревматоидного фактора (РФ) в крови. Этот маркер присутствует у большинства пациентов с РА, однако его отсутствие не исключает наличие заболевания. Также важным является определение антител к циклическому цитруллинированному пептиду (anti-CCP), которые обладают высокой специфичностью к РА и могут быть обнаружены на ранних стадиях заболевания.
Кроме того, общий анализ крови может показать признаки воспаления, такие как повышение уровня С-реактивного белка (СРБ) и скорость оседания эритроцитов (СОЭ). Эти показатели помогают оценить активность воспалительного процесса в организме.
Инструментальные методы диагностики, такие как рентгенография, ультразвуковое исследование и магнитно-резонансная томография (МРТ), также используются для оценки состояния суставов и выявления возможных изменений, связанных с РА. Рентгенография позволяет выявить характерные изменения, такие как эрозии и сужение суставных щелей, которые могут свидетельствовать о прогрессировании заболевания.
Важно отметить, что диагностика РА требует комплексного подхода и часто включает в себя консультации других специалистов, таких как ревматологи, ортопеды и физиотерапевты. Раннее выявление и адекватное лечение ревматоидного артрита могут значительно улучшить качество жизни пациента и предотвратить развитие серьезных осложнений.
Лечение и терапевтические подходы
Лечение ревматоидного артрита (РА) представляет собой многоступенчатый процесс, направленный на уменьшение воспаления, облегчение боли, предотвращение повреждения суставов и улучшение качества жизни пациентов. Основные терапевтические подходы включают медикаментозное лечение, физиотерапию, а также изменение образа жизни.
Медикаментозное лечение является основным методом терапии РА и включает несколько классов препаратов:
- Нестероидные противовоспалительные препараты (НПВП) — используются для уменьшения боли и воспаления. К ним относятся ибупрофен, напроксен и диклофенак. Эти препараты помогают облегчить симптомы, но не влияют на прогрессирование заболевания.
- Глюкокортикостероиды — такие как преднизолон, применяются для быстрого контроля воспаления. Они могут быть назначены на короткий срок для снятия обострений, но их длительное применение может привести к серьезным побочным эффектам.
- Модифицирующие противоревматические препараты (МПП) — такие как метотрексат, лефлуномид и сульфасалазин, используются для замедления прогрессирования заболевания и предотвращения повреждения суставов. Эти препараты требуют регулярного мониторинга из-за возможных побочных эффектов.
- Биологические препараты — такие как ингибиторы фактора некроза опухоли (ФНО) и ингибиторы интерлейкинов, используются для лечения пациентов с тяжелыми формами РА, которые не поддаются стандартной терапии. Эти препараты нацелены на специфические молекулы, участвующие в воспалительном процессе.
Физиотерапия играет важную роль в комплексном лечении РА. Она включает в себя:
- Упражнения — регулярная физическая активность помогает поддерживать подвижность суставов, укрепляет мышцы и улучшает общее состояние здоровья. Рекомендуются низкоинтенсивные упражнения, такие как плавание и ходьба.
- Физиотерапевтические процедуры — такие как ультразвук, магнитотерапия и тепловые процедуры, могут помочь уменьшить боль и воспаление, а также улучшить кровообращение в пораженных областях.
Изменение образа жизни также является важным аспектом лечения РА. Рекомендуется:
- Соблюдение диеты — сбалансированное питание, богатое омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь уменьшить воспаление. Избегание продуктов, способствующих воспалению, таких как трансжиры и переработанные углеводы, также может быть полезным.
- Контроль веса — избыточный вес увеличивает нагрузку на суставы, что может усугубить симптомы РА. Поддержание здорового веса может помочь снизить риск обострений.
- Отказ от курения и ограничение потребления алкоголя — курение и алкоголь могут негативно влиять на течение заболевания и эффективность лечения.
Таким образом, лечение ревматоидного артрита требует индивидуального подхода и комплексного подхода, включающего медикаментозную терапию, физиотерапию и изменение образа жизни. Регулярное наблюдение у врача и соблюдение рекомендаций помогут достичь наилучших результатов в контроле заболевания и улучшении качества жизни пациентов.
Прогноз и качество жизни пациентов
Прогноз при ревматоидном артрите (РА) варьируется в зависимости от множества факторов, включая возраст пациента, степень тяжести заболевания, наличие сопутствующих заболеваний и эффективность лечения. Важно отметить, что РА является хроническим заболеванием, которое может приводить к значительным изменениям в качестве жизни пациентов.
Согласно исследованиям, около 30% пациентов с РА испытывают умеренные или тяжелые ограничения в повседневной активности, что может негативно сказываться на их социальной жизни и эмоциональном состоянии. Прогрессирование заболевания может привести к деформации суставов, что в свою очередь ограничивает физическую активность и может вызывать хроническую боль.
Качество жизни пациентов с РА также может ухудшаться из-за сопутствующих психоэмоциональных расстройств, таких как депрессия и тревожные расстройства. Эти состояния могут возникать как следствие хронической боли и ограничений в движении, а также из-за социальной изоляции, связанной с заболеванием.
Однако при своевременной диагностике и адекватном лечении многие пациенты могут достичь значительного улучшения состояния. Современные методы терапии, включая биологические препараты и модифицирующие антиревматические средства, позволяют контролировать воспаление и замедлять прогрессирование заболевания. Это, в свою очередь, способствует улучшению функционального состояния и повышению качества жизни.
Важно также учитывать, что активное участие пациента в процессе лечения, соблюдение рекомендаций врача, а также изменение образа жизни (например, физическая активность, правильное питание) могут значительно улучшить прогноз. Регулярные медицинские осмотры и мониторинг состояния здоровья помогают своевременно выявлять и корректировать терапию, что также положительно сказывается на качестве жизни.
В заключение, хотя ревматоидный артрит может существенно влиять на жизнь пациента, с помощью современных методов лечения и активного участия самого пациента в процессе можно достичь значительных улучшений и сохранить высокое качество жизни.