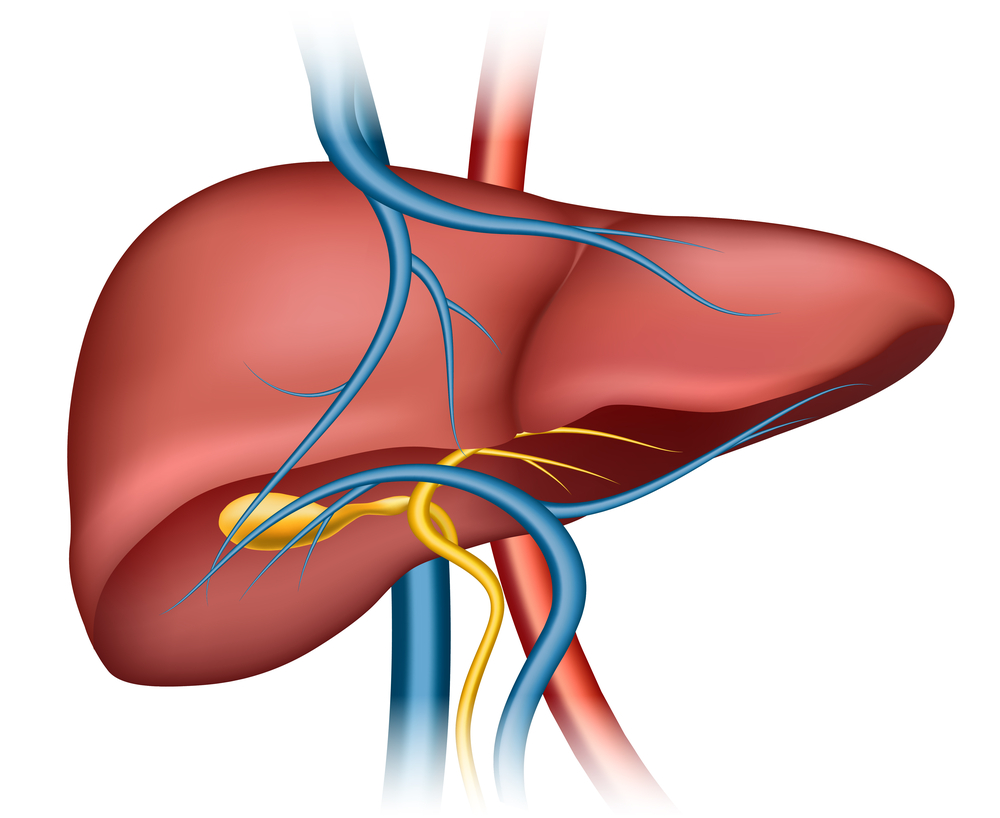
Синдром Бадда-Киари — серьезное заболевание, вызванное закупоркой вен, обеспечивающих кровоснабжение печени. Это может привести к тяжелым последствиям для здоровья. Понимание причин, симптомов, диагностики и лечения синдрома важно для медицинских специалистов и пациентов, так как своевременное выявление и адекватная терапия могут улучшить прогноз и качество жизни. В статье рассмотрим все аспекты синдрома Бадда-Киари, что поможет читателям лучше ориентироваться в проблеме и принимать обоснованные решения о здоровье.
Причины, механизм развития и классификация
Синдром Бадда-Киари чаще всего возникает в результате врожденных сосудистых аномалий печени или наследственных заболеваний крови. К развитию этого состояния могут способствовать:
- врожденные или приобретенные гематологические расстройства: коагулопатии (дефицит протеина S, C или протромбина II, пароксизмальная гемоглобинурия, полицитемия, антифосфолипидный синдром и другие), миелопролиферативные заболевания, серповидно-клеточная анемия, длительное использование гормональных контрацептивов, наследственные и хронические воспалительные заболевания кишечника, системные васкулиты;
- опухолевые процессы: карциномы печени, лейомиомы нижней полой вены, миксомы сердца, опухоли надпочечников, нефробластомы;
- механические факторы: сужение печеночной вены, мембранозная окклюзия нижней полой вены, недоразвитие надпеченочных вен, обструкции нижней полой вены после травм или операций;
- мигрирующий тромбофлебит;
- хронические инфекции: сифилис, амебиаз, аспергиллез, филяриоз, туберкулез, эхинококкоз, перитонит, перикардит или абсцессы;
- циррозы печени различного происхождения.
Согласно статистическим данным, у 20-30% пациентов синдром Бадда-Киари имеет идиопатическую природу, в 18% случаев он связан с нарушениями коагуляции крови, а в 9% – с злокачественными новообразованиями.
В зависимости от этиологических факторов, синдром Бадда-Киари делится на следующие категории:
- Идиопатический: причина не установлена.
- Врожденный: возникает из-за заращения или стеноза нижней полой вены.
- Посттравматический: вызывается травмами, воздействием ионизирующего излучения, флебитами, применением иммуностимуляторов.
- Тромботический: обусловлен гематологическими нарушениями.
- Онкологический: вызывается гепатоцеллюлярными карциномами, новообразованиями надпочечников, лейомиосаркомами и другими.
- Развивающийся на фоне различных циррозов печени.
Все перечисленные заболевания и состояния могут приводить к проявлению синдрома Бадда-Киари, так как они являются этиологическими факторами, способствующими тромбозу, стенозу или облитерации сосудов. Обструкция одной из печеночных вен может протекать бессимптомно, однако при закупорке двух венозных сосудов нарушается венозный отток и повышается внутривенное давление. Это, в свою очередь, приводит к гепатомегалии, которая вызывает растяжение печеночной капсулы и болезненные ощущения в правом подреберье.
Со временем у большинства пациентов венозный отток начинает происходить через паравертебральные вены, непарную вену и межреберные сосуды, но такой дренаж оказывается лишь частично эффективным, что приводит к венозному застою, гипертрофии центральных и атрофии периферических отделов печени. Почти у 50% пациентов с данным диагнозом может наблюдаться патологическое увеличение хвостатой доли печени, что приводит к обструкции нижней полой вены. С течением времени такие изменения могут вызвать фульминантную печеночную недостаточность, сопровождающуюся некрозом гепатоцитов, парезом сосудов, энцефалопатией, нарушением коагуляции или циррозом печени.
В зависимости от локализации тромбоза и эндофлебита синдром Бадда-Киари классифицируется на три типа:
- I – тромбоз нижней полой вены с вторичной облитерацией печеночной вены;
- II – облитерация крупных венозных сосудов печени;
- III – облитерация мелких венозных сосудов печени.
Синдром Бадда-Киари представляет собой редкое, но серьезное заболевание, связанное с нарушением венозного оттока из печени. Врачи отмечают, что основными причинами этого синдрома являются тромбозы печеночных вен и верхней полой вены, которые могут быть вызваны различными факторами, включая наследственные нарушения свертываемости крови, опухоли и воспалительные процессы. Симптомы заболевания варьируются от болей в животе и асцита до желтухи и печеночной недостаточности.
Для диагностики синдрома Бадда-Киари врачи используют ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию, которые позволяют визуализировать сосудистые изменения. Лечение может включать как консервативные методы, такие как антикоагулянтная терапия, так и хирургические вмешательства, включая стентирование или шунтирование. Важно, чтобы пациенты с подозрением на это заболевание получали своевременную медицинскую помощь, так как ранняя диагностика и адекватное лечение могут значительно улучшить прогноз.
https://youtube.com/watch?v=2Ix0yxSP30M
Симптомы
Характер клинических проявлений синдрома Бадда-Киари зависит от локализации тромба в печеночных сосудах, особенностей течения заболевания (острое, молниеносное, подострое или хроническое) и наличия сопутствующих заболеваний у пациента.
Наиболее часто встречается хроническая форма болезни Бадда-Киари, при которой синдром долгое время может не проявляться явными симптомами и выявляется лишь при пальпации или с помощью инструментальных методов исследования (УЗИ, рентген, КТ и др.) печени. Со временем у пациента могут возникнуть:
- боли в области печени;
- рвота;
- значительное увеличение печени (гепатомегалия);
- уплотнение печеночной ткани.
В некоторых случаях наблюдается расширение поверхностных вен на передней стенке живота и грудной клетки. На более поздних стадиях может развиться тромбоз брыжеечных сосудов, выраженная портальная гипертензия и печеночная недостаточность.
При остром или подостром течении синдрома, которое встречается в 10-15% случаев, у пациента могут проявляться:
- резкая и быстро усиливающаяся боль в правом подреберье;
- умеренная желтуха (в некоторых случаях может отсутствовать);
- тошнота или рвота;
- патологическое увеличение размеров печени;
- варикозное расширение и набухание поверхностных вен на передней стенке живота и грудной клетки;
- отеки ног.
При остром течении болезнь Бадда-Киари быстро прогрессирует, и уже через несколько дней у 90% пациентов наблюдается выпячивание живота и скопление жидкости в брюшной полости (асцит), который иногда сопровождается гидротораксом и не поддается лечению мочегонными средствами. На самых поздних стадиях у 10-20% пациентов могут появляться признаки печеночной энцефалопатии и эпизоды венозных кровотечений из расширенных сосудов желудка или пищевода.
Молниеносная форма синдрома Бадда-Киари встречается довольно редко. Она характеризуется быстрым развитием асцита, стремительным увеличением размеров печени, выраженной желтухой и быстро прогрессирующей печеночной недостаточностью.
При отсутствии адекватного и своевременного хирургического и терапевтического вмешательства пациенты с синдромом Бадда-Киари могут погибнуть от осложнений, связанных с портальной гипертензией, таких как:
- асцит;
- кровотечения из расширенных вен пищевода или желудка;
- гиперспленизм (значительное увеличение селезенки и разрушение ею эритроцитов, тромбоцитов, лейкоцитов и других форменных элементов крови).
Большая часть пациентов с болезнью Бадда-Киари, у которых наблюдается полная закупорка вен, умирает от почечной недостаточности в течение трех лет.
| Аспект | Описание | Важные детали |
|---|---|---|
| Определение | Синдром Бадда-Киари (СБК) — это редкое заболевание, характеризующееся обструкцией венозного оттока от печени на любом уровне от мелких печеночных вен до нижней полой вены. | Приводит к застою крови в печени, повышению давления в портальной системе и повреждению печеночных клеток. |
| Причины | Первичный СБК: Тромбоз печеночных вен (наиболее частая причина). Связан с наследственными или приобретенными тромбофилиями (например, мутация фактора V Лейдена, дефицит антитромбина III, протеина С или S, миелопролиферативные заболевания). Вторичный СБК: Сдавление или инвазия печеночных вен извне (например, опухоли, кисты, абсцессы, травмы). |
В 5-10% случаев причина остается идиопатической (неизвестной). |
| Симптомы | Острый СБК: Внезапное начало, сильные боли в правом подреберье, увеличение печени, желтуха, асцит (накопление жидкости в брюшной полости). Подострый/Хронический СБК: Постепенное развитие, усталость, тошнота, рвота, потеря веса, асцит, отеки ног, спленомегалия (увеличение селезенки), варикозное расширение вен пищевода (с риском кровотечений). |
Симптомы зависят от степени и скорости развития обструкции. |
| Диагностика | Лабораторные анализы: Повышение печеночных ферментов (АЛТ, АСТ), билирубина, щелочной фосфатазы, гамма-ГТП. Коагулограмма для выявления тромбофилий. Инструментальные методы: * УЗИ с допплерографией: Основной метод, позволяет визуализировать тромбы, оценить кровоток в печеночных венах и нижней полой вене. * КТ/МРТ с контрастированием: Более детальная визуализация сосудов, выявление причин сдавления. * Ангиография (флебография): «Золотой стандарт» для подтверждения диагноза, позволяет точно определить уровень и степень обструкции. * Биопсия печени: Оценка степени повреждения печеночной ткани. |
Ранняя диагностика критически важна для предотвращения необратимых повреждений печени. |
| Лечение | Консервативное: * Антикоагулянты: Для предотвращения образования новых тромбов и роста существующих. * Диуретики: Для уменьшения асцита и отеков. * Бета-блокаторы: Для снижения давления в портальной системе (при варикозе пищевода). Инвазивное: * Тромболитическая терапия: Растворение свежих тромбов. * Ангиопластика и стентирование: Расширение суженных или обтурированных вен. * Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS): Создание искусственного шунта для сброса портальной крови. * Хирургическое шунтирование: Создание обходных путей для оттока крови. * Трансплантация печени: При необратимом повреждении печени. |
Выбор метода лечения зависит от причины, тяжести состояния и распространенности процесса. |
| Прогноз | Без лечения прогноз неблагоприятный. Своевременное и адекватное лечение значительно улучшает прогноз и качество жизни пациентов. | Регулярное наблюдение и пожизненная антикоагулянтная терапия часто необходимы. |
Неотложные состояния при синдроме Бадда-Киари
В определенных ситуациях данный синдром может сопровождаться внутренними кровотечениями и проблемами с мочеиспусканием. Для того чтобы получить необходимую помощь вовремя, пациенты с этой патологией должны помнить, что при возникновении некоторых симптомов следует незамедлительно вызвать бригаду «Скорой помощи». К таким признакам относятся:
- стремительное ухудшение состояния;
- рвота, напоминающая по цвету кофейную гущу;
- стул, имеющий дегтеобразную консистенцию;
- резкое уменьшение объема мочи.
https://youtube.com/watch?v=IdRp9emXGLg
Диагностика
Врач может заподозрить наличие синдрома Бадда-Киари, если у пациента наблюдаются увеличение размеров печени, асцит, цирроз печени и печеночная недостаточность, а также отклонения в биохимических анализах крови. Для этого проводятся функциональные тесты печени с учетом факторов риска тромбообразования, таких как дефицит антитромбина-III, протеина С, протеина S и резистентность к активированному протеину С.
Для более точного определения диагноза пациенту рекомендуется пройти несколько инструментальных исследований:
- допплеровское ультразвуковое исследование сосудов брюшной полости и печени;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- каваграфия;
- веногепатография.
Если результаты всех исследований остаются неясными, пациенту может быть назначена биопсия печени, которая поможет выявить признаки атрофии гепатоцитов, тромбоз терминальных венул печени и венозный застой.
Лечение
Лечение синдрома Бадда-Киари может осуществляться как хирургами, так и гастроэнтерологами в стационарных условиях. В случае отсутствия признаков печеночной недостаточности пациентам рекомендуется хирургическое вмешательство, целью которого является создание анастомозов (соединений) между печеночными венами. Для достижения этой цели могут быть проведены следующие виды операций:
- ангиопластика;
- шунтирование;
- баллонная дилатация.
При наличии мембранозного заращения или стеноза нижней полой вены для восстановления венозного кровотока выполняются такие процедуры, как чреспредсердная мембранотомия, расширение, обходное шунтирование вены с предсердием или замена стенозированных участков на протезы. В самых тяжелых случаях, когда ткани печени поражены циррозом и наблюдаются другие необратимые функциональные нарушения, может быть рекомендована трансплантация печени.
Для подготовки пациента к операции, а также для восстановления кровотока в печени в остром периоде и в процессе реабилитации после хирургического вмешательства, назначается симптоматическая медикаментозная терапия. Врач обязательно проводит контрольные анализы на уровень электролитов в крови, протромбиновое время и корректирует схему терапии и дозы лекарственных средств. В состав медикаментозной терапии могут входить препараты из следующих фармакологических групп:
- средства, способствующие нормализации обмена веществ в гепатоцитах: Эссенциале форте, Фосфоглив, Гептрал, Хафитол и др.;
- диуретики: Лазикс, Фуросемид, Верошприлактон, Верошпирон;
- антикоагулянты и тромболитики: Фрагмин, Клексан, Стрептокиназа, Урокиназа, Актилизе;
- глюкокортикоиды.
Важно отметить, что медикаментозная терапия не может полностью заменить хирургическое лечение, так как она обеспечивает лишь временный эффект. Двухлетняя выживаемость пациентов с синдромом Бадда-Киари, которые не прошли операцию, составляет не более 80-85%.
https://youtube.com/watch?v=o9amu5gCAvo
Прогноз и осложнения
Синдром Бадда-Киари, характеризующийся окклюзией венозных сосудов печени, может иметь разнообразные последствия для здоровья пациента. Прогноз заболевания зависит от ряда факторов, включая степень поражения печени, наличие сопутствующих заболеваний и своевременность начала лечения.
В случае острого течения синдрома Бадда-Киари, когда происходит внезапная закупорка вен, прогноз может быть неблагоприятным. Без адекватной медицинской помощи это может привести к печеночной недостаточности, что требует немедленного вмешательства. Хроническая форма заболевания, как правило, имеет более благоприятный прогноз, особенно если пациент получает регулярное наблюдение и лечение.
Одним из наиболее серьезных осложнений синдрома Бадда-Киари является развитие портальной гипертензии, которая может привести к образованию варикозных вен в пищеводе и желудке, а также к асциту — скоплению жидкости в брюшной полости. Эти состояния могут быть опасны для жизни и требуют немедленного вмешательства.
Кроме того, у пациентов с синдромом Бадда-Киари может развиться печеночная недостаточность, что также является серьезным осложнением. В некоторых случаях может потребоваться трансплантация печени, особенно если наблюдаются тяжелые нарушения функции органа.
Другие возможные осложнения включают тромбообразование в других венах, что может привести к тромбоэмболии легочной артерии. Это состояние требует немедленного лечения, так как может угрожать жизни пациента.
Важно отметить, что ранняя диагностика и адекватное лечение синдрома Бадда-Киари могут значительно улучшить прогноз и снизить риск осложнений. Регулярное наблюдение у специалистов, соблюдение рекомендаций по лечению и изменение образа жизни могут помочь пациентам справиться с заболеванием и улучшить качество жизни.
В заключение, синдром Бадда-Киари представляет собой серьезное заболевание с потенциально опасными осложнениями. Однако при своевременной диагностике и лечении многие пациенты могут достичь стабильного состояния и избежать серьезных последствий.
Профилактика синдрома Бадда-Киари
Профилактика синдрома Бадда-Киари включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания, а также на предотвращение его осложнений. Основные аспекты профилактики можно разделить на несколько категорий: изменение образа жизни, медикаментозная профилактика и регулярное медицинское наблюдение.
Изменение образа жизни
Одним из ключевых факторов, способствующих профилактике синдрома Бадда-Киари, является здоровый образ жизни. Это включает в себя:
- Правильное питание: Сбалансированная диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, помогает поддерживать нормальный вес и уровень холестерина, что снижает риск тромбообразования.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению кровообращения и предотвращают застойные явления в венах. Рекомендуется заниматься аэробными упражнениями не менее 150 минут в неделю.
- Отказ от курения: Курение является одним из факторов риска для развития тромбообразования. Отказ от этой привычки значительно снижает вероятность возникновения заболеваний, связанных с венозной системой.
Медикаментозная профилактика
Для людей с повышенным риском развития синдрома Бадда-Киари, например, у пациентов с наследственными тромбофилиями или после хирургических вмешательств, может быть рекомендована медикаментозная профилактика. Это может включать:
- Антикоагулянты: Препараты, такие как варфарин или новые оральные антикоагулянты, могут быть назначены для снижения риска тромбообразования.
- Аспирин: В некоторых случаях может быть рекомендован низкодозированный аспирин для профилактики тромбообразования, особенно у пациентов с легкими формами тромбофилии.
Регулярное медицинское наблюдение
Люди с предрасположенностью к венозным заболеваниям должны проходить регулярные медицинские осмотры. Это может включать:
- УЗИ вен: Регулярное ультразвуковое исследование вен может помочь в раннем выявлении признаков тромбообразования.
- Консультации с врачом: Обсуждение любых изменений в состоянии здоровья, таких как отеки, боль в животе или другие симптомы, может помочь в своевременной диагностике и лечении.
Таким образом, профилактика синдрома Бадда-Киари требует комплексного подхода, включающего изменения в образе жизни, медикаментозную терапию и регулярное медицинское наблюдение. Это позволит значительно снизить риск развития заболевания и его осложнений, а также улучшить общее состояние здоровья пациента.
Исследования и новые подходы в лечении
Синдром Бадда-Киари, характеризующийся окклюзией вен печени, представляет собой сложное заболевание, требующее комплексного подхода к лечению. В последние годы в области диагностики и терапии данного синдрома наблюдается значительный прогресс, что открывает новые горизонты для пациентов.
Одним из наиболее перспективных направлений в лечении синдрома Бадда-Киари является использование минимально инвазивных методов, таких как эндоваскулярная терапия. Эта методика включает в себя катетеризацию и стентирование окклюзированных вен, что позволяет восстановить кровоток в печени с минимальным риском для пациента. Исследования показывают, что эндоваскулярные вмешательства могут значительно улучшить клинические исходы и качество жизни пациентов.
Кроме того, в последние годы активно изучаются новые фармакологические препараты, способные улучшить венозный отток и снизить риск тромбообразования. Антикоагулянты, такие как ривароксабан и апиксабан, демонстрируют обнадеживающие результаты в клинических испытаниях, что позволяет рассматривать их как альтернативу традиционным антикоагулянтам, таким как варфарин.
Также стоит отметить, что генетические исследования играют важную роль в понимании патогенеза синдрома Бадда-Киари. Ученые выявляют мутации, связанные с повышенным риском тромбообразования, что может помочь в разработке индивидуализированных подходов к лечению. Например, пациенты с определенными генетическими предрасположенностями могут получать более агрессивную терапию для предотвращения рецидивов.
Важным аспектом является мультидисциплинарный подход к лечению синдрома Бадда-Киари. Врачи различных специальностей, включая гепатологов, сосудистых хирургов и радиологов, должны работать в команде для достижения наилучших результатов. Это позволяет не только улучшить диагностику и лечение, но и обеспечить комплексный уход за пациентами, что особенно важно в условиях хронического заболевания.
Наконец, продолжаются исследования в области трансплантации печени как метода лечения тяжелых форм синдрома Бадда-Киари. Хотя этот подход требует дальнейшего изучения, он может стать жизнеспасительным для пациентов с терминальной стадией заболевания, когда другие методы лечения оказываются неэффективными.
Таким образом, исследования и новые подходы в лечении синдрома Бадда-Киари открывают новые возможности для пациентов, улучшая их прогноз и качество жизни. Однако для достижения наилучших результатов необходимо продолжать научные изыскания и внедрять инновационные методы в клиническую практику.