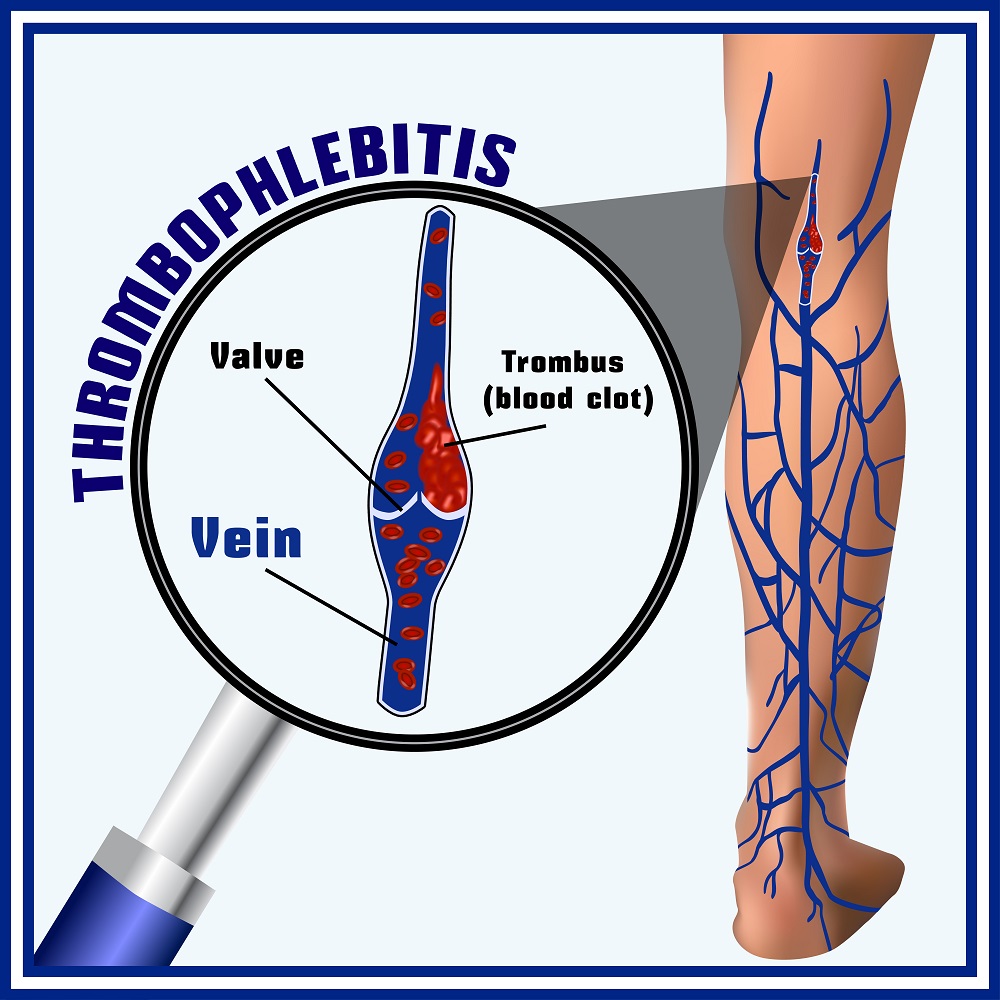
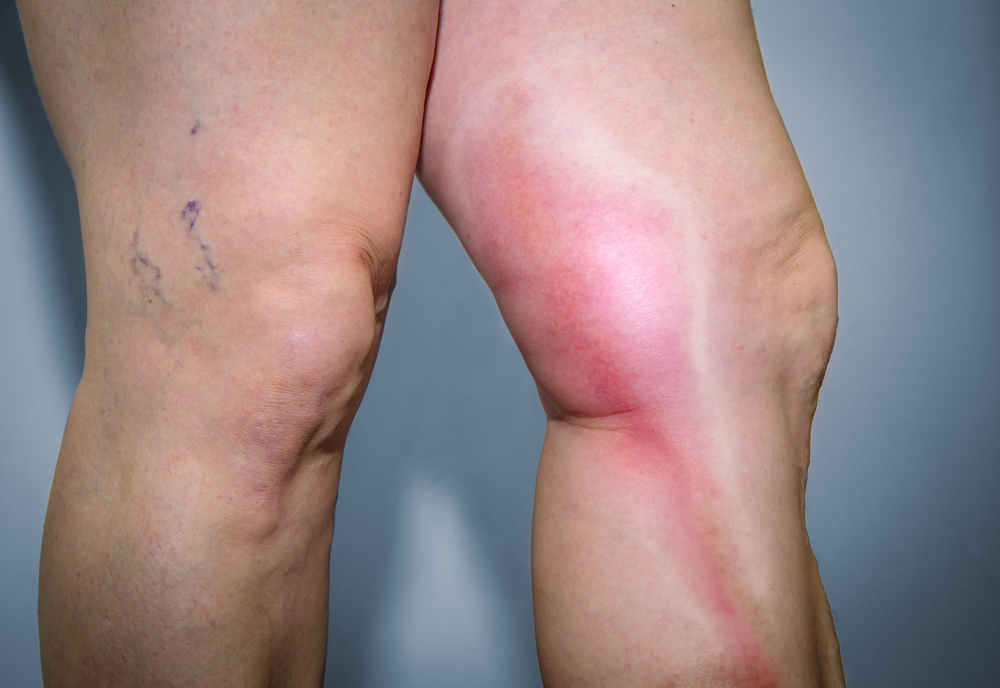
Тромбофлебит — воспаление вен с образованием тромба, что может вызвать тромбоэмболию легочной артерии (ТЭЛА). Важно знать симптомы и причины этого состояния для своевременного обращения за медицинской помощью и предотвращения осложнений. Эта статья поможет разобраться в основных аспектах тромбофлебита, его признаках, факторах риска, а также методах профилактики и лечения.
Что означает термин «тромбофлебит»?
Тромбофлебитом называют воспалительный процесс, который затрагивает внутренние стенки вен и приводит к образованию тромбов в их просвете. Чаще всего это заболевание затрагивает вены на ногах, однако существуют и менее распространенные случаи, когда воспаление наблюдается в венах рук, шеи или грудной области.
Специалисты используют термин «тромбофлебит» для обозначения воспаления, которое затрагивает только поверхностные вены, расположенные под кожей. В то время как при воспалении глубоких вен врачи чаще применяют термин «флеботромбоз». В некоторых случаях может наблюдаться лишь воспаление венозных стенок, и в таких ситуациях пациенту ставят диагноз «флебит».
Врачи отмечают, что тромбофлебит является серьезным заболеванием, которое требует внимательного отношения. Основными симптомами являются боль, отечность и покраснение в области пораженной вены. Часто пациенты жалуются на чувство тяжести в ногах, особенно после длительного сидения или стояния. Причинами возникновения тромбофлебита могут быть различные факторы, включая травмы, операции, а также наследственную предрасположенность. Врачи подчеркивают, что малоподвижный образ жизни и избыточный вес также значительно увеличивают риск развития этого заболевания. Профилактика включает в себя регулярные физические нагрузки, контроль за весом и соблюдение режима питья. Важно своевременно обращаться за медицинской помощью при первых признаках, чтобы избежать серьезных осложнений.
https://youtube.com/watch?v=zdaYoYjYdVM
Причины
Развитие тромбофлебита почти всегда связано с воздействием множества факторов:
- инфекция тканей, расположенных рядом с веной, или повреждение стенки вены;
- застой крови в сосудах;
- изменения в составе крови;
- нарушения в системе свертываемости крови.
Чаще всего тромбофлебит возникает на фоне варикозного расширения вен. К его развитию могут также способствовать:
- травмы сосудов (в результате пункции или катетеризации вены, операций, травм, внутривенного введения определенных препаратов);
- нейротрофические расстройства;
- эндокринные заболевания;
- инфекционные болезни: грипп, тонзиллит, ангина, скарлатина, рожа, пневмония, кариес, туберкулез и другие;
- местные гнойные инфекции;
- хронические заболевания сердечно-сосудистой системы;
- заболевания крови;
- длительное нахождение в постели;
- неподвижное положение тела во время поездок на самолете или автомобиле;
- инсульт с параличом конечностей;
- онкологические заболевания;
- радиационная терапия и химиотерапия;
- беременность и роды;
- использование препаратов, содержащих половые гормоны (включая оральные контрацептивы);
- операции на тазобедренных суставах;
- гинекологические вмешательства и аборты;
- аллергические реакции;
- обезвоживание.
К группе повышенного риска по развитию тромбофлебита относятся:
- пациенты с варикозным расширением вен;
- люди, перенесшие хирургические операции и вынужденные долго оставаться в постели;
- лица, проводящие много времени в сидячем положении (из-за профессиональной деятельности или длительных поездок на автомобиле или самолете);
- беременные женщины и женщины в послеродовом периоде;
- пожилые люди;
- лица с избыточным весом;
- люди, ведущие малоподвижный образ жизни.
| Симптомы тромбофлебита | Причины возникновения тромбофлебита | Дополнительные факторы риска |
|---|---|---|
| Боль, отек и покраснение по ходу вены | Повреждение стенки вены (травма, операция, инъекции) | Длительная иммобилизация (постельный режим, гипс) |
| Уплотнение и болезненность при пальпации вены | Замедление кровотока (варикозное расширение вен, сердечная недостаточность) | Беременность и послеродовой период |
| Повышение температуры кожи над пораженной веной | Повышенная свертываемость крови (наследственные тромбофилии, прием гормональных препаратов) | Ожирение |
| Общее недомогание, лихорадка (при выраженном воспалении) | Онкологические заболевания | Курение |
| Изменение цвета кожи (синюшность, бледность) | Аутоиммунные заболевания | Возраст (старше 40 лет) |
| Чувство тяжести в конечности | Инфекции | Прием некоторых лекарственных препаратов (например, оральные контрацептивы) |
| Увеличение регионарных лимфатических узлов | Обезвоживание | Наличие центрального венозного катетера |
Симптомы
Заболевание может проявляться в острой или хронической форме.
При остром тромбофлебите глубоких вен в области пораженного сосуда внезапно возникают боль и отек. Общее состояние пациента значительно ухудшается, наблюдается повышение температуры, а без должного лечения болезнь может перейти в хроническую стадию. Хронический тромбофлебит глубоких вен характеризуется периодами обострений и длительным, тяжелым течением.
Острый тромбофлебит поверхностных вен проявляется отечностью вдоль пораженной вены, сопровождающейся резкой колющей болью. В области воспаления могут появляться красные полосы. При пальпации вены ощущаются плотными и болезненными. У пациента могут увеличиваться лимфоузлы, а температура подниматься до 38 °C. Без лечения заболевание может стать хроническим и привести к осложнениям, таким как флегмона или абсцесс.
О начале тромбофлебита могут свидетельствовать следующие симптомы:
- легкие отеки конечностей;
- ощущение тяжести и жжения;
- боль в области икроножных мышц;
- покраснение кожи в отдельных участках.
Чаще всего пациенты обращаются за медицинской помощью при ухудшении состояния: увеличении отечности и появлении синюшности кожи в области тромбообразования (обычно это происходит в венах бедра, голени или лодыжки). В запущенных случаях пораженная конечность может приобретать черный цвет.
Проявления заболевания также зависят от локализации тромба и воспалительного процесса:
- при тромбофлебите вен голени, который встречается у 60% пациентов, возникают ощущения распирания и боли в икроножных мышцах, которые усиливаются при опускании конечности вниз. Кожа может приобретать сизый оттенок, а прикосновения и сжатия вызывают усиление боли;
- при тромбофлебите бедренной вены больной ощущает менее выраженные боли, наблюдается набухание вен в области паха, бедра или лобковой области, повышается температура и развивается отек;
- при тромбофлебите магистральной подвздошно-бедренной вены заболевание протекает тяжелее: при неполном перекрытии вены тромбом резкие боли могут отсутствовать, но появляются дискомфортные ощущения в нижней части живота, пояснице или крестце. При полном перекрытии просвета вены пациенты жалуются на резкие боли, повышение температуры до 39 °C, быстрое ухудшение общего состояния и симптомы интоксикации.
https://youtube.com/watch?v=BvROPvqzfI0
Острый тромбофлебит
Первые проявления тромбофлебита наиболее заметны при остром течении болезни. У пациента могут возникнуть следующие жалобы:
- резкая, распирающая боль вдоль воспаленной вены;
- изменение цвета кожи в области поражения: она становится синюшной и холодной, на ней появляется «сетка» из кровеносных сосудов;
- повышение температуры тела до 38 °C.
При возникновении этих симптомов крайне важно незамедлительно обратиться за медицинской помощью к сосудистому хирургу или флебологу. В ожидании консультации следует соблюдать постельный режим и избегать самолечения с использованием мазей, компрессов или массажа, так как это может привести к отделению тромба от стенки вены и его перемещению в другие органы и легкие. Кроме того, острый тромбофлебит может осложниться белой или синей флегмазией (венозной гангреной).
При белой флегмазии, вызванной тромбозом бедренной или подвздошных вен, происходит тромбоз подвздошных вен и их коллатералей. Это осложнение возникает внезапно и сопровождается:
- нарушением венозного оттока;
- интенсивной болью в бедре, которая может распространяться на всю конечность;
- выраженным отеком;
- бледностью кожи;
- повышением температуры до 38 °C и ознобом;
- напряжением кожи в области отека;
- болевыми ощущениями вдоль подвздошной вены, в верхней части бедра и над лоном;
- ослаблением пульсации периферических артерий.
В некоторых случаях белая флегмазия может быстро прогрессировать и за короткий срок привести к гангрене.
Синяя болевая флегмазия, возникающая из-за обширного тромбоза тазовых вен или илеофеморального пространства, проявляется у пациента молниеносно следующими симптомами:
- выраженный и нарастающий отек нижней конечности, который может затрагивать ягодицы, половые органы и переднюю стенку живота;
- повышение температуры до 39-40 °C;
- синюшность кожи (в нижних отделах конечности – фиолетовые и черные оттенки).
На 3-4 день у пациента могут появиться множественные петехиальные и затем геморрагические высыпания, сопровождающиеся отслойкой верхнего слоя кожи и образованием пузырей с кровянистой зловонной жидкостью. Общее состояние больного стремительно ухудшается, что сопровождается нарастанием симптомов интоксикации, лейкоцитозом, увеличением скорости оседания эритроцитов, гиповолемией, анурией и гипотензией. Летальный исход при венозной гангрене наблюдается в 50-70% случаев, смерть наступает в результате интоксикации и сепсиса.
Хронический тромбофлебит
Хронический тромбофлебит не проявляется такими ярко выраженными симптомами, как его острая форма. Пациенты испытывают периодические болезненные ощущения в области затронутых вен, а также легкую отечность, которая появляется после длительных физических нагрузок и почти полностью исчезает в состоянии покоя. Если человек не торопится обратиться за медицинской помощью, это может привести к серьезным осложнениям: поражению глубоких вен тромбофлебитом, тромбозу крупных сосудов, посттромбофлебическому синдрому и хронической венозной недостаточности.
Тромбофлебит поверхностных вен при варикозной болезни
Тромбофлебит поверхностных вен часто возникает как осложнение варикозной болезни, поскольку именно варикоз, замедляя кровоток, способствует образованию тромбов на стенках вен. При этой форме заболевания у пациента в области пораженного сосуда наблюдаются покраснение и выраженная отечность. Вена становится напряженной, а воспалительный процесс вызывает болевые ощущения вдоль всей вены, которые усиливаются при физической активности или прикосновении.
С прогрессированием заболевания воспаление и отечность могут затрагивать более глубокие вены. Состояние пациента ухудшается, наблюдается повышение температуры, а в дальнейшем возможно развитие посттромбофлебитного синдрома или тромбоэмболии легочной артерии (ТЭЛА).
Постинъекционный тромбофлебит
При нарушении правил проведения компрессионной склеротерапии может возникнуть осложнение, известное как постинъекционный тромбофлебит. В таких ситуациях вена с недостаточной компрессией воспаляется в области введения склерозанта, и в ее просвете начинает формироваться тромб, который может перемещаться с кровотоком в легочную артерию, что может привести к тромбоэмболии легочной артерии.
Компрессионная склеротерапия также может сопровождаться образованием интравенозных гематом, состоящих из склерозанта и сгустков крови. В дальнейшем этот участок может воспаляться, что ведет к развитию постинъекционного тромбофлебита. Кроме того, такая форма заболевания может быть спровоцирована травмой вены во время ее пункции или введения катетера.
Тромбофлебит при беременности и в послеродовом периоде
Во время беременности у женщин нередко возникает варикозное расширение вен нижних конечностей и тромбофлебит. Это связано с физиологическими изменениями в составе крови и увеличением давления в области живота. Первые признаки увеличения веса обычно появляются во втором триместре, и многие будущие мамы замечают сосудистые звездочки на голенях, лодыжках и бедрах. Женщины могут испытывать дискомфорт и отеки в ногах, а в некоторых случаях возникают судороги.
Наибольший риск развития тромбофлебита и тромбоэмболии легочной артерии наблюдается в первые дни после родов. Процесс родов создает значительную нагрузку на сердечно-сосудистую систему:
- внутрибрюшное давление может увеличиваться в 2-3 раза;
- во время прохождения головки ребенка по родовым путям происходит сжатие вен таза;
- резко снижается тонус вен нижних конечностей, что приводит к их расширению.
Эти изменения могут нарушить нормальное кровообращение в ногах и способствовать образованию тромбов. При первых признаках варикоза или тромбофлебита беременная женщина должна обратиться к флебологу для обследования и пройти необходимые диагностические процедуры. Это поможет врачу предпринять меры для предотвращения более серьезных осложнений.
В телепередаче «Новый день» доктор А. Кантаровский, специалист в области сосудистой хирургии, делится информацией о поверхностном и глубоком тромбофлебите:
https://youtube.com/watch?v=U5B2bvFTko4
Диагностика тромбофлебита
Диагностика тромбофлебита является важным этапом в определении наличия заболевания и его дальнейшего лечения. Основные методы диагностики включают клинический осмотр, лабораторные исследования и инструментальные методы.
Первоначально врач проводит клинический осмотр, во время которого обращает внимание на характерные симптомы, такие как отек, покраснение, болезненность и повышение температуры кожи в области пораженной вены. Важно также выяснить анамнез пациента, включая наличие факторов риска, таких как длительное пребывание в неподвижном состоянии, травмы, операции или предшествующие случаи тромбофлебита.
Для подтверждения диагноза могут быть назначены лабораторные исследования. В частности, общий анализ крови может показать увеличение уровня лейкоцитов и С-реактивного белка, что указывает на воспалительный процесс. Также может быть проведен тест на уровень D-димера, который помогает оценить вероятность тромбообразования. Повышенные уровни D-димера могут свидетельствовать о наличии тромба, однако данный тест не является специфичным и может быть повышен при других состояниях.
Одним из наиболее информативных методов диагностики является ультразвуковое исследование (УЗИ) вен. Этот метод позволяет визуализировать состояние вен, выявить наличие тромба, оценить его размер и локализацию. УЗИ может быть выполнено как в режиме B-режима, так и с использованием допплерографии, что позволяет оценить кровоток в венах и выявить возможные нарушения.
В некоторых случаях может потребоваться флебография — рентгенологическое исследование вен с контрастным веществом. Этот метод позволяет получить детальные изображения венозной системы и выявить тромбы, которые не всегда видны на УЗИ. Однако флебография используется реже из-за инвазивности и необходимости введения контрастного вещества.
Также может быть назначено магнитно-резонансное или компьютерное томографическое исследование для более детального изучения состояния венозной системы, особенно в сложных случаях или при подозрении на тромбофлебит глубоких вен.
Важно отметить, что диагностика тромбофлебита должна проводиться квалифицированным специалистом, так как правильная интерпретация результатов исследований и своевременное начало лечения играют ключевую роль в предотвращении осложнений, таких как тромбоэмболия легочной артерии.
Лечение тромбофлебита
Лечение тромбофлебита требует комплексного подхода и может включать как консервативные, так и хирургические методы. Важно отметить, что выбор метода лечения зависит от стадии заболевания, его локализации и общего состояния пациента.
На начальных стадиях тромбофлебита, когда симптомы еще не выражены, часто применяются консервативные методы. К ним относятся:
- Медикаментозная терапия: назначаются нестероидные противовоспалительные препараты (НПВП) для уменьшения боли и воспаления. Также могут быть рекомендованы антикоагулянты, которые помогают предотвратить дальнейшее образование тромбов.
- Компрессионная терапия: использование компрессионных чулок или бинтов способствует улучшению венозного оттока и снижению отечности. Это особенно важно для пациентов с хронической венозной недостаточностью.
- Физиотерапия: некоторые методы физиотерапии, такие как магнитотерапия или ультразвуковая терапия, могут быть полезны для улучшения кровообращения и уменьшения воспалительных процессов.
Если консервативные методы не дают желаемого результата или заболевание прогрессирует, может потребоваться хирургическое вмешательство. Существуют различные хирургические методы, такие как:
- Тромбэктомия: операция, при которой удаляется тромб из вены. Это позволяет восстановить нормальный кровоток и предотвратить осложнения.
- Флебэктомия: удаление пораженной части вены, что может быть необходимо в случае выраженного варикозного расширения вен или рецидивирующего тромбофлебита.
- Эндовенозная лазерная коагуляция (ЭВЛК): современный метод, при котором с помощью лазера происходит закрытие пораженной вены, что предотвращает дальнейшее образование тромбов.
После проведения лечения важно соблюдать рекомендации врача и следить за своим состоянием. Это может включать регулярные осмотры, контроль за уровнем свертываемости крови, а также изменение образа жизни, включая физическую активность и диету.
Таким образом, лечение тромбофлебита должно быть индивидуализированным и направленным на устранение причин заболевания, а также на предотвращение его рецидивов и осложнений.
Профилактика тромбофлебита
Профилактика тромбофлебита является важным аспектом в снижении риска развития этого заболевания. Существует несколько методов, которые могут помочь предотвратить образование тромбов и воспаление вен.
1. Поддержание активного образа жизни: Регулярная физическая активность способствует улучшению кровообращения и снижению венозного давления. Упражнения, такие как ходьба, плавание и легкий бег, помогают укрепить стенки вен и предотвратить застой крови.
2. Контроль массы тела: Избыточный вес является одним из факторов риска тромбофлебита. Поддержание здорового веса через сбалансированное питание и физическую активность может значительно снизить вероятность развития заболевания.
3. Правильное питание: Диета, богатая витаминами и минералами, особенно витаминами C и E, а также омега-3 жирными кислотами, может помочь улучшить состояние сосудов. Избегание продуктов, способствующих образованию тромбов, таких как насыщенные жиры и сахар, также играет важную роль.
4. Избегание длительного сидения или стояния: Если ваша работа связана с длительным пребыванием в одном положении, важно делать перерывы для разминки и легкой физической активности. Простые упражнения, такие как подъемы на носки или вращения стопами, могут помочь улучшить кровообращение.
5. Ношение компрессионного белья: Компрессионные чулки или колготки могут помочь поддерживать нормальное кровообращение в ногах, особенно у людей с предрасположенностью к венозным заболеваниям. Они помогают предотвратить застой крови и уменьшают риск образования тромбов.
6. Избегание курения: Курение негативно влияет на состояние сосудов и увеличивает риск тромбообразования. Отказ от курения может значительно улучшить общее состояние здоровья и снизить риск тромбофлебита.
7. Регулярные медицинские осмотры: Людям с предрасположенностью к тромбофлебиту рекомендуется проходить регулярные медицинские осмотры для контроля состояния вен и раннего выявления возможных проблем. Это особенно важно для людей с хроническими заболеваниями, такими как диабет или сердечно-сосудистые заболевания.
Следуя этим рекомендациям, можно значительно снизить риск развития тромбофлебита и поддерживать здоровье венозной системы. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.