Хроническая сердечная недостаточность (ХСН) — это состояние, при котором сердце не может эффективно перекачивать кровь, что приводит к недостаточному снабжению органов кислородом. Заболевание может развиваться на фоне различных кардиологических патологий и требует тщательной диагностики и лечения. В статье рассмотрим классификацию ХСН, основные симптомы и современные методы терапии, что поможет читателям лучше понять заболевание и важность своевременного обращения за медицинской помощью.
Классификация
В нашей стране была внедрена классификация хронической сердечной недостаточности (ХСН), разработанная Н.Д. Стражеско и В.Х. Василенко. Она делит заболевание на три основные стадии.
Первая стадия – начальная (латентная, скрытая). Признаки недостаточности сердечной деятельности становятся заметными только при физической нагрузке.
Вторая стадия – нарушение гемодинамики проявляется даже в состоянии покоя. В рамках стадии II А гемодинамические изменения умеренные, затрагивающие либо правую, либо левую половину сердца. В стадии II Б наблюдается нарушение кровообращения в обоих кругах, с выраженными патологическими изменениями в работе сердца.
Третья стадия – терминальная (конечная). Характеризуется тяжелой недостаточностью кровообращения, сопровождающейся значительными изменениями обмена веществ, повреждением структуры внутренних органов и нарушением их функций.
На сегодняшний день также используется классификация тяжести ХСН, основанная на переносимости физических нагрузок. Выделяют четыре функциональных класса (ФК) ХСН. При первом классе пациент без труда справляется с обычной физической активностью, однако значительная нагрузка может вызывать одышку или усталость. При ХСН второго класса обычная физическая активность ограничена в умеренной степени, в то время как при третьем классе наблюдается значительное ограничение привычной активности из-за одышки и других симптомов. Четвертый класс характеризуется невозможностью выполнять физическую нагрузку без появления жалоб, симптомы могут проявляться даже в покое.
Функциональные классы ХСН могут изменяться в зависимости от проводимого лечения. Полной корреляции между функциональными классами и стадиями по Стражеско-Василенко не наблюдается.
Кроме того, выделяют систолическую и диастолическую ХСН, что связано с преобладанием нарушений сократимости или расслабления миокарда. Иногда также различают правожелудочковую и левожелудочковую недостаточность в зависимости от того, какой отдел сердца наиболее поражен.
Врачи подчеркивают, что хроническая сердечная недостаточность является серьезным заболеванием, требующим комплексного подхода к диагностике и лечению. Классификация ХСН включает несколько стадий, от начальной до терминальной, что позволяет врачам оценить степень тяжести состояния пациента. Симптомы, такие как одышка, отеки и усталость, могут значительно ухудшать качество жизни. Лечение ХСН обычно включает медикаментозную терапию, направленную на улучшение работы сердца и уменьшение симптомов, а также изменения в образе жизни, такие как диета и физическая активность. Врачи акцентируют внимание на важности регулярного мониторинга состояния пациента и индивидуального подхода к каждому случаю, чтобы достичь наилучших результатов и предотвратить осложнения.
https://youtube.com/watch?v=1qW-8V3MKtM
Симптомы
| Категория | Подкатегория / Описание | Примеры / Детали |
|---|---|---|
| Классификация ХСН | По стадии (NYHA) | I стадия: Отсутствие ограничений физической активности. Обычная физическая нагрузка не вызывает одышки, утомляемости или сердцебиения. |
| II стадия: Незначительное ограничение физической активности. В покое симптомы отсутствуют. Обычная физическая нагрузка вызывает одышку, утомляемость, сердцебиение или стенокардию. | ||
| III стадия: Значительное ограничение физической активности. В покое симптомы отсутствуют. Меньшая, чем обычная, физическая нагрузка вызывает одышку, утомляемость, сердцебиение или стенокардию. | ||
| IV стадия: Невозможность выполнять какую-либо физическую нагрузку без дискомфорта. Симптомы ХСН или стенокардии присутствуют в покое. Любая физическая активность усиливает дискомфорт. | ||
| По фракции выброса (ФВ) | ХСН с сохраненной ФВ (ХСНсФВ): ФВ левого желудочка ≥ 50%. | |
| ХСН с умеренно сниженной ФВ (ХСНусФВ): ФВ левого желудочка 40-49%. | ||
| ХСН со сниженной ФВ (ХСНснФВ): ФВ левого желудочка < 40%. | ||
| Симптомы ХСН | Основные симптомы | Одышка (при нагрузке, в покое, ортопноэ, пароксизмальная ночная одышка), утомляемость, слабость, отеки (голеней, стоп, живота). |
| Дополнительные симптомы | Кашель (особенно в положении лежа), сердцебиение, головокружение, обмороки, снижение аппетита, тошнота, увеличение веса (за счет задержки жидкости), ночное мочеиспускание (никтурия). | |
| Признаки при осмотре | Тахикардия, тахипноэ, влажные хрипы в легких, набухание шейных вен, гепатомегалия, асцит, периферические отеки, холодные конечности, цианоз. | |
| Лечение ХСН | Немедикаментозное | Ограничение потребления соли и жидкости, отказ от курения и алкоголя, регулярная умеренная физическая активность (по рекомендации врача), контроль веса, вакцинация (грипп, пневмококк). |
| Медикаментозное (основные группы) | Ингибиторы АПФ / Блокаторы рецепторов ангиотензина II (БРА): Эналаприл, Лизиноприл, Валсартан, Лозартан. | |
| Бета-адреноблокаторы: Бисопролол, Карведилол, Метопролол сукцинат. | ||
| Антагонисты минералокортикоидных рецепторов (АМР): Спиронолактон, Эплеренон. | ||
| Диуретики: Фуросемид, Торасемид (для контроля отеков). | ||
| Ингибиторы натрий-глюкозного котранспортера 2 (иНГЛТ2): Дапаглифлозин, Эмпаглифлозин. | ||
| Ингибиторы неприлизина и рецепторов ангиотензина (АРНИ): Сакубитрил/Валсартан. | ||
| Другие препараты: Дигоксин, Ивабрадин (по показаниям). | ||
| Инвазивные/Хирургические методы | Реваскуляризация миокарда (АКШ, ЧКВ), имплантация кардиовертера-дефибриллятора (ИКД), сердечная ресинхронизирующая терапия (СРТ), трансплантация сердца, вспомогательные устройства для желудочков (LVAD). |
I стадия
Пациент жалуется на быструю утомляемость, одышку и учащенное сердцебиение во время физической активности, такой как подъем по лестнице или быстрая ходьба.
При осмотре наблюдается акроцианоз, проявляющийся в синюшности кистей и стоп. К вечеру часто возникают небольшие отеки (пастозность) в области лодыжек и голеней.
Во время физической нагрузки фиксируется быстрое учащение пульса. Также можно заметить умеренное увеличение границ сердца, приглушенность сердечных тонов и слабый систолический шум в области верхушки. Клиническая картина при осмотре пациента зависит от основного заболевания, такого как гипертоническая болезнь или порок сердца и тому подобное.
https://youtube.com/watch?v=IBxT5MtfVM0
II А стадия
Симптоматика в состоянии покоя проявляется слабо, но усиливается при физической нагрузке. При заболеваниях левых отделов сердца развивается левожелудочковая недостаточность, которая приводит к нарушениям кровообращения в малом круге. Это состояние сопровождается одышкой при ходьбе и подъеме по лестнице. Ночью могут возникать приступы удушья (сердечная астма), сухой кашель, а в некоторых случаях – кровохарканье. Пациенты быстро утомляются даже при незначительных физических нагрузках.
Во время осмотра можно заметить бледность кожи и акроцианоз. Отеков не наблюдается. Также отмечается смещение левой границы сердца, частые нарушения сердечного ритма и глухие сердечные тоны. Печень остается в нормальных размерах. В легких слышны сухие хрипы, а при выраженном застое – мелкопузырчатые хрипы.
При заболеваниях правых отделов сердца возникают признаки застоя в большом круге кровообращения. Пациенты жалуются на тяжесть и боль в правом подреберье, испытывают жажду, у них появляются отеки и снижается объем мочи. Также может возникать ощущение распирания в животе и одышка при обычной физической активности.
Во время осмотра наблюдаются акроцианоз, набухание шейных вен, отеки нижних конечностей и иногда асцит. Характерна тахикардия и частые нарушения сердечного ритма. Границы сердца расширены во всех направлениях. Печень увеличена, ее поверхность гладкая, край закругленный и болезненный при пальпации. Лечение значительно улучшает состояние пациентов.
II Б стадия
Признаки недостаточности кровообращения как в большом, так и в малом круге кровообращения проявляются различными симптомами. Пациенты часто жалуются на одышку, которая возникает даже при минимальных физических нагрузках, а также в состоянии покоя. Наблюдаются сердцебиение, перебои в работе сердца, отеки и боли в правом подреберье. Также отмечается выраженная слабость и нарушения сна.
При проведении осмотра можно выявить отеки, акроцианоз, а в ряде случаев – асцит. Больные принимают вынужденное положение – ортопноэ, при котором им становится трудно лежать на спине.
Границы сердца расширены во всех направлениях, наблюдаются тахикардия, экстрасистолия и ритм галопа. В легких фиксируется жесткое дыхание, а также сухие и влажные хрипы; в тяжелых случаях может происходить накопление жидкости в плевральной полости. Печень увеличена, плотная, с гладкой поверхностью и заостренным краем.
III стадия
Дистрофическая стадия характеризуется серьезными нарушениями гемодинамики и обмена веществ. Структура и функции внутренних органов претерпевают необратимые изменения.
Состояние пациентов крайне тяжелое. Наблюдаются выраженная одышка, отеки и асцит. Также может развиваться гидроторакс – накопление жидкости в плевральной области. В легких возникают застойные явления.
Лечение
Лечение хронической сердечной недостаточности (ХСН) направлено на достижение нескольких ключевых целей: предотвращение появления симптомов (в случае бессимптомной стадии) или их устранение; повышение качества жизни пациентов; снижение количества госпитализаций; улучшение прогноза заболевания.
Основные подходы к лечению ХСН включают:
- соблюдение диеты;
- адекватную физическую активность;
- психологическую реабилитацию и обучение пациентов;
- медикаментозное лечение;
- электрофизиологические процедуры;
- хирургические и механические вмешательства.
Диета
Рекомендуется сократить потребление поваренной соли. Чем ярче проявляются симптомы, тем больше необходимо уменьшать количество соли, вплоть до полного исключения.
Ограничение жидкости следует применять только при наличии выраженных отеков. Обычно рекомендуется употреблять от 1,5 до 2 литров жидкости в день.
Рацион должен быть калорийным и содержать достаточное количество белков и витаминов.
Важно ежедневно контролировать свой вес. Увеличение массы тела более чем на 2 кг за три дня может указывать на задержку жидкости в организме и риск декомпенсации хронической сердечной недостаточности.
Контроль веса также необходим для предотвращения развития кахексии.
Ограничение потребления алкоголя является общей рекомендацией, за исключением пациентов с алкогольной кардиомиопатией. Следует также уменьшить объем потребляемой жидкости, особенно пива.
Режим физической активности
Физическая активность настоятельно рекомендуется пациентам на любой стадии заболевания, если их состояние стабильно. Исключения составляют случаи активного миокардита, стеноза сердечных клапанов, серьезных нарушений ритма и частых приступов стенокардии.
Перед тем как определить уровень физической нагрузки, необходимо провести тест на 6-минутную ходьбу. Если за это время пациент проходит менее 150 метров, начинать следует с дыхательных упражнений. Например, можно несколько раз в день надувать воздушный шар или плавательный круг. После улучшения состояния можно добавлять упражнения в сидячем положении.
Если пациент проходит от 150 до 300 метров за 6 минут, ему показаны физические нагрузки в виде обычной ходьбы, с постепенным увеличением дистанции до 20 км в неделю.
Если же пациент преодолевает более 300 метров за 6 минут, ему назначаются нагрузки в виде быстрой ходьбы продолжительностью до 40 минут в день.
Физическая активность существенно повышает переносимость нагрузок, улучшает результаты лечения и прогноз. Эффект от таких тренировок сохраняется в течение трех недель после их завершения. Поэтому разумные физические нагрузки должны стать неотъемлемой частью жизни пациента с хронической сердечной недостаточностью.
Обучение больного
Пациент с хронической сердечной недостаточностью должен иметь доступ ко всей важной информации о своем заболевании, образе жизни и методах лечения. Ему необходимо развивать навыки самоконтроля за своим состоянием. В связи с этим важно организовывать «школы» для таких пациентов и их близких.
Не менее значимую роль в улучшении качества жизни таких людей играет медико-социальная работа, которая направлена на формирование здоровых привычек, выбор оптимального режима физических нагрузок, трудовую занятость и адаптацию пациента в обществе.
Медикаментозная терапия
Применение медикаментов при хронической сердечной недостаточности (ХСН) основывается на принципах доказательной медицины.
К основным препаратам, эффективность которых подтверждена, относятся:
- ингибиторы ангиотензин-превращающего фермента;
- бета-адреноблокаторы;
- антагонисты альдостерона;
- диуретики;
- сердечные гликозиды;
- антагонисты рецепторов альдостерона.
Существует также ряд дополнительных средств, эффективность и безопасность которых требуют дальнейшего изучения:
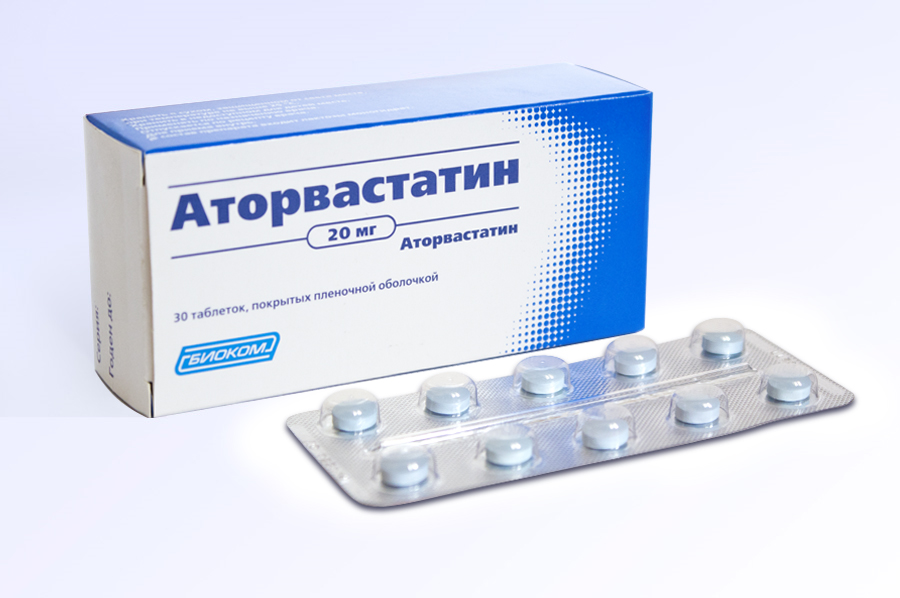
- статины;
- антикоагулянты (в случае мерцательной аритмии).
Вспомогательные препараты могут быть назначены в зависимости от клинической ситуации:
- периферические вазодилататоры (при наличии сопутствующей стенокардии);
- блокаторы медленных кальциевых каналов (при стойкой стенокардии и артериальной гипертензии);
- антиаритмические препараты (при серьезных желудочковых нарушениях ритма);
- аспирин (после перенесенного инфаркта миокарда);
- негликозидные инотропные стимуляторы (при низком сердечном выбросе и гипотонии).
Электрофизиологические и хирургические методы
Электрофизиологические методы лечения применяются у пациентов, у которых наблюдается высокая активность заболевания, но медикаментозная терапия оказывается недостаточно эффективной, при этом возможно поддержание хорошего качества жизни. К основным методам относятся:
- установка электрокардиостимулятора;
- сердечная ресинхронизирующая терапия (особый вид стимуляции сердца);
- имплантация кардиовертера-дефибриллятора при серьезных нарушениях ритма желудочков.
В наиболее тяжелых случаях хронической сердечной недостаточности может возникнуть необходимость в трансплантации сердца, а также в использовании вспомогательных устройств для кровообращения (искусственные желудочки сердца) или обрамлении сердца специальной сеткой для предотвращения его ремоделирования и ухудшения состояния. В настоящее время эффективность этих подходов находится на стадии исследования.
https://youtube.com/watch?v=7nSO_daPVrc
Этиология и факторы риска
Хроническая сердечная недостаточность (ХСН) является сложным синдромом, который развивается в результате различных заболеваний сердечно-сосудистой системы. Этиология ХСН разнообразна и включает в себя как первичные, так и вторичные факторы, способствующие ухудшению функции сердца.
Одной из основных причин развития ХСН является ишемическая болезнь сердца (ИБС), которая возникает в результате недостаточного кровоснабжения миокарда. ИБС может быть вызвана атеросклерозом, спазмом коронарных артерий или тромбообразованием. Другими распространенными заболеваниями, приводящими к ХСН, являются гипертоническая болезнь, кардиомиопатии, пороки сердца и воспалительные заболевания миокарда.
Гипертоническая болезнь, характеризующаяся повышенным артериальным давлением, приводит к увеличению нагрузки на сердце, что со временем может вызвать его гипертрофию и, как следствие, недостаточность. Кардиомиопатии, в свою очередь, могут быть как первичными (генетическими), так и вторичными (например, алкогольными или токсическими). Пороки сердца, как врожденные, так и приобретенные, также могут стать причиной развития ХСН, нарушая нормальный кровоток и увеличивая нагрузку на сердечные камеры.
Среди факторов риска, способствующих развитию ХСН, выделяют как модифицируемые, так и немодифицируемые. К немодифицируемым факторам относятся возраст, пол и наследственность. С возрастом риск развития сердечно-сосудистых заболеваний увеличивается, а мужчины чаще страдают от ХСН, чем женщины, хотя после менопаузы этот риск у женщин возрастает.
Модифицируемые факторы риска включают в себя курение, избыточный вес, физическую неактивность, неправильное питание, а также наличие сопутствующих заболеваний, таких как диабет и дислипидемия. Курение негативно влияет на состояние сосудов и сердца, способствуя развитию атеросклероза. Избыточный вес и ожирение увеличивают нагрузку на сердце и способствуют развитию гипертонии и диабета. Неправильное питание, богатое насыщенными жирами и солью, также является важным фактором риска, способствующим развитию сердечно-сосудистых заболеваний.
Таким образом, этиология ХСН является многофакторной, и для эффективной профилактики и лечения необходимо учитывать как первичные заболевания, так и факторы риска, способствующие развитию этого синдрома. Понимание этих аспектов позволяет врачам разрабатывать индивидуализированные подходы к лечению и профилактике ХСН.
Диагностика
Хроническая сердечная недостаточность (ХСН) включает в себя комплексный подход, который сочетает в себе клинические, лабораторные и инструментальные методы исследования. Основная цель диагностики – подтвердить наличие сердечной недостаточности, определить ее степень и выявить возможные причины, способствующие развитию заболевания.
Первоначально врач проводит тщательный сбор анамнеза, включая информацию о симптомах, их длительности и характере, а также о наличии сопутствующих заболеваний. Важно выяснить, были ли у пациента ранее эпизоды острого сердечного приступа, артериальной гипертензии, диабета или других заболеваний, которые могут повлиять на работу сердца.
Физикальное обследование играет ключевую роль в диагностике ХСН. Врач обращает внимание на наличие таких признаков, как отеки, увеличение печени, а также на аускультацию легких и сердца. При наличии сердечной недостаточности могут быть выявлены хрипы, а также изменения в ритме сердца.
Лабораторные исследования включают в себя общий анализ крови, биохимический анализ, а также определение уровня натрийуретического пептида (BNP или NT-proBNP). Повышенные уровни этих маркеров могут свидетельствовать о наличии сердечной недостаточности и ее тяжести.
Инструментальные методы диагностики являются неотъемлемой частью обследования. Эхокардиография (УЗИ сердца) позволяет оценить размеры и функцию сердечных камер, а также выявить возможные структурные изменения, такие как клапанные пороки или гипертрофия миокарда. Дополнительные методы, такие как электрокардиография (ЭКГ) и рентгенография органов грудной клетки, помогают исключить другие заболевания и оценить состояние сердца и легких.
В некоторых случаях могут быть назначены более сложные исследования, такие как магнитно-резонансная томография (МРТ) сердца или коронарография, для более детального изучения состояния коронарных артерий и миокарда.
Таким образом, хроническая сердечная недостаточность требует комплексного подхода и использования различных методов, что позволяет точно установить диагноз, определить степень тяжести заболевания и разработать индивидуальный план лечения для каждого пациента.
Прогноз и качество жизни
Прогноз при хронической сердечной недостаточности (ХСН) зависит от множества факторов, включая степень тяжести заболевания, наличие сопутствующих заболеваний, возраст пациента и его общее состояние здоровья. ХСН является прогрессирующим заболеванием, и, несмотря на достижения в области медицины, оно остается одной из основных причин смертности в мире.
Согласно статистике, пятилетняя выживаемость пациентов с ХСН варьируется от 30% до 70%, в зависимости от стадии заболевания. Наиболее неблагоприятный прогноз наблюдается у пациентов с тяжелой формой ХСН, особенно если у них имеются сопутствующие заболевания, такие как диабет, хронические заболевания легких или почек. В то же время, пациенты с легкой формой ХСН, которые соблюдают рекомендации врача и ведут здоровый образ жизни, могут значительно улучшить свое качество жизни и продлить срок жизни.
Качество жизни пациентов с ХСН часто снижается из-за симптомов, таких как одышка, усталость, отеки и ограничение физической активности. Эти симптомы могут значительно влиять на повседневную жизнь, ограничивая возможность заниматься привычными делами и снижая уровень социальной активности. Важно отметить, что психоэмоциональное состояние пациентов также играет значительную роль в их общем состоянии. Депрессия и тревожные расстройства часто сопутствуют ХСН, что дополнительно ухудшает качество жизни.
Для улучшения прогноза и качества жизни пациентов с ХСН необходимо комплексное лечение, включающее медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургические вмешательства. Регулярные физические нагрузки, соблюдение диеты с ограничением соли и жидкости, а также отказ от курения и алкоголя могут существенно улучшить состояние пациента. Также важно регулярное наблюдение у кардиолога и соблюдение всех назначений врача.
В заключение, прогноз и качество жизни при хронической сердечной недостаточности зависят от множества факторов, и подход к каждому пациенту должен быть индивидуальным. Своевременная диагностика, адекватное лечение и поддержка со стороны медицинских работников и близких могут значительно улучшить как продолжительность, так и качество жизни пациентов с ХСН.