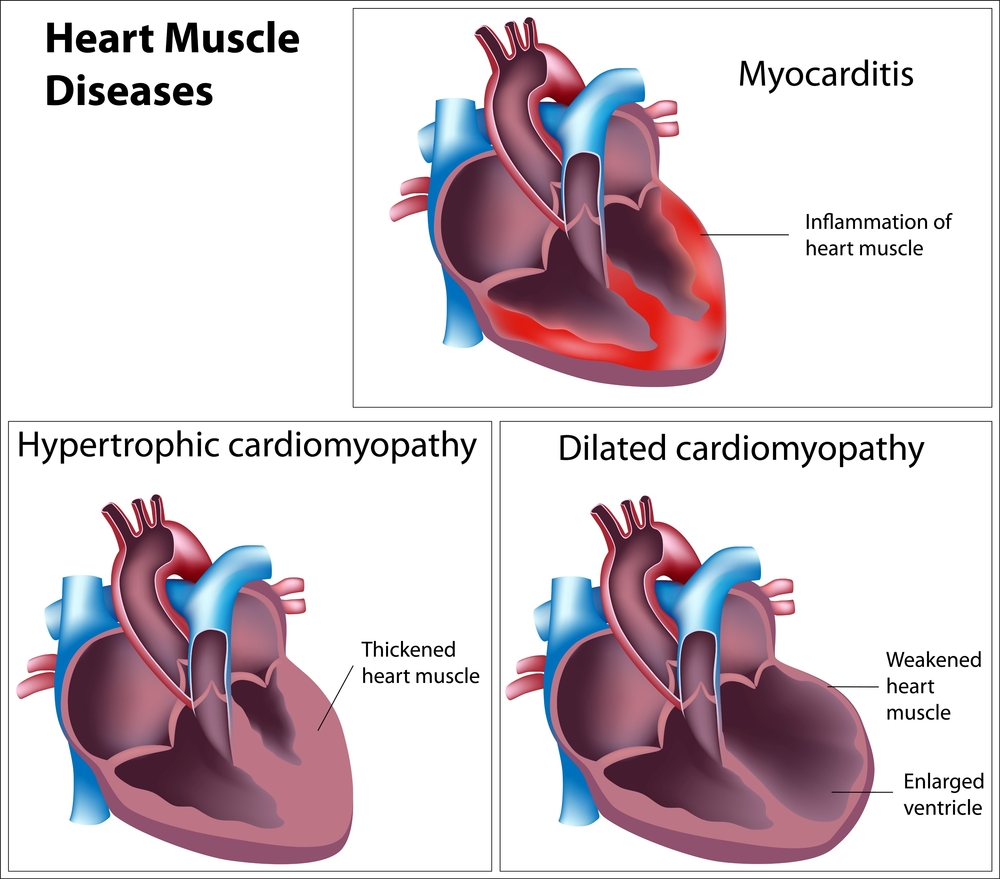
Миокардит – воспалительное заболевание сердечной мышцы, возникающее по разным причинам и проявляющееся в различных клинических формах. Понимание причин и классификации миокардита важно для диагностики и лечения, так как своевременное выявление и адекватная терапия могут существенно повлиять на прогноз и качество жизни пациентов. В статье рассмотрим основные причины миокардита и его классификацию, что поможет читателям лучше ориентироваться в этом заболевании.
Причины развития
Наиболее часто миокардиты возникают в результате вирусных инфекций. К числу вирусов, способствующих этому заболеванию, относятся Коксаки А, В, ECHO, вирус полиомиелита и гриппа. Воспаление миокарда может быть вызвано аденовирусами, цитомегаловирусом, а также вирусами кори, краснухи, паротита, герпеса, пситтакоза и другими, включая вирус иммунодефицита человека.
Кроме того, миокардит может развиваться под воздействием микоплазм, хламидий, риккетсий, золотистого стафилококка, коринебактерий и возбудителя болезни Лайма.
Грибковые инфекции также способны привести к миокардиту. Воспаление сердечной мышцы может наблюдаться при таких заболеваниях, как болезнь Чагаса, трихинеллез и токсоплазмоз.
Миокардит может быть следствием коллагенозов, таких как системная красная волчанка и ревматоидный артрит, эндокринных нарушений (например, тиреотоксикоза и феохромоцитомы), а также аллергических реакций на сульфаниламиды, метилдофу, пенициллин, тетрациклин и укусы насекомых. Лекарственные средства, такие как фторурацил, зидовудин, циклофосфамид, доксорубицин и стрептомицин, а также алкоголь и кокаин также могут спровоцировать миокардит.
Редкие причины возникновения миокардита включают болезнь Кавасаки, отторжение пересаженного сердца и лучевую болезнь. В некоторых случаях миокардит может развиваться во время беременности или в течение пяти месяцев после родов. В ситуациях, когда установить причину миокардита не удается, говорят об идиопатической форме этого заболевания.
Врачи отмечают, что миокардит представляет собой воспаление сердечной мышцы, которое может возникать по различным причинам. Одной из наиболее распространенных является вирусная инфекция, особенно вызванная вирусами гриппа, Коксаки и коронавирусами. Кроме того, миокардит может быть следствием аутоиммунных заболеваний, таких как системная красная волчанка или ревматоидный артрит. Классификация миокардита включает инфекционные, токсические, аллергические и идиопатические формы. Врачи подчеркивают важность ранней диагностики, так как своевременное лечение может предотвратить серьезные осложнения, такие как сердечная недостаточность или аритмии. Важно учитывать индивидуальные особенности пациента и проводить комплексное обследование для выбора оптимальной терапии.
https://youtube.com/watch?v=Xz-bqIxbGfQ
Классификация
По этиологии, то есть в зависимости от причин возникновения заболевания, миокардиты делятся на следующие виды:
- вирусные;
- бактериальные;
- протозойные (возникающие из-за простейших);
- грибковые;
- спирохетозные;
- риккетсиозные;
- паразитарные;
- вызванные физическими, химическими или токсическими факторами;
- аллергические;
- трансплантационные;
- идиопатические.
С точки зрения распространенности патологического процесса, миокардиты бывают очаговыми и диффузными. Очаговая форма часто не проявляется клинически. Диффузный миокардит, напротив, имеет более тяжелое течение и неблагоприятный прогноз.
В зависимости от продолжительности заболевания выделяют острый и подострый миокардит. Острая форма длится до трех месяцев, тогда как подострая – от трех до шести месяцев. Обычно после полугода происходит формирование исхода миокардита, который может проявляться в виде дилатационной кардиомиопатии, поэтому многие специалисты не рассматривают хронический миокардит как отдельную категорию.
Клинические варианты миокардита включают:
- Декомпенсированный (с развитием сердечной недостаточности).
- Аритмический (с преобладанием серьезных нарушений сердечного ритма).
- Псевдоклапанный (с увеличением полостей сердца и развитием относительной недостаточности клапанов).
- Псевдокоронарный (с преобладанием болей, схожих со стенокардией).
- Тромбоэмболический (с образованием тромбов в сосудах различных органов).
- Малосимптомный.
- Смешанный.
По степени тяжести различают легкий, средней тяжести и тяжелый миокардит. Легкая форма может не проявляться клинически или сопровождаться незначительной одышкой, умеренными болями в области сердца и редкими нарушениями ритма. Среднетяжелая форма характеризуется выраженной клинической симптоматикой. Тяжелое течение проявляется признаками декомпенсированной сердечной недостаточности. Тяжелая форма воспаления миокарда неясной этиологии с диффузным поражением сердечной мышцы называется миокардитом Абрамова-Фидлера.
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Миокардит».
https://youtube.com/watch?v=QEE2Z1MLPiw
| Категория | Причины возникновения | Классификация |
|---|---|---|
| Инфекционные | Вирусы (Коксаки, аденовирусы, грипп, ВИЧ, герпес, цитомегаловирус), Бактерии (стрептококки, стафилококки, боррелии), Грибы (кандида, аспергиллы), Паразиты (токсоплазма, трипаносомы) | По этиологии: Вирусный, Бактериальный, Грибковый, Паразитарный |
| Аутоиммунные/Иммуноопосредованные | Системные заболевания соединительной ткани (СКВ, ревматоидный артрит), Васкулиты (гранулематоз Вегенера), Саркоидоз, Воспалительные заболевания кишечника, Поствакцинальный | По патогенезу: Аутоиммунный, Иммуноопосредованный |
| Токсические | Лекарственные препараты (химиотерапия, антибиотики, антиаритмики), Алкоголь, Наркотики (кокаин), Тяжелые металлы, Укусы насекомых/змей | По этиологии: Лекарственный, Токсический |
| Идиопатические | Причина не установлена | По этиологии: Идиопатический |
| По течению | Острый: внезапное начало, быстрое развитие симптомов. Подострый: постепенное начало, умеренное развитие симптомов. Хронический: длительное течение, рецидивы, прогрессирование. | |
| По распространенности | Очаговый: поражение отдельных участков миокарда. Диффузный: поражение большей части миокарда. | |
| По тяжести | Легкий: минимальные симптомы, без значительного нарушения функции сердца. Средней тяжести: умеренные симптомы, умеренное нарушение функции сердца. Тяжелый: выраженные симптомы, значительное нарушение функции сердца, риск осложнений. | |
| По морфологическим изменениям | Лимфоцитарный: преобладание лимфоцитов в инфильтрате. Эозинофильный: преобладание эозинофилов. Гигантоклеточный: наличие гигантских многоядерных клеток. Некротический: выраженный некроз кардиомиоцитов. |
Симптомы и диагностика
Миокардит – это воспаление сердечной мышцы, которое может проявляться различными симптомами, в зависимости от степени тяжести заболевания и его причин. Важно отметить, что симптомы миокардита могут быть как явными, так и скрытыми, что затрудняет диагностику на ранних стадиях.
Одним из наиболее распространенных симптомов миокардита является боль в груди, которая может варьироваться от легкого дискомфорта до интенсивной боли, напоминающей стенокардию. Боль может иррадиировать в левую руку, шею или спину. Также пациенты могут испытывать одышку, которая может возникать как при физической нагрузке, так и в состоянии покоя.
Другие симптомы включают:
- Усталость и общую слабость;
- Учащенное сердцебиение (тахикардия);
- Отечность ног и живота;
- Головокружение или обмороки;
- Лихорадка и озноб, особенно если миокардит вызван инфекцией.
Диагностика миокардита включает в себя несколько этапов. Первоначально врач проводит тщательный сбор анамнеза и физикальное обследование, обращая внимание на наличие симптомов, которые могут указывать на воспаление сердечной мышцы. Важно учитывать предшествующие инфекции, аллергии, а также наличие хронических заболеваний.
Для подтверждения диагноза миокардита используются следующие методы:
- Электрокардиограмма (ЭКГ): позволяет выявить изменения в сердечном ритме и проводимости, которые могут указывать на воспаление миокарда.
- Эхокардиография: ультразвуковое исследование сердца, которое помогает оценить его структуру и функцию, а также выявить возможные нарушения сократимости миокарда.
- Клинические анализы крови: могут показать наличие воспалительных маркеров, таких как повышенный уровень С-реактивного белка (СРБ) и лейкоцитов.
- Магнитно-резонансная томография (МРТ): используется для более детального изучения состояния сердечной мышцы и выявления воспалительных изменений.
- Биопсия миокарда: в редких случаях может быть проведена для подтверждения диагноза, особенно если другие методы не дали однозначных результатов.
Важно отметить, что ранняя диагностика миокардита имеет решающее значение для успешного лечения и предотвращения возможных осложнений, таких как сердечная недостаточность или аритмии. Поэтому при появлении первых симптомов, особенно если они сопровождаются недомоганием, необходимо обратиться к врачу для дальнейшего обследования и назначения соответствующей терапии.
https://youtube.com/watch?v=ARPzncROlyk
Лечение и терапевтические подходы
Лечение миокардита зависит от его причины, степени тяжести и клинической картины. Основные цели терапии заключаются в устранении причины заболевания, уменьшении воспаления, поддержании сердечной функции и предотвращении осложнений.
1. Медикаментозная терапия: В зависимости от этиологии миокардита могут быть назначены различные группы препаратов:
- Противовирусные препараты: Если миокардит вызван вирусной инфекцией, могут быть использованы противовирусные средства, такие как интерфероны или специфические антивирусные препараты.
- Антибиотики: В случае бактериального миокардита назначаются антибиотики, направленные на устранение инфекционного агента.
- Противовоспалительные препараты: Нестероидные противовоспалительные средства (НПВС) могут быть использованы для снижения воспалительного процесса в миокарде.
- Кортикостероиды: В некоторых случаях, особенно при аутоиммунных формах миокардита, могут быть назначены кортикостероиды для подавления иммунного ответа.
- Сердечные гликозиды: При наличии сердечной недостаточности могут быть использованы сердечные гликозиды для улучшения сократимости миокарда.
- Бета-блокаторы и ингибиторы АПФ: Эти препараты помогают снизить нагрузку на сердце и улучшают его функцию.
2. Нехирургические методы: В некоторых случаях может быть показана терапия, направленная на улучшение гемодинамики:
- Плазмаферез: Этот метод может быть использован для удаления аутоантител и токсинов из крови, что может помочь при аутоиммунных формах миокардита.
- Иммуносупрессивная терапия: В случаях тяжелого миокардита с выраженной аутоиммунной реакцией может быть показано применение иммуносупрессоров.
3. Хирургическое лечение: В редких случаях, когда миокардит приводит к тяжелой сердечной недостаточности, может потребоваться хирургическое вмешательство:
- Имплантация кардиостимулятора: При наличии нарушений ритма сердца может быть показана установка кардиостимулятора.
- Пересадка сердца: В крайних случаях, когда другие методы лечения неэффективны, может быть рассмотрена возможность пересадки сердца.
4. Рекомендации по образу жизни: Важным аспектом лечения миокардита является изменение образа жизни:
- Ограничение физической активности: В период обострения заболевания рекомендуется избегать физической нагрузки, чтобы не усугубить состояние сердца.
- Сбалансированное питание: Диета, богатая витаминами и минералами, может помочь в восстановлении сердечной функции.
- Отказ от вредных привычек: Курение и употребление алкоголя негативно влияют на сердечно-сосудистую систему и должны быть исключены.
Лечение миокардита требует комплексного подхода и индивидуального выбора терапии для каждого пациента. Регулярное наблюдение у кардиолога и соблюдение всех рекомендаций врача являются ключевыми факторами для успешного восстановления.
Прогноз и профилактика
Прогноз при миокардите зависит от множества факторов, включая этиологию заболевания, степень повреждения миокарда, наличие сопутствующих заболеваний и своевременность начала лечения. В большинстве случаев, особенно при вирусной этиологии, миокардит может иметь благоприятный исход, и пациенты полностью восстанавливаются. Однако в некоторых случаях, особенно при тяжелых формах заболевания, могут развиваться осложнения, такие как сердечная недостаточность, аритмии или даже кардиомиопатия, что значительно ухудшает прогноз.
Среди факторов, влияющих на прогноз, стоит выделить:
- Этиология миокардита: Вирусные инфекции, такие как вирусы гриппа, Коксаки, аденовирусы, чаще всего имеют более благоприятный прогноз. Бактериальные инфекции, такие как стрептококковая инфекция, могут приводить к более серьезным последствиям.
- Степень повреждения миокарда: Легкие формы миокардита, как правило, имеют лучший прогноз, в то время как тяжелые формы, сопровождающиеся значительным воспалением и некрозом миокарда, могут приводить к длительным последствиям.
- Сопутствующие заболевания: Наличие хронических заболеваний, таких как диабет, гипертония или заболевания легких, может ухудшать прогноз и увеличивать риск осложнений.
- Своевременность и адекватность лечения: Раннее начало терапии и правильный выбор методов лечения могут значительно улучшить исход заболевания.
Профилактика миокардита включает в себя несколько ключевых аспектов:
- Вакцинация: Вакцинация против вирусов, таких как грипп и COVID-19, может снизить риск развития миокардита, вызванного этими инфекциями.
- Здоровый образ жизни: Поддержание здорового образа жизни, включая правильное питание, регулярные физические нагрузки и отказ от курения, способствует укреплению сердечно-сосудистой системы и снижает риск развития заболеваний, включая миокардит.
- Своевременное лечение инфекций: Лечение острых инфекционных заболеваний, особенно вирусных и бактериальных, может предотвратить развитие миокардита.
- Регулярные медицинские осмотры: Периодические обследования у врача помогут выявить и контролировать факторы риска, что также способствует профилактике миокардита.
Таким образом, прогноз при миокардите может варьироваться от полного выздоровления до серьезных осложнений, и профилактика играет важную роль в снижении риска развития этого заболевания. Своевременное обращение за медицинской помощью и соблюдение рекомендаций врачей могут значительно улучшить исход заболевания и качество жизни пациентов.