Метаболический синдром у женщин — это комплекс нарушений, включающий ожирение, инсулинорезистентность, дислипидемию и артериальную гипертензию. Он представляет собой доклиническую стадию атеросклероза и сахарного диабета 2 типа, что подчеркивает важность ранней диагностики и лечения. В статье рассмотрим причины, симптомы и методы профилактики метаболического синдрома, а также как своевременные меры могут привести к обратимости его проявлений и улучшению качества жизни женщин.
Почему возникает метаболический синдром
Точная причина заболевания остается неизвестной, однако выделены факторы, способствующие его развитию:
- Генетическая предрасположенность: у близких родственников, страдающих от СД2 МС, это заболевание встречается значительно чаще.
- Чрезмерное потребление пищи, особенно животных жиров. Жиры обладают в два раза большей калорийностью по сравнению с белками и углеводами. Кроме того, они изменяют структуру клеточной мембраны, что приводит к снижению восприимчивости к инсулину и затрудняет поступление глюкозы в клетки. Этот процесс называется инсулинорезистентностью (ИР) и является важным фактором в развитии болезни.
- Низкий уровень физической активности замедляет обмен жиров и способствует развитию ИР.
- Повышенное артериальное давление ухудшает кровообращение и усиливает проявления ИР.
- Нарушение гормонального баланса. У женщин до менопаузы опасно повышение уровня тестостерона, которое может возникать при синдроме поликистозных яичников. У женщин в период менопаузы МС может быть спровоцирован физиологическим снижением уровня эстрогенов.
Давайте подробнее рассмотрим гормональные нарушения у женщин, так как они играют ключевую роль в развитии МС.
В возрасте 50-60 лет у 60% женщин наблюдается увеличение массы тела на 2-5 кг и более. Ожирение приобретает не гиноидный (женский), а андроидный (мужской) характер. Это связано со снижением выработки женских половых гормонов (эстрогенов) в яичниках, в то время как синтез мужских половых гормонов в надпочечниках и яичниках остается на прежнем уровне. Тестостерон, являясь мужским половым гормоном, у женщин способствует накоплению жировой ткани вокруг внутренних органов, что приводит к висцеральному ожирению.
Таким образом, увеличение массы тела связано с возрастными изменениями обмена веществ и дисбалансом половых гормонов, при котором преобладают андрогены. Ожирение имеет абдоминальный характер, то есть жир накапливается не в области бедер, а в области живота.
Дисбаланс половых гормонов напрямую влияет на обмен липидов, увеличивая уровень «плохого» холестерина (липопротеидов низкой плотности) и снижая уровень «хорошего» (липопротеидов высокой плотности).
Устранение менструальной функции у женщин, независимо от возраста (в результате заболеваний, операций или менопаузы), приводит к нарушению работы внутренней оболочки сосудов (эндотелиальной дисфункции) и повышению артериального давления. Недостаток эстрогенов является одним из независимых факторов, способствующих повышению артериального давления у женщин.
При дисфункции яичников снижается выработка прогестерона, активируется ренин-ангиотензин-альдостероновая система, что приводит к повышению артериального давления и формированию висцерального типа ожирения.
Все вышеперечисленное подчеркивает важность гормонального фона женщины в формировании признаков МС. Ученые разработали концепцию «менопаузального метаболического синдрома», которая акцентирует внимание на высоком риске этого заболевания у женщин старше 45 лет.
Врачи отмечают, что метаболический синдром у женщин становится все более распространенной проблемой, особенно в условиях современного образа жизни. Этот синдром включает в себя такие факторы, как ожирение, гипертония, повышенный уровень сахара в крови и дислипидемия. Специалисты подчеркивают, что гормональные изменения, происходящие в организме женщин, особенно в период менопаузы, могут усугублять проявления синдрома.
Медики рекомендуют регулярные физические нагрузки и сбалансированное питание как ключевые меры профилактики и лечения. Важно также учитывать психологические аспекты, так как стресс и депрессия могут способствовать набору веса и ухудшению общего состояния здоровья. Врачи призывают женщин быть внимательными к своему здоровью и проходить регулярные обследования, чтобы своевременно выявлять и корректировать признаки метаболического синдрома.
https://youtube.com/watch?v=3JzBRQ1wE0o
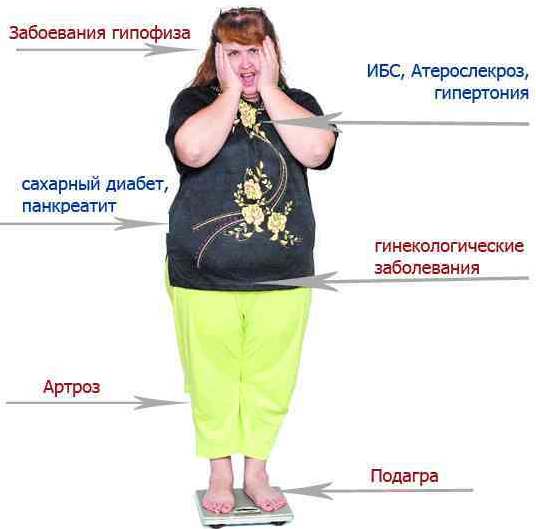
Клинические признаки
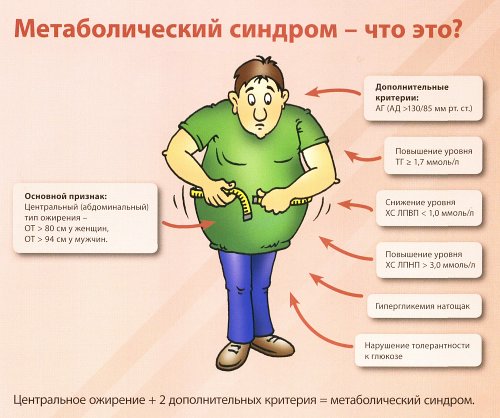
Компоненты метаболического синдрома:
- накопление жировых отложений в области внутренних органов;
- снижение чувствительности тканей к инсулину, что приводит к ухудшению усвоения глюкозы;
- увеличение концентрации инсулина в крови.
Это приводит к нарушениям обмена углеводов, жиров и мочевой кислоты, а также к повышению артериального давления.
Основной признак метаболического синдрома у женщин – увеличение окружности талии свыше 80 см.
Дополнительные признаки:
- артериальная гипертензия;
- повышение уровня триглицеридов в крови;
- снижение концентрации «хорошего» холестерина;
- увеличение уровня «плохого» холестерина;
- рост сахара в крови;
- нарушение глюкозной толерантности.
Метаболический синдром диагностируется при наличии основного признака и любых двух дополнительных.
Развитие метаболического синдрома происходит постепенно. У женщин с выраженными проявлениями заболевания его можно заподозрить уже при визуальном осмотре. Жировые отложения у них имеют андроидный тип распределения, с наиболее выраженными отложениями в области живота и плеч. При обнаружении такого типа ожирения назначаются дополнительные диагностические процедуры.
| Признак метаболического синдрома | Диагностический критерий (по NCEP ATP III) | Последствия для здоровья женщины |
|---|---|---|
| Ожирение центрального типа | Окружность талии > 88 см | Повышенный риск сердечно-сосудистых заболеваний, диабета 2 типа, синдрома поликистозных яичников (СПКЯ), бесплодия, рака молочной железы и эндометрия |
| Повышенный уровень триглицеридов | ≥ 1,7 ммоль/л (150 мг/дл) | Атеросклероз, панкреатит, повышенный риск сердечно-сосудистых заболеваний |
| Низкий уровень холестерина ЛПВП | < 1,3 ммоль/л (50 мг/дл) | Повышенный риск атеросклероза и сердечно-сосудистых заболеваний |
| Повышенное артериальное давление | ≥ 130/85 мм рт. ст. или прием антигипертензивных препаратов | Гипертоническая болезнь, инсульты, инфаркты, хроническая почечная недостаточность |
| Повышенный уровень глюкозы натощак | ≥ 5,6 ммоль/л (100 мг/дл) или прием сахароснижающих препаратов | Преддиабет, сахарный диабет 2 типа, повреждение сосудов и нервов |
| Инсулинорезистентность | Не является прямым диагностическим критерием, но часто присутствует | Повышенный риск диабета 2 типа, СПКЯ, неалкогольной жировой болезни печени |
| Синдром поликистозных яичников (СПКЯ) | Часто ассоциирован с метаболическим синдромом | Нарушения менструального цикла, бесплодие, гирсутизм, акне, повышенный риск рака эндометрия |
| Неалкогольная жировая болезнь печени (НАЖБП) | Часто ассоциирована с метаболическим синдромом | Цирроз печени, печеночная недостаточность, повышенный риск рака печени |
| Повышенный уровень С-реактивного белка | Не является прямым диагностическим критерием, но указывает на хроническое воспаление | Повышенный риск сердечно-сосудистых заболеваний |
Диагностика
В поликлиниках проводятся следующие исследования и измерения:
- рост и вес;
- окружность талии;
- расчет индекса массы тела;
- анализ уровня сахара в крови натощак;
- тест на глюкозную толерантность;
- анализ на содержание общего холестерина, триглицеридов, мочевой кислоты и тестостерона;
- измерение артериального давления.
В стационарных условиях могут быть выполнены такие исследования:
- тест на глюкозную толерантность с определением уровня инсулина (для оценки инсулинорезистентности);
- суточное мониторирование артериального давления;
- анализ липидного профиля;
- определение микроальбуминурии;
- исследование показателей свертываемости крови;
- компьютерная или магнитно-резонансная томография гипофиза и надпочечников;
- ультразвуковое исследование щитовидной железы;
- анализ гормонального фона у пациентки.
Лечение
Принципы терапии метаболического синдрома у женщин:
- снижение веса;
- коррекция гормонального фона;
- нормализация артериального давления;
- профилактика сердечно-сосудистых заболеваний.
Основой лечения являются немедикаментозные подходы, ориентированные на снижение массы тела. Достаточно уменьшить вес на 5-10% от начального, избегая строгих диет. Для достижения этой цели важно выработать правильные пищевые привычки, которые помогут закрепить результат. Женщинам рекомендуется умеренно снижать калорийность рациона, исключать животные жиры и вести дневник питания. В рацион следует включать как можно больше низкокалорийных и обезжиренных продуктов. Краткосрочные низкокалорийные диеты и голодание не способствуют устойчивому снижению веса. Оптимальным считается снижение массы на 2-4 кг в месяц.
Необходимым условием является увеличение физической активности. Важна не интенсивность, а продолжительность нагрузки и пройденное расстояние. Поэтому предпочтительнее часовая прогулка в умеренном темпе, чем 30 минут бега трусцой.
При необходимости могут быть назначены медикаменты для борьбы с ожирением, например, орлистат.
Сибутрамин и его аналоги не рекомендуется использовать, так как они значительно повышают риск сердечно-сосудистых осложнений (инсульт, инфаркт).
При ожирении II-IV степени применяются хирургические методы:
- бандажирование желудка (эндоскопическая операция, при которой на желудок накладывается специальное кольцо, разделяющее его на две части);
- рукавная резекция желудка (удаление части желудка с сохранением его функций);
- гастрошунтирование (уменьшение объема желудка и изменение движения пищи по желудочно-кишечному тракту);
- билиопанкреатическое шунтирование;
- мини-гастрошунтирование.
Кроме лечения ожирения, в терапии метаболического синдрома применяются следующие направления:
- Коррекция нарушений глюкозного обмена с помощью пероральных сахароснижающих средств.
- При высоком риске сердечно-сосудистых осложнений назначаются препараты для снижения уровня холестерина.
- Обязательно корректируется уровень артериального давления с использованием метаболически нейтральных препаратов.
- Назначается антиагрегантная терапия (аспирин).
- Для коррекции гормональных нарушений у женщин применяются комбинированные препараты, содержащие дроспиренон и эстрадиол, которые назначаются после консультации кардиолога и гинеколога.
Первый городской телеканал г. Одесса, медицинская справка на тему «Метаболический синдром»:
Эндокринолог и диетолог Наталья Гальцева делится информацией о метаболическом синдроме:
https://youtube.com/watch?v=D6fyRd1Sbv8
https://youtube.com/watch?v=6FWy9JMAooc
Факторы риска
Метаболический синдром представляет собой комплекс нарушений, которые увеличивают риск развития сердечно-сосудистых заболеваний и диабета 2 типа. У женщин факторы риска метаболического синдрома могут быть как биологическими, так и социальными, и их понимание имеет ключевое значение для профилактики и лечения данного состояния.
Одним из основных факторов риска является избыточный вес и ожирение, особенно в области живота. У женщин, имеющих избыточный вес, значительно повышен риск развития инсулинорезистентности, что является одним из основных компонентов метаболического синдрома. Ожирение, особенно висцеральное, связано с повышением уровня воспалительных маркеров и нарушением обмена веществ.
Генетическая предрасположенность также играет важную роль. Если в семье женщины есть случаи метаболического синдрома, диабета или сердечно-сосудистых заболеваний, это может увеличить ее риск. Исследования показывают, что наследственные факторы могут влиять на обмен веществ и предрасположенность к ожирению.
Гормональные изменения, особенно в период менопаузы, также могут способствовать развитию метаболического синдрома. Снижение уровня эстрогенов приводит к изменению распределения жировой ткани, увеличивая количество висцерального жира, что, в свою очередь, связано с повышением риска сердечно-сосудистых заболеваний.
Неправильное питание и малоподвижный образ жизни являются значительными факторами риска. Диеты, богатые простыми углеводами, насыщенными жирами и низким содержанием клетчатки, способствуют развитию инсулинорезистентности и увеличению массы тела. Физическая активность, напротив, помогает поддерживать нормальный вес и улучшает чувствительность к инсулину.
Стресс и психоэмоциональное состояние также могут оказывать влияние на развитие метаболического синдрома. Хронический стресс приводит к повышению уровня кортизола, что может способствовать накоплению жира в области живота и увеличению аппетита. Женщины, испытывающие постоянный стресс, могут быть более подвержены развитию метаболических нарушений.
Курение и злоупотребление алкоголем также являются факторами риска. Курение связано с ухудшением метаболического профиля, а алкоголь может способствовать увеличению веса и нарушению обмена веществ. Женщины, которые курят или употребляют алкоголь в больших количествах, имеют более высокий риск развития метаболического синдрома.
Таким образом, метаболический синдром у женщин является результатом взаимодействия множества факторов. Понимание этих факторов риска позволяет разработать эффективные стратегии профилактики и лечения, направленные на снижение вероятности развития серьезных заболеваний.
Профилактика
Метаболического синдрома у женщин требует комплексного подхода, включающего изменения в образе жизни, регулярные медицинские обследования и, при необходимости, медикаментозное лечение. Основные аспекты можно разделить на несколько ключевых направлений.
1. Здоровое питание
Правильное питание является основой метаболического синдрома. Рекомендуется следовать принципам сбалансированной диеты, которая включает:
- Увеличение потребления фруктов и овощей: Они богаты витаминами, минералами и клетчаткой, что способствует улучшению обмена веществ.
- Снижение потребления насыщенных жиров и трансжиров: Эти вещества могут способствовать развитию инсулинорезистентности и увеличению уровня холестерина.
- Умеренное потребление углеводов: Предпочтение следует отдавать сложным углеводам, таким как цельнозерновые продукты, которые медленно усваиваются и не вызывают резких скачков уровня сахара в крови.
- Контроль порций: Избыточное потребление калорий может привести к увеличению массы тела, что является одним из факторов риска метаболического синдрома.
2. Физическая активность
Регулярные физические нагрузки играют важную роль в метаболического синдрома. Рекомендуется:
- Аэробные упражнения: Минимум 150 минут умеренной физической активности в неделю, такой как быстрая ходьба, плавание или велоспорт, помогает поддерживать нормальный вес и улучшает чувствительность к инсулину.
- Силовые тренировки: Упражнения с отягощениями дважды в неделю способствуют увеличению мышечной массы и метаболической активности.
- Активный образ жизни: Включение физической активности в повседневную жизнь, например, прогулки пешком или использование лестницы вместо лифта, также способствует профилактике.
3. Контроль веса
Поддержание здорового веса является критически важным для снижения риска метаболического синдрома. Избыточная масса тела, особенно в области живота, связана с повышением инсулинорезистентности. Рекомендуется:
- Регулярно контролировать вес: Ведение дневника питания и физической активности может помочь отслеживать прогресс и выявлять проблемные области.
- Устанавливать реалистичные цели: Похудение на 5-10% от начального веса может значительно снизить риск развития метаболического синдрома.
4. Регулярные медицинские обследования
Метаболического синдрома также включает регулярные медицинские обследования для мониторинга уровня сахара в крови, холестерина и артериального давления. Рекомендуется:
- Проверять уровень глюкозы: Своевременное выявление предиабета или диабета может помочь предотвратить развитие метаболического синдрома.
- Контролировать уровень холестерина: Регулярные анализы помогут определить, нужно ли вносить изменения в диету или начинать медикаментозное лечение.
- Измерять артериальное давление: Поддержание нормального уровня давления также важно для снижения риска сердечно-сосудистых заболеваний.
5. Психологическое здоровье
Не менее важным аспектом метаболического синдрома является поддержание психологического здоровья. Стресс и депрессия могут способствовать неправильному питанию и снижению физической активности. Рекомендуется:
- Практиковать методы релаксации: Йога, медитация и дыхательные упражнения могут помочь снизить уровень стресса.
- Обращаться за помощью: Психологическая поддержка и консультации могут быть полезны для женщин, испытывающих трудности в управлении своим весом или эмоциональным состоянием.
В заключение, метаболического синдрома у женщин требует комплексного подхода, включающего здоровое питание, физическую активность, контроль веса, регулярные медицинские обследования и заботу о психологическом здоровье. Применение этих принципов может значительно снизить риск развития метаболического синдрома и улучшить общее качество жизни.
Влияние метаболического синдрома на репродуктивное здоровье
Метаболический синдром представляет собой комплекс нарушений, включающий инсулинорезистентность, ожирение, дислипидемию и артериальную гипертензию. У женщин это состояние может оказывать значительное влияние на репродуктивное здоровье, что требует особого внимания со стороны медицинских специалистов и пациенток.
Одним из основных аспектов влияния метаболического синдрома на репродуктивное здоровье является его связь с нарушениями менструального цикла. У женщин с метаболическим синдромом часто наблюдаются аменорея или олигоменорея, что может быть связано с инсулинорезистентностью и гиперандрогенией. Эти гормональные изменения могут привести к нарушению овуляции и, как следствие, к проблемам с фертильностью.
Кроме того, метаболический синдром ассоциирован с повышенным риском развития поликистозных яичников (ПКЯ), что также негативно сказывается на репродуктивной функции. ПКЯ характеризуется нарушением гормонального баланса, что может приводить к увеличению уровня андрогенов, нарушению овуляции и увеличению риска бесплодия.
Метаболический синдром также может влиять на беременность. Женщины с данным синдромом имеют более высокий риск развития гестационного диабета, преэклампсии и других осложнений во время беременности. Эти состояния могут негативно сказаться как на здоровье матери, так и на здоровье плода, увеличивая вероятность преждевременных родов и низкой массы тела новорожденного.
После родов женщины с метаболическим синдромом могут столкнуться с повышенным риском развития хронических заболеваний, таких как сахарный диабет 2 типа и сердечно-сосудистые заболевания. Это подчеркивает важность мониторинга и управления метаболическим синдромом не только в репродуктивном возрасте, но и в послеродовом периоде.
Важным аспектом является и психологическое состояние женщин с метаболическим синдромом. Избыточный вес и сопутствующие ему метаболические нарушения могут приводить к снижению самооценки, депрессии и тревожности, что также может негативно сказываться на репродуктивном здоровье и желании завести детей.
Таким образом, метаболический синдром оказывает многогранное влияние на репродуктивное здоровье женщин, начиная от нарушений менструального цикла и заканчивая осложнениями во время беременности и послеродовом периоде. Это подчеркивает необходимость комплексного подхода к диагностике и лечению данного состояния, включая изменения в образе жизни, диетотерапию и, при необходимости, медикаментозное лечение.