Пароксизмальная тахикардия — это состояние с внезапным и ускоренным сердечным ритмом, вызванное аномальной активностью в проводящей системе сердца, отличной от синусового узла. Эпизоды могут длиться от нескольких секунд до нескольких часов и часто сопровождаются сердцебиением, головокружением и одышкой. Понимание механизмов, причин и методов лечения пароксизмальной тахикардии важно для своевременной диагностики и эффективного управления заболеванием, что может улучшить качество жизни пациентов и снизить риск осложнений.
Как проявляется пароксизмальная тахикардия
Приступ пароксизмальной тахикардии (ПТ) обычно начинается неожиданно и так же быстро заканчивается. Частота сердечных сокращений в этот момент колеблется от 140 до 220-250 ударов в минуту. Длительность приступа может варьироваться от нескольких секунд до нескольких часов, а в редких случаях он может продолжаться несколько дней и более. Приступы ПТ имеют тенденцию к повторению.
Ритм сердца при ПТ остается правильным. Пациенты, как правило, ощущают начало и завершение пароксизма, особенно если он длительный. Пароксизм ПТ представляет собой последовательность экстрасистол, возникающих с высокой частотой (пять и более подряд).
Увеличенная частота сердечных сокращений приводит к гемодинамическим нарушениям:
- снижению наполнения желудочков кровью,
- уменьшению ударного и минутного объема сердца.
Это может вызвать кислородное голодание мозга и других органов. При длительном пароксизме наблюдается спазм периферических сосудов и повышение артериального давления. В некоторых случаях может развиться аритмическая форма кардиогенного шока. Ухудшается коронарный кровоток, что может привести к приступу стенокардии или даже инфаркту миокарда. Снижение кровотока в почках может вызвать уменьшение образования мочи, а кислородное голодание кишечника может проявляться болями в животе и метеоризмом.
Если ПТ продолжается длительное время, это может привести к недостаточности кровообращения, что особенно характерно для узловых и желудочковых форм ПТ.
Начало пароксизма пациенты ощущают как толчок за грудиной. Во время приступа они жалуются на учащенное сердцебиение, одышку, слабость, головокружение и потемнение в глазах. Часто наблюдается страх и двигательное беспокойство. Желудочковая ПТ может сопровождаться потерей сознания (приступы Морганьи-Адамса-Стокса) и может трансформироваться в фибрилляцию или трепетание желудочков, что без своевременной помощи может привести к летальному исходу.
Существует два основных механизма развития ПТ. Согласно одной теории, приступ возникает из-за усиления автоматизма клеток эктопического очага, которые начинают генерировать электрические импульсы с высокой частотой, подавляя активность синусового узла.
Второй механизм – это так называемый re-entry, или повторный вход волны возбуждения. В этом случае в проводящей системе сердца образуется замкнутый круг, по которому циркулирует импульс, вызывая быстрые ритмичные сокращения миокарда.
Врачи отмечают, что пароксизмальная тахикардия представляет собой серьезное состояние, требующее внимательного подхода к диагностике и лечению. Специалисты подчеркивают, что данное заболевание может проявляться внезапными эпизодами учащенного сердцебиения, что вызывает у пациентов чувство тревоги и дискомфорта. Врачи рекомендуют проводить тщательное обследование, включая ЭКГ и холтеровское мониторирование, чтобы определить причину приступов.
Кроме того, они акцентируют внимание на важности индивидуального подхода к каждому пациенту, так как факторы, способствующие развитию тахикардии, могут варьироваться. Лечение может включать как медикаментозную терапию, так и инвазивные методы, такие как абляция. Врачи также советуют пациентам вести здоровый образ жизни, избегать стрессов и контролировать уровень физической активности, что может существенно снизить риск повторных эпизодов.
https://youtube.com/watch?v=GJh4oKVljHc
Пароксизмальная наджелудочковая тахикардия
Эта аритмия может возникнуть в любом возрасте, однако чаще всего она наблюдается у людей в возрасте от 20 до 40 лет. Примерно у 50% таких пациентов не выявляется органических заболеваний сердца. Причинами заболевания могут быть повышенный тонус симпатической нервной системы, который возникает в результате стресса, а также чрезмерное употребление кофеина и других стимуляторов, таких как никотин и алкоголь. Идиопатическая предсердная пароксизмальная тахикардия может быть спровоцирована заболеваниями органов пищеварения (например, язвенной болезнью желудка, желчнокаменной болезнью и другими), а также черепно-мозговыми травмами.
У другой группы пациентов пароксизмальная тахикардия может быть вызвана миокардитом, пороками сердца и ишемической болезнью сердца. Она также может сопровождать такие состояния, как феохромоцитома (гормонально активная опухоль надпочечников), гипертоническая болезнь, инфаркт миокарда и заболевания легких. Синдром Вольфа-Паркинсона-Уайта приводит к развитию наджелудочковой пароксизмальной тахикардии примерно у двух третей пациентов.
| Тип пароксизмальной тахикардии | Характерные ЭКГ-признаки | Основные методы лечения |
|---|---|---|
| Суправентрикулярная тахикардия (СВТ) | Узкие комплексы QRS, частота сердечных сокращений 150-250 уд/мин, часто невидимый зубец P или ретроградный P | Вагусные пробы, аденозин, бета-блокаторы, блокаторы кальциевых каналов, радиочастотная аблация |
| Желудочковая тахикардия (ЖТ) | Широкие комплексы QRS, частота сердечных сокращений 100-250 уд/мин, АВ-диссоциация | Антиаритмические препараты (лидокаин, амиодарон), кардиоверсия, имплантация кардиовертера-дефибриллятора (ИКД) |
| Фибрилляция предсердий (ФП) с быстрым желудочковым ответом | Отсутствие зубцов P, нерегулярные RR-интервалы, узкие комплексы QRS, частота желудочковых сокращений >100 уд/мин | Бета-блокаторы, блокаторы кальциевых каналов, дигоксин, антикоагулянты, кардиоверсия |
| Трепетание предсердий (ТП) с быстрым желудочковым ответом | Зубцы F (пилообразные) в отведениях II, III, aVF, регулярные или нерегулярные RR-интервалы, узкие комплексы QRS | Бета-блокаторы, блокаторы кальциевых каналов, кардиоверсия, радиочастотная аблация |
Предсердная тахикардия
Импульсы, вызывающие данный тип пароксизмальной тахикардии, возникают в предсердиях. Частота сердечных сокращений варьируется от 140 до 240 ударов в минуту, при этом наиболее распространенными значениями являются 160-190 ударов в минуту.
Для диагностики предсердной пароксизмальной тахикардии применяются характерные электрокардиографические признаки. Приступы начинаются и заканчиваются внезапно, сопровождаясь ритмичным сердцебиением высокой частоты. Перед каждым желудочковым комплексом фиксируется измененный зубец Р, который указывает на активность эктопического очага в предсердиях. Желудочковые комплексы могут оставаться неизменными или деформироваться из-за нарушений проводимости в желудочках. В некоторых случаях предсердная тахикардия может сопровождаться функциональной атриовентрикулярной блокадой I или II степени. При наличии постоянной атриовентрикулярной блокады II степени с соотношением 2:1 ритм сокращений желудочков становится нормальным, так как только каждый второй импульс из предсердий доходит до желудочков.
Часто приступ предсердной тахикардии предшествует частая предсердная экстрасистолия. Частота сердечных сокращений во время приступа остается стабильной и не зависит от физической активности, эмоционального состояния, дыхания или применения атропина. При проведении синокаротидной пробы (нажатие на область сонной артерии) или пробы Вальсальвы (натуживание и задержка дыхания) иногда удается остановить приступ сердцебиения.
Возвратная форма пароксизмальной тахикардии характеризуется периодически повторяющимися короткими приступами, которые могут длиться долго, иногда на протяжении многих лет. Обычно они не приводят к серьезным осложнениям и могут наблюдаться у молодых людей, которые в остальном здоровы.
Для диагностики пароксизмальной тахикардии используют электрокардиограмму в состоянии покоя и суточное мониторирование по методу Холтера. Более детальную информацию можно получить во время электрофизиологического исследования сердца, которое может быть выполнено через пищевод или внутрисердечно.
https://youtube.com/watch?v=5diOE_5FkAw
Пароксизмальная тахикардия из атриовентрикулярного соединения («А-В узловая»)
Тахикардия возникает из-за очага, расположенного в атриовентрикулярном узле, который находится между предсердиями и желудочками сердца. Основной механизм, приводящий к аритмии, заключается в круговом движении волны возбуждения, возникающем из-за продольной диссоциации атриовентрикулярного узла (его «разделения» на два пути) или наличия дополнительных путей для проведения импульса, минуя этот узел.
Причины и методы диагностики А-В узловой тахикардии аналогичны тем, что применяются для предсердной тахикардии.
На электрокардиограмме данное состояние проявляется внезапно начинающимся и заканчивающимся приступом ритмичного сердцебиения с частотой от 140 до 220 ударов в минуту. Зубцы Р могут отсутствовать или фиксироваться позади желудочкового комплекса, при этом они имеют отрицательную амплитуду в отведениях II, III и aVF. Желудочковые комплексы, как правило, остаются неизменными.
Для купирования приступа сердцебиения могут быть использованы синокаротидная проба и проба Вальсальвы.
Пароксизмальная желудочковая тахикардия
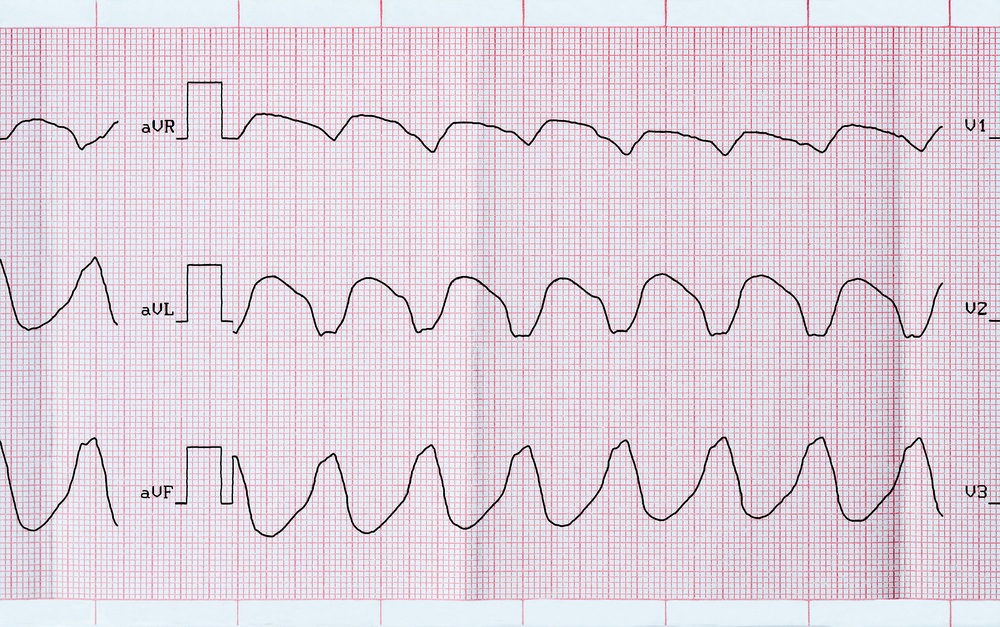
Пароксизмальная желудочковая тахикардия (ЖТ) представляет собой внезапный эпизод частых и регулярных сокращений желудочков, достигающих частоты от 140 до 220 ударов в минуту. При этом предсердия сокращаются независимо от желудочков под воздействием импульсов, исходящих из синусового узла. ЖТ существенно увеличивает вероятность возникновения серьезных аритмий и остановки сердца.
Данная форма тахикардии чаще всего наблюдается у людей старше 50 лет, преимущественно у мужчин. В большинстве случаев она развивается на фоне серьезных заболеваний сердца, таких как острый инфаркт миокарда или аневризма сердца. Разрастание соединительной ткани (кардиосклероз) после перенесенного инфаркта или в результате атеросклероза при ишемической болезни сердца также является распространенной причиной ЖТ. Эта аритмия может возникать при гипертонии, пороках сердца и тяжелых миокардитах. К ее провоцирующим факторам относятся тиреотоксикоз, нарушения уровня калия в крови и травмы грудной клетки.
Некоторые лекарственные средства могут спровоцировать приступ ЖТ. К ним относятся:
- сердечные гликозиды;
- адреналин;
- новокаинамид;
- хинидин и ряд других.
Из-за аритмогенного воздействия этих препаратов врачи стремятся постепенно отказываться от их применения, заменяя их более безопасными альтернативами.
ЖТ может привести к серьезным осложнениям, таким как:
- отек легких;
- коллапс;
- коронарная и почечная недостаточность;
- нарушения мозгового кровообращения.
Часто пациенты не ощущают этих приступов, хотя они представляют собой серьезную угрозу и могут закончиться летальным исходом.
Диагностика ЖТ основывается на специфических признаках, выявляемых при электрокардиографии. Характеризуется внезапным началом и окончанием приступа частого ритмичного сердцебиения с частотой от 140 до 220 ударов в минуту. Желудочковые комплексы при этом расширены и деформированы. На фоне этого наблюдается нормальный, значительно более редкий синусовый ритм предсердий. Иногда могут возникать «захваты», когда импульс из синусового узла все же передается на желудочки, вызывая их нормальное сокращение. Желудочковые «захваты» являются отличительным признаком ЖТ.
Для диагностики данного нарушения ритма применяются электрокардиография в покое и суточное мониторирование электрокардиограммы, что позволяет получить наиболее ценную информацию.
https://youtube.com/watch?v=U_rkLxTrKTc
Лечение пароксизмальной тахикардии
Если у пациента впервые наблюдается приступ учащенного сердцебиения, важно сохранять спокойствие и избегать паники. Рекомендуется принять 45 капель валокордина или корвалола, а также выполнить рефлекторные пробы, такие как задержка дыхания с натуживанием, надувание воздушного шара или умывание холодной водой. Если спустя 10 минут сердцебиение не нормализуется, следует обратиться за медицинской помощью.
Лечение наджелудочковой пароксизмальной тахикардии
Для остановки приступа наджелудочковой пароксизмальной тахикардии (ПТ) в первую очередь рекомендуется использовать рефлекторные методы:
- задержка дыхания на вдохе с одновременным натуживанием (проба Вальсальвы);
- погружение лица в холодную воду с задержкой дыхания на 15 секунд;
- вызов рвоты;
- надувание воздушного шара.
Эти и другие рефлекторные методы могут помочь остановить приступ у 70% пациентов. Среди медикаментов, применяемых для купирования пароксизмов, наиболее часто используются аденозинтрифосфат (АТФ) и верапамил (изоптин, финоптин).
Если эти препараты не дают результата, можно рассмотреть использование новокаинамида, дизопирамида, гилуритмала (особенно при ПТ, связанной с синдромом Вольфа-Паркинсона-Уайта) и других антиаритмиков класса IА или IС.
Часто для прекращения пароксизмов суправентрикулярной ПТ применяются амиодарон, анаприлин и сердечные гликозиды.
Рекомендуется сочетать введение любых из этих медикаментов с препаратами калия.
Если медикаментозное лечение не приносит результата, проводится электрическая дефибрилляция. Эта процедура необходима при остром левожелудочковом недостатке, коллапсе или остром коронарном недостатке и включает в себя применение электрических разрядов для восстановления функции синусового узла. Важно обеспечить адекватное обезболивание и медикаментозный сон во время процедуры.
Также для купирования пароксизма может быть использована чреспищеводная электрокардиостимуляция. В ходе этой процедуры импульсы подаются через электрод, введенный в пищевод, максимально близко к сердцу. Это безопасный и эффективный способ лечения наджелудочковых аритмий.
При частых повторениях приступов и неэффективности консервативного лечения может потребоваться хирургическое вмешательство – радиочастотная аблация. Эта процедура включает разрушение очага, генерирующего патологические импульсы. В некоторых случаях также частично удаляются проводящие пути сердца или устанавливается электрокардиостимулятор.
Для профилактики пароксизмов наджелудочковой ПТ назначаются верапамил, бета-адреноблокаторы, хинидин или амиодарон.
Лечение желудочковой пароксизмальной тахикардии
Рефлекторные подходы к лечению пароксизмальной желудочковой тахикардии (ЖТ) не дают ожидаемого результата. Для купирования такого приступа необходимо применять медикаменты. К препаратам, которые используются для остановки приступа желудочковой тахикардии, относятся лидокаин, новокаинамид, кордарон, мексилетин и ряд других средств.
Если медикаментозные методы оказываются неэффективными, прибегают к электрической дефибрилляции. Этот способ можно использовать сразу после начала приступа, не дожидаясь действия лекарств, особенно если пароксизм сопровождается острой левожелудочковой недостаточностью, коллапсом или острой коронарной недостаточностью. В этом случае применяются электрические разряды, которые подавляют активность очага тахикардии и восстанавливают нормальный сердечный ритм.
Если электрическая дефибрилляция также не дает результата, проводится электрокардиостимуляция, которая предполагает установление более редкого ритма сердца.
При частых приступах желудочковой тахикардии рекомендуется установка кардиовертера-дефибриллятора. Это компактное устройство, которое имплантируется в грудную клетку пациента. В случае возникновения тахикардии оно осуществляет электрическую дефибрилляцию и восстанавливает синусовый ритм.
Для предотвращения повторных пароксизмов ЖТ назначаются антиаритмические препараты, такие как новокаинамид, кордарон, ритмилен и другие.
Если медикаментозное лечение не приносит результата, может быть проведена хирургическая операция, направленная на механическое удаление области с повышенной электрической активностью.
Пароксизмальная тахикардия у детей
Наджелудочковая пароксизмальная тахикардия (ПТ) чаще наблюдается у мальчиков, при этом у них отсутствуют врожденные пороки сердца и органические поражения. Основной причиной этой аритмии у детей является наличие дополнительных путей проведения, что характерно для синдрома Вольфа-Паркинсона-Уайта. Частота возникновения данной аритмии составляет от 1 до 4 случаев на 1000 детей.
У детей младшего возраста наджелудочковая ПТ может проявляться внезапной слабостью, беспокойством и отказом от кормления. Со временем могут добавляться симптомы сердечной недостаточности, такие как одышка и посинение носогубного треугольника. У детей постарше возникают жалобы на приступы сердцебиения, которые часто сопровождаются головокружением и даже обмороками. При хронической форме наджелудочковой ПТ внешние проявления могут отсутствовать длительное время, пока не начнется аритмогенная дисфункция миокарда, что приводит к сердечной недостаточности.
Диагностика включает в себя электрокардиограмму в 12 отведениях, суточное мониторирование ЭКГ и чреспищеводное электрофизиологическое исследование. Также могут быть назначены ультразвуковое исследование сердца, клинические анализы крови и мочи, а также исследование электролитов и щитовидной железы при необходимости.
Лечение основывается на тех же принципах, что и у взрослых. Для купирования приступа применяются простые рефлекторные методы, в первую очередь холодовая проба (погружение лица в холодную воду). Следует отметить, что проба Ашнера (нажатие на глазные яблоки) у детей не используется. При необходимости вводятся натрия аденозинтрифосфат (АТФ), верапамил, новокаинамид и кордарон. Для профилактики повторных пароксизмов назначают пропафенон, верапамил, амиодарон и соталол.
При выраженных симптомах, снижении фракции выброса и неэффективности медикаментов у детей до 10 лет может быть проведена радиочастотная аблация по жизненным показаниям. Если аритмия контролируется с помощью лекарств, вопрос о проведении операции рассматривается после достижения ребенком 10-летнего возраста. Эффективность хирургического лечения составляет от 85 до 98%.
Желудочковая пароксизмальная тахикардия (ЖТ) у детей встречается в 70 раз реже, чем наджелудочковая. В 70% случаев установить причину не удается. В 30% случаев ЖТ связана с серьезными заболеваниями сердца, такими как пороки, миокардиты и кардиомиопатии.
У младенцев пароксизмы ЖТ могут проявляться внезапной одышкой, учащенным сердцебиением, вялостью, отеками и увеличением печени. У детей постарше наблюдаются жалобы на частое сердцебиение, сопровождающееся головокружением и обмороками. Во многих случаях при желудочковой ПТ жалобы могут отсутствовать.
Купирование приступа ЖТ у детей осуществляется с помощью лидокаина или амиодарона. Если эти препараты неэффективны, показана электрическая дефибрилляция (кардиоверсия). В дальнейшем может рассматриваться вопрос о хирургическом лечении, включая возможность имплантации кардиовертера-дефибриллятора. Если пароксизмальная ЖТ развивается без органического поражения сердца, прогноз в целом благоприятный. Прогноз при заболеваниях сердца зависит от лечения основного заболевания. С внедрением хирургических методов лечения выживаемость таких пациентов значительно возросла.
Причины пароксизмальной тахикардии
Пароксизмальная тахикардия (ПТ) представляет собой состояние, характеризующееся внезапными эпизодами учащенного сердечного ритма, которые могут длиться от нескольких секунд до нескольких часов. Причины возникновения пароксизмальной тахикардии разнообразны и могут быть связаны как с органическими, так и с функциональными нарушениями в организме.
Одной из основных причин ПТ является наличие структурных изменений в сердце, таких как ишемическая болезнь сердца, кардиомиопатии или пороки сердца. Эти изменения могут приводить к образованию аномальных электрических путей, которые вызывают повторяющиеся эпизоды тахикардии.
Кроме того, пароксизмальная тахикардия может быть вызвана нарушениями в электролитном балансе, такими как гипокалиемия (низкий уровень калия в крови) или гипомагниемия (низкий уровень магния). Эти электролитные нарушения могут влиять на проводимость электрических импульсов в сердце, что, в свою очередь, может приводить к возникновению тахикардии.
Функциональные причины ПТ часто связаны с воздействием стрессов, физической нагрузки или эмоциональных переживаний. В таких случаях тахикардия может быть реакцией организма на внешние факторы, и, как правило, проходит самостоятельно после устранения провоцирующего фактора.
Некоторые медикаменты и наркотические вещества также могут вызывать пароксизмальную тахикардию. К ним относятся стимуляторы, такие как кофеин, амфетамины, а также некоторые препараты, используемые для лечения астмы и депрессии. Алкоголь и никотин также могут способствовать развитию эпизодов тахикардии.
Наконец, у некоторых пациентов пароксизмальная тахикардия может быть связана с наследственными факторами. Генетические предрасположенности могут влиять на структуру и функцию сердечной мышцы, что делает некоторых людей более уязвимыми к развитию этого состояния.
Таким образом, пароксизмальная тахикардия может возникать по множеству причин, и для эффективного лечения необходимо выявить и устранить основное заболевание или провоцирующий фактор. Правильная диагностика и понимание причин возникновения ПТ являются ключевыми для выбора адекватной терапии и предотвращения рецидивов.
Диагностика пароксизмальной тахикардии
Диагностика пароксизмальной тахикардии (ПТ) представляет собой сложный и многоступенчатый процесс, который включает в себя сбор анамнеза, физикальное обследование и использование различных инструментальных методов исследования. Основной целью диагностики является определение типа тахикардии, ее причины и возможных триггеров, а также оценка состояния пациента.
Сбор анамнеза является первым и важным этапом диагностики. Врач должен выяснить, когда и как часто возникают эпизоды тахикардии, какие симптомы сопровождают приступы (например, головокружение, одышка, боли в груди), а также наличие факторов риска, таких как сердечно-сосудистые заболевания, гипертония, злоупотребление кофеином или алкоголем, стресс и физическая нагрузка. Важно также узнать о наличии в семье случаев сердечно-сосудистых заболеваний.
Физикальное обследование включает в себя измерение пульса и артериального давления, а также аускультацию сердца. Врач может обнаружить учащенный пульс, нерегулярный ритм или другие аномалии, которые могут указывать на наличие тахикардии. Также важно оценить общее состояние пациента, наличие признаков сердечной недостаточности или других заболеваний.
Электрокардиография (ЭКГ) является ключевым методом диагностики пароксизмальной тахикардии. ЭКГ позволяет зарегистрировать электрическую активность сердца и выявить тип тахикардии. Важно проводить ЭКГ во время эпизода тахикардии, так как это поможет установить точный диагноз. В некоторых случаях может потребоваться проведение холтеровского мониторирования — суточного ЭКГ-мониторинга, который позволяет зарегистрировать эпизоды тахикардии, которые могут не проявляться во время обычного обследования.
Эхокардиография может быть назначена для оценки структуры и функции сердца, выявления возможных аномалий, таких как пороки сердца или дилатация камер. Этот метод помогает исключить органические причины тахикардии.
Лабораторные исследования также могут быть полезны в диагностике. Анализы крови могут помочь выявить электролитные нарушения, такие как гипокалиемия или гипомагниемия, которые могут способствовать развитию тахикардии. Кроме того, анализы на уровень гормонов щитовидной железы могут помочь исключить тиреотоксикоз как причину тахикардии.
Дополнительные методы исследования, такие как стресс-тесты или электрофизиологическое исследование, могут быть назначены в сложных случаях, когда необходимо более детальное изучение электрической активности сердца и его проводящей системы.
В заключение, диагностика пароксизмальной тахикардии требует комплексного подхода и использования различных методов исследования. Правильная диагностика является основой для выбора адекватной терапии и предотвращения возможных осложнений.
Профилактика пароксизмальной тахикардии
Профилактика пароксизмальной тахикардии включает в себя комплекс мероприятий, направленных на снижение частоты и тяжести приступов, а также на улучшение общего состояния пациента. Основные аспекты профилактики можно разделить на немедикаментозные и медикаментозные методы.
Немедикаментозные методы
К немедикаментозным методам профилактики относятся изменения в образе жизни и диетические рекомендации. Важно следить за режимом сна и отдыха, избегать переутомления и стрессов, которые могут спровоцировать приступы тахикардии. Регулярные физические нагрузки, такие как прогулки на свежем воздухе, занятия йогой или плаванием, способствуют улучшению сердечно-сосудистой системы и могут снизить риск возникновения пароксизмальной тахикардии.
Также рекомендуется избегать употребления кофеина, алкоголя и никотина, так как эти вещества могут вызывать учащение сердечных сокращений. Правильное питание, богатое витаминами и минералами, а также достаточное потребление жидкости играют важную роль в поддержании нормальной работы сердца. Следует ограничить потребление соли и насыщенных жиров, что поможет предотвратить развитие гипертонии и других сердечно-сосудистых заболеваний.
Медикаментозные методы
Медикаментозная профилактика пароксизмальной тахикардии может включать в себя назначение антиаритмических препаратов, которые помогают контролировать сердечный ритм и предотвращать приступы. Врач может рекомендовать бета-блокаторы, блокаторы кальциевых каналов или другие препараты в зависимости от индивидуальных особенностей пациента и характера тахикардии.
Важно, чтобы лечение и профилактика проводились под контролем врача, так как неправильное применение медикаментов может привести к ухудшению состояния. Регулярные медицинские осмотры и мониторинг сердечного ритма помогут своевременно выявить изменения и скорректировать терапию.
Образование и осведомленность
Образование пациентов о пароксизмальной тахикардии и ее триггерах также является важной частью профилактики. Пациенты должны быть осведомлены о том, какие факторы могут спровоцировать приступы, и как правильно реагировать на них. Ведение дневника симптомов может помочь в выявлении паттернов и триггеров, что позволит лучше контролировать состояние.
В заключение, профилактика пароксизмальной тахикардии требует комплексного подхода, включающего изменения в образе жизни, медикаментозную терапию и образование пациентов. Своевременные меры могут значительно улучшить качество жизни и снизить риск серьезных осложнений.