Посттромбофлебитический синдром (ПТФС) — серьезное осложнение после тромбоза вен, проявляющееся отеками, трофическими нарушениями и варикозом. Понимание причин, симптомов и методов лечения ПТФС важно для пациентов с хронической венозной недостаточностью и врачей, которые их лечат. Эта статья поможет читателям разобраться в особенностях ПТФС, что позволит своевременно обратиться за медицинской помощью и выбрать оптимальные методы терапии.
Причины
Основной фактор, способствующий развитию посттромбофлебитического синдрома (ПТФС), заключается в образовании тромба в глубоких венах. Обычно тромбоз вен заканчивается частичным или полным растворением тромба, однако в тяжелых случаях может произойти полная обструкция сосуда, что ведет к полной венозной непроходимости.
С 2-3 недели после формирования тромба начинается процесс его рассасывания. В результате лизиса тромба и воспалительных изменений в сосуде на стенках вен образуется соединительная ткань. Это приводит к утрате веной клапанного аппарата, и она начинает напоминать склерозированную трубку. Вокруг деформированного сосуда развивается паравазальный фиброз, который сжимает вену, что вызывает повышение внутривенного давления, обратный ток крови из глубоких вен в поверхностные и серьезные нарушения венозного кровообращения в нижних конечностях.
Эти необратимые изменения в 90% случаев негативно сказываются на лимфатической системе и через 3-6 лет могут привести к посттромбофлебитическому синдрому. У пациента наблюдаются выраженные отеки, венозная экзема, склерозирование кожи и подкожно-жировой клетчатки. В случае осложнений на пораженных участках могут возникать трофические язвы.
Врачи отмечают, что посттромбофлебитический синдром (ПТФС) является распространенным осложнением после тромбозов глубоких вен. Основными причинами его развития являются повреждение венозной стенки и нарушение венозного оттока, что приводит к хронической венозной недостаточности. Симптомы ПТФС включают отеки, боль, тяжесть в ногах и изменения кожи, такие как пигментация и трофические язвы.
Лечение синдрома требует комплексного подхода. Врачи рекомендуют использование компрессионной терапии, которая помогает улучшить венозный отток и уменьшить отеки. Фармакотерапия, включая антикоагулянты и венотоники, также может быть назначена для снижения симптомов. В некоторых случаях может потребоваться хирургическое вмешательство для коррекции венозного кровообращения. Важно, чтобы пациенты соблюдали рекомендации специалистов и проходили регулярные обследования для контроля состояния.
https://youtube.com/watch?v=-yLgDW4AqCU
Клинические формы посттромбофлебитического синдрома
В зависимости от проявления и выраженности различных симптомов, посттромбофлебитический синдром может иметь несколько форм:
- варикозная;
- отечно-болевая;
- язвенная;
- смешанная.
Существует две стадии течения посттромбофлебитического синдрома:
- I – окклюзия глубоких вен;
- II – реканализация и восстановление кровотока в глубоких венах.
По уровню нарушений гемодинамики выделяют следующие стадии:
- субкомпенсация;
- декомпенсация.
| Аспект | Описание | Лечение/Профилактика |
|---|---|---|
| Причины | Повреждение венозных клапанов после тромбоза глубоких вен (ТГВ). | Адекватное лечение ТГВ, ранняя мобилизация. |
| Повышенное венозное давление в пораженной конечности. | Компрессионная терапия, возвышенное положение конечности. | |
| Хроническое воспаление венозной стенки. | Противовоспалительные препараты (по назначению врача). | |
| Реканализация тромба с повреждением клапанов. | Антикоагулянтная терапия после ТГВ. | |
| Симптомы | Боль: Тупая, ноющая, усиливающаяся при длительном стоянии или ходьбе. | Компрессионная терапия, анальгетики. |
| Отек: Постоянный или усиливающийся к вечеру, особенно в области лодыжки. | Компрессионная терапия, диуретики (по показаниям). | |
| Изменение цвета кожи: Гиперпигментация (потемнение), цианоз (синюшность). | Увлажняющие кремы, защита от солнца. | |
| Трофические нарушения: Экзема, дерматит, липодерматосклероз, трофические язвы. | Местное лечение язв, антибиотики при инфицировании. | |
| Чувство тяжести, распирания в ноге. | Компрессионная терапия, регулярные упражнения. | |
| Варикозное расширение вен (вторичное). | Склеротерапия, флебэктомия (при выраженном расширении). | |
| Лечение | Компрессионная терапия: Эластичные бинты, компрессионный трикотаж (пожизненно). | Правильный подбор класса компрессии, регулярное ношение. |
| Медикаментозная терапия: Венотоники (диосмин, гесперидин), антикоагулянты (при рецидивах ТГВ). | Строго по назначению врача, контроль показателей крови. | |
| Физиотерапия: ЛФК, массаж, магнитотерапия (для улучшения кровообращения). | Регулярные занятия, под контролем специалиста. | |
| Хирургическое лечение: Реконструктивные операции на венах, шунтирование (редко). | Индивидуальный подход, при неэффективности консервативного лечения. | |
| Лечение трофических язв: Местные повязки, антисептики, антибиотики. | Регулярная смена повязок, соблюдение гигиены. | |
| Изменение образа жизни: Избегание длительного стояния/сидения, регулярные перерывы, возвышенное положение ног. | Постоянное соблюдение рекомендаций. |
Основные симптомы
Если у вас появились какие-либо из следующих симптомов, настоятельно рекомендуется обратиться к врачу для проведения полного обследования, уточнения диагноза и назначения соответствующего лечения:
- Появление на коже ног бугорков в определенных участках вен, а также сосудистых сеточек и звездочек.
- Длительные и заметные отеки.
- Быстрая утомляемость и ощущение тяжести в ногах.
- Периодические судороги.
- Снижение чувствительности в нижних конечностях.
- Ощущение онемения и «ватности» ног, усиливающееся при ходьбе или длительном стоянии.
https://youtube.com/watch?v=r_fuTFxg26Y
Клиническая картина
В большинстве случаев отечный синдром, связанный с посттромбофлебитическим синдромом (ПТФС), проявляется аналогично отекам, наблюдаемым при варикозном расширении вен. Он может возникать из-за нарушений в оттоке жидкости из мягких тканей, проблем с лимфатической циркуляцией или вследствие напряжения и увеличения мышц. Примерно 12% пациентов с тромбозом глубоких вен начинают замечать этот симптом уже через год после начала заболевания, а спустя шесть лет этот показатель возрастает до 40-50%.
Пациенты часто отмечают, что к концу дня кожа на голени становится отечной, причем более выраженный отек наблюдается на левой ноге. Со временем отек может распространиться на лодыжку или бедро. Многие жалуются на то, что не могут застегнуть молнию на сапоге, а обувь начинает сжимать ногу, особенно к вечеру. При нажатии пальцем на область отека на коже остается ямка, которая долго не исчезает. Также после ношения носок или гольфов с плотной резинкой на ноге остаются следы.
Утром отечность, как правило, уменьшается, но полностью не исчезает. Больной постоянно ощущает тяжесть, скованность и усталость в ногах, а при попытке «потянуть» ногу возникает ноющая и тупая боль, усиливающаяся при длительном нахождении в одной позе. При поднятии ноги выше уровень боли снижается.
Иногда боль сопровождается судорогами, особенно это происходит при длительной ходьбе, ночью или при нахождении в неудобной позе. В некоторых случаях пациент не ощущает боли, но чувствует дискомфорт при прощупывании ноги.
У 60-70% пациентов с прогрессирующим посттромбофлебитическим синдромом наблюдается повторное развитие варикозного расширения вен. Чаще всего расширяются боковые глубокие вены главных венозных стволов голени и стопы, в то время как расширение стволов большой и малой подкожной вен менее распространено. Согласно статистике, у 10% пациентов с посттромбофлебитическим синдромом развиваются трофические язвы, которые чаще всего локализуются на внутренней стороне лодыжек или на голени. Появлению язв предшествуют заметные трофические изменения кожи:
- кожа темнеет и гиперпигментируется;
- возникают уплотнения;
- в глубоких слоях подкожно-жировой клетчатки и на поверхности кожи наблюдаются признаки воспаления;
- перед образованием язвы появляются белесые участки атрофированных тканей;
- трофические язвы часто подвергаются вторичной инфекции и имеют длительное течение.
Диагностика
Для диагностики посттромбофлебитического синдрома, помимо осмотра пациента и выполнения ряда функциональных тестов (таких как тесты Дельбе-Пертеса, Пратта и другие), используется метод ультразвукового ангиосканирования с цветным картированием кровотока. Этот метод позволяет врачу с высокой степенью точности выявлять пораженные вены, обнаруживать тромбы и определять непроходимость сосудов. Кроме того, специалист может оценить работоспособность венозных клапанов, скорость кровотока, наличие аномального кровотока и общее состояние сосудов.
Если обнаруживаются поражения подвздошных или бедренных вен, пациенту может быть рекомендовано проведение тазовой флебографии или флебосцинтиграфии. Также для оценки характера нарушений гемодинамики у пациентов с посттромбофлебитическим синдромом может быть показана окклюзионная плетизмография и ультразвуковая флюометрия.
https://youtube.com/watch?v=Z7e54I4Ldcg
Лечение
Посттромбофлебический синдром и связанная с ним хроническая венозная недостаточность не поддаются полному излечению. Основные задачи лечения сосредоточены на замедлении прогрессирования заболевания. Для достижения этой цели могут использоваться следующие методы:
- компрессионная терапия: использование компрессионного белья и эластичных бинтов для бинтования конечностей, что помогает снизить венозное давление;
- изменение образа жизни: увеличение физической активности, отказ от вредных привычек и корректировка питания;
- медикаментозное лечение: прием препаратов, способствующих улучшению состояния венозных стенок, уменьшению воспаления и предотвращению образования тромбов;
- местные препараты: использование мазей, кремов и гелей, которые помогают заживлению трофических язв и нормализации кровообращения;
- физиотерапия: улучшает кровообращение в конечностях и активизирует обменные процессы в коже;
- хирургическое вмешательство: направлено на предотвращение эмболии тромбов и распространения патологического процесса на другие венозные сосуды, чаще всего при ПТФС применяются радикальные хирургические методы.
Консервативное лечение рекомендуется при положительной динамике заболевания и наличии противопоказаний для хирургического вмешательства.
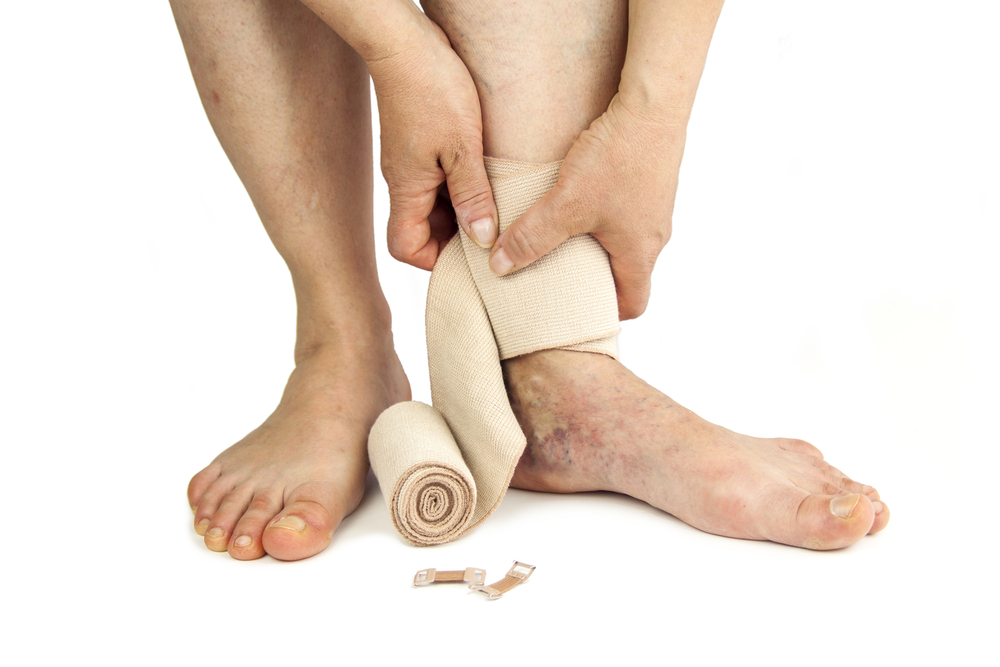
Компрессионная терапия
Пациентам, страдающим от хронической венозной недостаточности и трофических язв, настоятельно рекомендуется на протяжении всего курса лечения использовать эластичные бинты для бинтования конечностей или носить компрессионные гольфы, трико или колготы. Эффективность компрессионной терапии подтверждается многолетними клиническими исследованиями: у 90% пациентов длительное применение этой методики способствует улучшению состояния вен, а у 90-93% больных с трофическими язвами наблюдается более быстрое заживление поврежденных участков кожи.
На начальных стадиях заболевания обычно рекомендуется использовать эластичные бинты для бинтования, которые помогают поддерживать необходимый уровень компрессии в каждом конкретном случае. По мере улучшения состояния пациента врач может порекомендовать переход на компрессионный трикотаж, чаще всего в виде гольфов.
Если показано использование компрессионного трикотажа III класса, пациенту может быть предложен специальный комплект Saphenmed ucv., состоящий из двух гольфов, которые создают суммарное давление на уровне лодыжки в 40 мм рт. ст. В состав материала внутреннего чулка входят растительные компоненты, способствующие ускорению регенеративных процессов и оказывающие тонизирующее воздействие на вены. Эти изделия удобны в использовании, так как их легко надевать, и один из гольфов можно снимать на ночь, чтобы снизить дискомфорт.
В некоторых случаях ношение эластичных бинтов или компрессионного трикотажа может вызывать значительный дискомфорт. В таких ситуациях врач может рекомендовать применение бандажа из специальных нерастяжимых бинтов с содержанием цинка от немецкого производителя Varolast. Эти бинты обеспечивают низкую компрессию в состоянии покоя и высокую при физической активности, что устраняет дискомфорт, который может возникать при использовании обычных компрессионных средств, и помогает избавиться от стойких венозных отеков. Бинты Varolast также эффективно применяются для лечения открытых и долго незаживающих трофических язв благодаря содержанию цинковой пасты, которая стимулирует ткани и ускоряет их регенерацию.
При тяжелом течении посттромбофлебитического синдрома, прогрессирующей венозной лимфедеме и долго заживающих трофических язвах может быть использована методика пневматической интермиттирующей компрессии. Этот метод осуществляется с помощью специального аппарата, который включает ртутные и воздушные камеры, создавая интенсивную последовательную компрессию на различных участках нижних конечностей.
Коррекция образа жизни
Пациентам с посттромбофлебитическим синдромом настоятельно рекомендуется придерживаться следующих рекомендаций:
- Регулярное наблюдение у флеболога или сосудистого хирурга в рамках диспансерного контроля.
- Ограничение физической активности и разумное трудоустройство (не стоит заниматься работой, требующей длительного стояния, тяжелыми физическими нагрузками или трудом в условиях экстремальных температур).
- Избегание вредных привычек.
- Участие в лечебной физкультуре с учетом дозировки нагрузки, основанной на рекомендациях врача.
- Соблюдение диеты, исключающей продукты и блюда, способствующие сгущению крови и повреждению сосудов.
Медикаментозная терапия
Для терапии хронической венозной недостаточности, которая часто сопровождает посттромбофлебитический синдром, используются медикаменты, способствующие улучшению реологических характеристик и микроциркуляции крови, защите стенок сосудов от негативных воздействий, стабилизации лимфодренажной функции и предотвращению выхода активированных лейкоцитов в окружающие мягкие ткани. Лечение должно проводиться курсами, продолжительность которых составляет примерно 2-2,5 месяца.
Флебологи в России рекомендуют трехступенчатую схему терапии. На первом этапе, который длится около 7-10 дней, применяются препараты для инъекционного введения:
- дезагреганты: Реополиглюкин, Трентал, Пентоксифиллин;
- антиоксиданты: витамин В6, Эмоксипин, Токоферол, Милдронат;
- нестероидные противовоспалительные средства: Кетопрофен, Реопирин, Диклоберл.
Если у пациента образуются трофические гнойные язвы, после проведения посевов на флору назначаются антибиотики.
На втором этапе лечения, помимо антиоксидантов и дезагрегантов, пациенту назначаются:
- репаранты: Солкосерил, Актовегин;
- поливалентные флеботоники: Детралекс, Вазокет, Флебодиа, Гинкор-форт, Антистакс.
Продолжительность этого этапа определяется индивидуально и составляет от 2 до 4 недель в зависимости от клинических проявлений.
На третьем этапе медикаментозной терапии рекомендуется продолжать прием поливалентных флеботоников и использовать различные местные препараты. Длительность их применения должна составлять не менее 1,5 месяцев.
В схему лечения также могут быть включены легкие фибринолитики (такие как никотиновая кислота и ее производные), диуретики и средства, снижающие агрегацию тромбоцитов (например, Аспирин, Дипиридамол). При наличии трофических нарушений могут быть рекомендованы антигистаминные препараты, АЕвит и Пиридоксин, а в случае проявлений дерматита и аллергических реакций следует обратиться к дерматологу для назначения дальнейшего лечения.
Препараты для местного лечения
В дополнение к лекарствам для внутреннего применения, при терапии посттромбофлебитического синдрома активно используются местные средства, такие как мази, кремы и гели, которые обладают противовоспалительными, флебопротекторными или антитромботическими свойствами:
- Гепариновая мазь;
- мазевые формы Троксерутина и Рутозида;
- Лиотон;
- Венобене;
- Индовазин;
- Венитан;
- Троксевазин;
- Венорутон;
- Цикло 3 крем и другие.
Препараты с различными эффектами следует применять с определенными интервалами в течение дня. Наносить средство необходимо на предварительно очищенную кожу легкими массажными движениями несколько раз в сутки.
Физиотерапия
На различных стадиях терапии посттромбофлебитического синдрома могут использоваться разнообразные физиотерапевтические методы:
- для укрепления вен: внутриорганный электрофорез с венотониками;
- для снижения лимфостаза: сегментарная вакуумная терапия, электрофорез с протеолитическими ферментами, лимфодренажный массаж, низкочастотная магнитотерапия;
- для уменьшения фиброза: электрофорез с препаратами, способствующими дефиброзу, йодобромные и радоновые лечебные ванны, ультразвуковая терапия, пелоидотерапия;
- для нормализации работы вегетативной нервной системы: СУФ-облучение, диадинамотерапия, высокочастотная магнитотерапия;
- для ускорения восстановления тканей: низкочастотная магнитотерапия, местная дарсонвализация;
- для достижения гипокоагулянтного эффекта: электрофорез с антикоагулянтами, лазеротерапия с инфракрасным излучением, сероводородные и хлоридно-натриевые ванны;
- для стимуляции мышечного слоя венозных стенок и улучшения кровообращения: импульсная магнитотерапия, амплипульстерапия, диадинамотерапия;
- для устранения гипоксии тканей: оксигенобаротерапия, озоновые ванны.
Хирургическое лечение
Для терапии посттромбофлебитического синдрома могут использоваться различные хирургические методы, при этом выбор конкретной техники осуществляется индивидуально, основываясь на клинических и диагностических показателях. Наиболее распространенными являются операции на коммуникантных и поверхностных венах.
Чаще всего хирургическое вмешательство назначается после восстановления кровотока в глубоких, коммуникантных и поверхностных венах, что происходит после их полной реканализации. Если реканализация глубоких вен не завершена, операция на подкожных венах может привести к значительному ухудшению состояния пациента, так как в процессе вмешательства устраняются коллатеральные пути венозного оттока.
В некоторых случаях для восстановления поврежденных венозных клапанов применяется методика Псатакиса, которая предполагает создание экстравазального клапана в подколенной вене. Суть этой процедуры заключается в имитации вентильного механизма, который во время ходьбы сжимает пораженную подколенную вену. Для этого хирург вырезает узкую полоску из сухожилия тонкой мышцы, проводит ее между подколенной веной и артерией и фиксирует к сухожилию двуглавой мышцы бедра.
При окклюзии подвздошных вен может быть выполнена операция Пальма, которая включает создание надлобкового шунта между пораженной и нормально функционирующей веной. При необходимости увеличения венозного кровотока данная методика может быть дополнена наложением артериовенозных фистул. Основным недостатком операции Пальма является высокий риск повторного тромбирования сосудов.
Если происходит окклюзия вен в бедренно-подколенном сегменте, после удаления пораженной вены может быть выполнено шунтирование с использованием аутовенозного трансплантата. При необходимости для устранения рефлюкса крови проводятся операции, направленные на резекцию реканализированных вен.
Для борьбы с венозной гипертензией, застоем крови и ретроградным кровотоком при расширении подкожных вен и завершенной реканализации глубоких вен пациентам может быть рекомендована сафенэктомия с перевязкой коммуникантных вен по методам Коккета, Фелдера или Линтона. После выписки из стационара пациент должен регулярно проходить профилактические курсы медикаментозной и физиотерапевтической терапии, носить компрессионный трикотаж или выполнять бинтование ног эластичными бинтами.
Большинство флебологов и ангиохирургов считают, что основной причиной развития посттромбофлебитического синдрома является недостаточность поврежденного клапанного аппарата вен. В связи с этим на протяжении многих лет ведутся разработки и клинические испытания новых методов хирургического лечения венозной недостаточности, направленных на создание искусственных вне- и внутрисосудистых клапанов.
В настоящее время предложено множество способов коррекции поврежденных венозных клапанов, а в случае невозможности восстановления существующего клапанного аппарата может быть выполнена трансплантация здоровой вены с клапанами. Обычно эта методика применяется для реконструкции сегментов подколенной или большой подкожной вены, при этом для пересадки используется участок подмышечной вены с клапанами. Успешность данной операции составляет примерно 50% среди пациентов с посттромбофлебитическим синдромом.
Для восстановления клапана подколенной вены также может использоваться экстравазальный корректор Веденского, который представляет собой спираль из фторопласта, меандровые спирали из нитинола, лигатурный метод и интравенозная вальвулопластика. На данный момент эти методы хирургического лечения посттромбофлебитического синдрома находятся на стадии разработки и не рекомендуются для широкого применения.
Профилактика посттромбофлебитического синдрома
Профилактика посттромбофлебитического синдрома (ПТФС) является важным аспектом в управлении состоянием пациентов, перенесших тромбоз глубоких вен (ТГВ). Эффективные меры профилактики могут значительно снизить риск развития этого осложнения и улучшить качество жизни пациентов.
Одним из ключевых направлений профилактики является ранняя активизация пациента после перенесенного тромбоза. Это включает в себя физическую активность, такую как легкие упражнения, которые способствуют улучшению венозного оттока и предотвращают застой крови. Важно, чтобы пациенты начинали двигаться как можно раньше, особенно если они находились на постельном режиме в течение длительного времени.
Использование компрессионного трикотажа также играет значительную роль в профилактике ПТФС. Компрессионные чулки или бинты помогают поддерживать нормальное венозное давление, уменьшая отеки и предотвращая развитие венозной недостаточности. Рекомендуется подбирать компрессионные изделия индивидуально, учитывая степень компрессии и особенности состояния пациента.
Фармакологическая профилактика также может быть необходима для снижения риска тромбообразования. Антикоагулянты, такие как низкомолекулярные гепарины, могут быть назначены пациентам с высоким риском рецидива тромбоза. Важно, чтобы назначение и контроль за применением антикоагулянтов проводились квалифицированным специалистом, чтобы избежать возможных осложнений.
Образ жизни пациента также имеет значение. Рекомендуется избегать длительного сидения или стояния, что может способствовать застою крови в венах. Регулярные физические нагрузки, поддержание нормального веса и отказ от курения способствуют улучшению общего состояния венозной системы.
Кроме того, важно проводить регулярные медицинские осмотры и мониторинг состояния венозной системы у пациентов, перенесших ТГВ. Это позволяет своевременно выявлять возможные осложнения и корректировать лечение, что в свою очередь снижает риск развития ПТФС.
Таким образом, профилактика посттромбофлебитического синдрома требует комплексного подхода, включающего физическую активность, использование компрессионного трикотажа, фармакологическую терапию и изменение образа жизни. Своевременные меры профилактики могут существенно улучшить качество жизни пациентов и предотвратить развитие серьезных осложнений.
Прогноз и осложнения
Прогноз при посттромбофлебитическом синдроме (ПТФС) зависит от ряда факторов, включая степень венозной недостаточности, наличие сопутствующих заболеваний и своевременность начатого лечения. В большинстве случаев, при адекватной терапии и соблюдении рекомендаций врача, пациенты могут достичь значительного улучшения состояния и качества жизни. Однако важно отметить, что ПТФС является хроническим заболеванием, и полное выздоровление невозможно. Симптомы могут периодически обостряться, особенно при наличии провоцирующих факторов, таких как длительное стояние, физическая нагрузка или жара.
Одним из основных осложнений ПТФС является развитие венозной недостаточности, которая может привести к образованию трофических язв. Эти язвы возникают в результате недостаточного кровоснабжения тканей и могут быть очень болезненными, а также подвержены инфекциям. Лечение трофических язв требует комплексного подхода, включая местную терапию, использование компрессионных чулок и, в некоторых случаях, хирургическое вмешательство.
Другим серьезным осложнением является риск тромбообразования. У пациентов с ПТФС наблюдается повышенная склонность к образованию тромбов, что может привести к повторным тромбофлебитам или тромбоэмболии легочной артерии. Поэтому важно регулярно проходить обследования и следить за состоянием венозной системы.
Кроме того, ПТФС может негативно сказываться на психоэмоциональном состоянии пациента. Хроническая боль, отеки и ограничения в физической активности могут привести к депрессии и снижению качества жизни. Поэтому важно не только физическое, но и психологическое сопровождение пациентов с данным синдромом.
В заключение, прогноз при посттромбофлебитическом синдроме может быть благоприятным при условии соблюдения рекомендаций врача и регулярного контроля состояния. Однако наличие возможных осложнений требует внимательного отношения к своему здоровью и своевременного обращения за медицинской помощью.
Рекомендации по реабилитации
Реабилитация пациентов с посттромбофлебитическим синдромом (ПТФС) является важным этапом в восстановлении их здоровья и улучшении качества жизни. Основная цель реабилитации заключается в снижении симптомов, предотвращении прогрессирования заболевания и улучшении функционального состояния конечностей.
Первым шагом в реабилитации является индивидуальный подход. Каждому пациенту необходимо разработать персонализированную программу, учитывающую степень тяжести заболевания, наличие сопутствующих заболеваний и общий уровень физической активности. Важно, чтобы реабилитация проводилась под контролем специалистов, таких как флебологи, физиотерапевты и реабилитологи.
Одним из ключевых аспектов реабилитации является физическая активность. Регулярные физические упражнения помогают улучшить венозный отток, укрепить мышцы и повысить общую физическую выносливость. Рекомендуются такие виды активности, как ходьба, плавание, велоспорт и специальные упражнения для ног. Важно начинать с легких нагрузок и постепенно увеличивать их интенсивность, чтобы избежать перегрузок и травм.
Кроме того, компрессионная терапия играет важную роль в реабилитации. Ношение компрессионного трикотажа помогает поддерживать нормальное венозное давление, уменьшает отеки и предотвращает развитие осложнений. Пациентам рекомендуется носить компрессионные чулки или бинты в течение дня, особенно во время физической активности.
Не менее важным аспектом является коррекция образа жизни. Пациентам следует обратить внимание на питание, избегая избыточного потребления соли и жиров, что может способствовать отекам. Рекомендуется включать в рацион больше фруктов, овощей и продуктов, богатых клетчаткой. Также стоит избегать длительного пребывания в статических позах, что может ухудшить венозный отток.
В дополнение к физическим упражнениям и компрессионной терапии, физиотерапевтические процедуры могут быть полезны в процессе реабилитации. Такие методы, как ультразвуковая терапия, магнитотерапия и электрофорез, могут помочь улучшить кровообращение и уменьшить воспалительные процессы в тканях.
Наконец, психологическая поддержка также имеет значение. Посттромбофлебитический синдром может вызывать у пациентов чувство тревоги и депрессии из-за хронической боли и ограничений в активности. Группы поддержки и консультации с психологом могут помочь пациентам справиться с эмоциональными трудностями и повысить мотивацию к соблюдению рекомендаций по реабилитации.
В заключение, реабилитация при посттромбофлебитическом синдроме требует комплексного подхода, включающего физическую активность, компрессионную терапию, коррекцию образа жизни, физиотерапию и психологическую поддержку. Следование этим рекомендациям может значительно улучшить качество жизни пациентов и снизить риск осложнений.