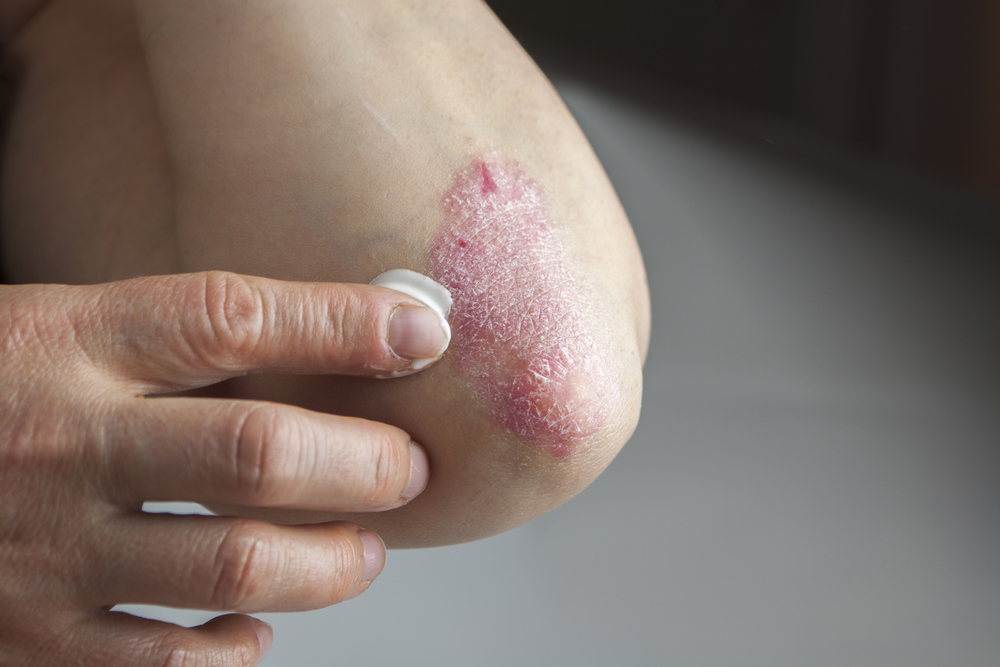
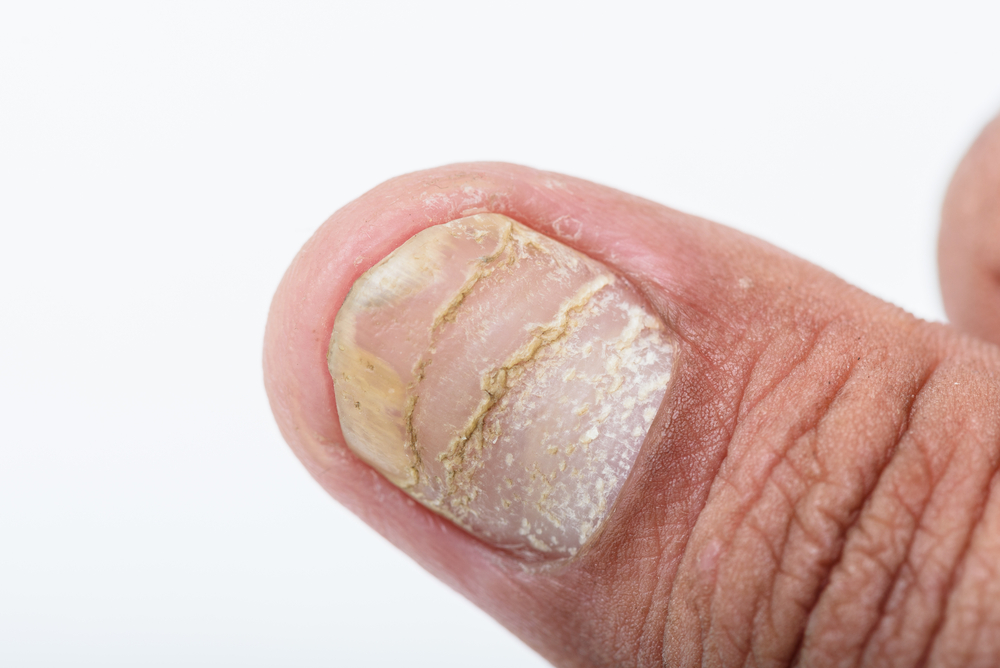
Псориатический артрит — хроническое воспалительное заболевание суставов, развивающееся у людей с псориазом, кожным заболеванием, проявляющимся воспалением и бляшками. Псориатический артрит проявляется болью, отеком и ограничением подвижности суставов, что негативно сказывается на качестве жизни. В статье рассмотрим основные симптомы, причины и классификацию псориатического артрита, что поможет читателям лучше понять заболевание и вовремя обратиться за медицинской помощью.
Причины и механизм развития
Причины возникновения псориатического артрита (ПА) до конца не выяснены. Однако считается, что наследственная предрасположенность играет ключевую роль в его развитии. У людей, имеющих родственников с ПА, вероятность возникновения псориаза возрастает в 50 раз по сравнению с общим населением.
Развитие ПА может быть спровоцировано инфекциями или травмами суставов.
Механизм возникновения заболевания в основном связан с несколькими факторами:
- Активация клеточного иммунитета при псориазе, что приводит к образованию инфильтратов (скоплений иммунных клеток) как в коже, так и в синовиальной оболочке суставов.
- Нарушение гуморального иммунитета, сопровождающееся повышенной выработкой одного из основных веществ, повреждающих клетки — фактора некроза опухоли-альфа.
- Изменения в обмене кальция, которые приводят к разрушению костной ткани суставных поверхностей. Это происходит из-за снижения всасывания жиров и кальция в кишечнике, а также из-за нарушений в регуляции кальциевого обмена с помощью кальцитонина и паратиреоидного гормона.
Врачи отмечают, что псориатический артрит является сложным заболеванием, которое может проявляться различными симптомами, включая боль в суставах, утреннюю скованность и воспаление. Часто он сопровождается кожными проявлениями псориаза, что делает диагностику более очевидной. Основными причинами возникновения этого заболевания считаются генетическая предрасположенность, иммунные нарушения и экологические факторы. Классификация псориатического артрита включает несколько подтипов, таких как асимметричный, симметричный и аксиальный, что позволяет врачам более точно подбирать лечение. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к терапии, чтобы предотвратить прогрессирование заболевания и улучшить качество жизни пациентов.
https://youtube.com/watch?v=wSjrG-wYp0I
Классификация
В зависимости от основных клинических проявлений можно выделить три основные формы ПА:
- Асимметричный олиго-моноартрит, характеризующийся односторонним поражением одного или нескольких суставов конечностей. Эта форма наблюдается у 30-50% пациентов.
- Симметричный полиартрит, представляющий собой двустороннее поражение нескольких суставов, встречается также у 30-50% больных.
- Поражение осевого скелета, которое встречается у 5% пациентов и включает в себя спондилит (заболевание позвоночника), сакроилеит (изменения в крестцово-подвздошных сочленениях) и артрит плечевых и тазобедренных суставов.
| Категория | Подкатегория | Описание |
|---|---|---|
| Симптомы | Суставные проявления | Боль, припухлость, скованность (особенно по утрам), ограничение подвижности суставов (чаще мелких суставов кистей и стоп, позвоночника, коленных, тазобедренных). |
| Кожные проявления | Псориатические бляшки (красные, шелушащиеся пятна), чаще на локтях, коленях, волосистой части головы, в складках кожи. | |
| Поражение ногтей | Онихолизис (отслоение ногтя), точечные углубления (симптом «наперстка»), изменение цвета, утолщение ногтевой пластины. | |
| Энтезиты | Воспаление мест прикрепления сухожилий и связок к костям (например, ахиллова сухожилия, подошвенной фасции). | |
| Дактилит | «Палец-сосиска» – диффузный отек всего пальца кисти или стопы. | |
| Внесуставные проявления | Увеит (воспаление сосудистой оболочки глаза), воспалительные заболевания кишечника, аортит. | |
| Общие симптомы | Утомляемость, лихорадка (редко), снижение качества жизни. | |
| Причины | Генетическая предрасположенность | Наличие определенных генов (например, HLA-B27) повышает риск развития заболевания. |
| Иммунные нарушения | Дисрегуляция иммунной системы, приводящая к аутоиммунному воспалению. | |
| Триггерные факторы | Инфекции (стрептококковые), травмы, стресс, прием некоторых лекарств (например, бета-блокаторов, лития), курение, злоупотребление алкоголем. | |
| Ожирение | Увеличивает риск развития и тяжесть течения заболевания. | |
| Классификация | По типу поражения суставов | Олигоартрит (поражение 1-4 суставов), Полиартрит (поражение 5 и более суставов). |
| Спондилит (преимущественное поражение позвоночника и крестцово-подвздошных суставов). | ||
| Дистальный артрит (поражение дистальных межфаланговых суставов пальцев). | ||
| Мутилирующий артрит (тяжелая форма с разрушением суставов и укорочением пальцев). | ||
| По активности заболевания | Низкая, умеренная, высокая (определяется по индексу DAS28, PASI, количеству болезненных и припухших суставов, уровню С-реактивного белка). | |
| По наличию кожных проявлений | Может предшествовать, развиваться одновременно или после суставных симптомов. |
Клиническая картина
Чаще всего псориатический артрит (ПА) развивается на фоне длительного псориаза, хотя в некоторых случаях он может возникать до появления кожных проявлений, особенно у детей. У большинства пациентов заболевание начинается постепенно. Основным признаком является поражение дистальных межфаланговых суставов кистей, находящихся между ногтевой и средней фалангами, в сочетании с изменениями ногтей. Эти изменения могут включать поперечную исчерченность, симптом наперстка, подногтевой гиперкератоз (ороговение) и онихолизис (разрушение ногтевой пластины). Если врач наблюдает такие симптомы артрита, ему следует внимательно искать кожные проявления псориаза на волосистой части головы, в области пупка и на разгибательных поверхностях конечностей.
Заболевание обычно начинается с артрита дистальных межфаланговых суставов, часто в сочетании с асимметричным олиго-моноартритом. У 75% пациентов наблюдается поражение коленных суставов, значительно реже – голеностопных, лучезапястных, височно-нижнечелюстных, а также суставов между грудиной и ребрами. Характеризуется сильной болью, усиливающейся при малейшем движении в суставе, в то время как внешние проявления синовита (отек, покраснение) могут быть незначительными. При поражении грудино-ключичных и грудино-реберных суставов возникает боль в груди при дыхании и кашле, а также припухлость кожи над ними и другие симптомы синдрома Титце.
Другой вариант течения ПА включает симметричный полиартрит суставов кистей, стоп, коленных, плечевых и лучезапястных суставов. При этом часто наблюдается артрит дистальных межфаланговых суставов, который может сопровождаться их анкилозом (ограничением подвижности). В таких случаях необходимо исключить возможность ревматоидного артрита на фоне псориаза. В целом, сочетание различных форм спондилоартритов у одного пациента – довольно распространенное явление.
Помимо синовита (воспаления суставов), у пациентов с ПА также наблюдаются периартикулярные симптомы, то есть поражение окружающих тканей. Пальцы могут приобретать малиновый цвет и «сосискообразную» форму. Кожа над ними становится напряженной и блестящей. Эта картина может сохраняться длительное время даже после устранения острых проявлений артрита, так как она связана с теносиновитом – воспалением сухожилий.
Иногда возникает так называемый мутилирующий или обезображивающий артрит, который сопровождается искривлением и укорочением пальцев, формированием одновременно сгибательных и разгибательных контрактур (фиксирование пальцев в разных положениях), подвывихами суставов и анкилозом. В результате разрушения костных поверхностей формируется характерная деформация кисти, напоминающая «руку с лорнетом». Этот признак является специфичным для ПА.
Поражение позвоночника может протекать без каких-либо жалоб. Изменения могут возникать в любом отделе. В некоторых случаях наблюдаются длительные боли в позвоночнике и изменения осанки (особенно у мужчин). Рентгенологически выявляются асимметричные грубые синдесмофиты (костные сращения между позвонками). У трети пациентов имеются рентгенологические признаки сакроилеита (воспаления крестцово-подвздошных суставов). Также довольно часто при ПА развиваются энтезиты, которые сопровождаются болезненностью при ходьбе.
ПА редко вызывает поражение других органов. У трети пациентов может развиться конъюнктивит (воспаление слизистой оболочки глаза). К более редким системным проявлениям относятся уретрит (воспаление мочеиспускательного канала), изменения ногтей, развитие амилоидоза почек и почечной недостаточности.
В тяжелых случаях могут поражаться различные органы и системы: сердце (миокардит, эндокардит, патология аортального клапана и аорты), печень (гепатит), нервная система (полиневрит). Может развиться синдром Рейно (изменения сосудов конечностей), генерализованная лимфаденопатия (поражение лимфоузлов). Также наблюдается снижение веса и развитие мышечной атрофии.
Течение заболевания, как правило, хроническое, с постепенным прогрессированием. Быстрое развитие суставного синдрома и тяжелое течение требуют обязательного исключения ВИЧ-ассоциированного ПА.
Врач-ревматолог Путинцев А. Ю. делится информацией о том, что такое псориатический артрит.
https://youtube.com/watch?v=Iu4bZYEwjdg
https://youtube.com/watch?v=61whyNb92ZE
Диагностика
псориатического артрита представляет собой сложный и многоступенчатый процесс, который требует внимательного подхода и комплексного анализа. Основной задачей врача является не только подтверждение наличия заболевания, но и дифференциация его от других форм артритов, а также оценка степени тяжести и активности заболевания.
Первоначально начинается с тщательного сбора анамнеза. Врач должен выяснить, есть ли у пациента история псориаза, поскольку около 30% людей с псориазом развивают псориатический артрит. Важно также узнать о наличии симптомов, таких как боль в суставах, утренняя скованность, отеки и покраснение суставов, а также о наличии других сопутствующих заболеваний.
Физикальное обследование является следующим этапом. Врач проводит осмотр суставов на наличие воспалительных изменений, оценивает их подвижность и болезненность. Особое внимание уделяется пальцам рук и ног, так как дактилит (воспаление пальцев) является характерным признаком псориатического артрита.
Лабораторные исследования играют важную роль. Общий анализ крови может показать наличие воспалительного процесса, однако специфических маркеров для псориатического артрита не существует. Врач может назначить анализ на уровень С-реактивного белка (СРБ) и скорость оседания эритроцитов (СОЭ), которые также указывают на воспаление.
Рентгенологические исследования помогают оценить состояние суставов и выявить характерные изменения, такие как эрозии и околосуставные изменения. В некоторых случаях может потребоваться магнитно-резонансная томография (МРТ) для более детального изучения мягких тканей и суставов.
Кроме того, для окончательной может быть полезно провести анализ на наличие HLA-B27, который может быть положительным у некоторых пациентов с псориатическим артритом, хотя его наличие не является обязательным для постановки диагноза.
Важно отметить, что требует мультидисциплинарного подхода. Врач-ревматолог, дерматолог и другие специалисты могут работать в команде для более точной оценки состояния пациента и разработки оптимального плана лечения.
Таким образом, включает в себя комплексный анализ анамнеза, физикальное обследование, лабораторные и инструментальные исследования, что позволяет врачу установить точный диагноз и назначить адекватное лечение.
Лечение и управление заболеванием
Лечение псориатического артрита (ПА) направлено на уменьшение воспаления, облегчение боли и предотвращение повреждения суставов. Подход к терапии может варьироваться в зависимости от тяжести заболевания, наличия сопутствующих заболеваний и индивидуальных особенностей пациента.
Медикаментоз
Прогноз и качество жизни
Прогноз при псориатическом артрите (ПсА) варьируется в зависимости от множества факторов, включая степень тяжести заболевания, скорость его диагностики и начала лечения, а также индивидуальные особенности пациента. Важно отметить, что ПсА является хроническим заболеванием, которое может прогрессировать со временем, но при правильном подходе к лечению можно значительно улучшить качество жизни пациентов.
Одним из ключевых аспектов прогноза является ранняя диагностика. Чем раньше будет установлен диагноз и начато лечение, тем выше вероятность предотвращения серьезных повреждений суставов и других осложнений. Исследования показывают, что пациенты, получающие адекватную терапию на ранних стадиях заболевания, имеют более благоприятные результаты и могут поддерживать активный образ жизни.
Качество жизни пациентов с псориатическим артритом может быть существенно снижено из-за болей в суставах, утраты подвижности и сопутствующих симптомов, таких как усталость и депрессия. Эти факторы могут влиять на физическую активность, социальные взаимодействия и общее психоэмоциональное состояние. Поэтому важно учитывать не только физические, но и психологические аспекты лечения.
Современные методы лечения, включая нестероидные противовоспалительные препараты (НПВП), базисные противоревматические средства (БПРС) и биологические препараты, направлены на контроль воспаления и замедление прогрессирования заболевания. Эти методы могут значительно улучшить функциональные возможности пациентов и снизить уровень боли, что, в свою очередь, способствует повышению качества жизни.
Кроме медикаментозной терапии, важным аспектом является комплексный подход к лечению, включающий физиотерапию, занятия физической культурой и психологическую поддержку. Регулярные физические упражнения помогают поддерживать подвижность суставов и укреплять мышцы, что также положительно сказывается на общем состоянии здоровья.
В заключение, прогноз при псориатическом артрите зависит от множества факторов, и при своевременной диагностике и адекватном лечении пациенты могут вести полноценную жизнь. Важно, чтобы пациенты активно участвовали в процессе лечения, обсуждая с врачом все аспекты своего состояния и адаптируя терапию под свои индивидуальные нужды.