Реактивный артрит — воспалительное заболевание суставов, возникающее как реакция на инфекцию, чаще всего в мочеполовой или желудочно-кишечной системах. Это состояние относится к серонегативным спондилоартропатиям, что требует внимательной диагностики. В статье рассмотрим ключевые принципы диагностики реактивного артрита и современные методы лечения, что поможет пациентам и врачам лучше понять заболевание и выбрать оптимальную терапию.
Диагностика
Предварительный диагноз спондилоартропатии устанавливается при наличии у пациента болей в спине и/или суставных поражений. Боль в спине должна соответствовать как минимум четырем из следующих критериев:
- начало заболевания до 45 лет;
- постепенное нарастание болевого синдрома;
- облегчение после физической активности и движений;
- утренняя скованность;
- продолжительность симптомов не менее 3 месяцев.
При спондилоартропатиях наблюдается асимметричное поражение суставов нижних конечностей.
Помимо болей в спине и артрита, у пациента должен быть выявлен как минимум один из следующих признаков:
- наличие у близких родственников (родителей, детей, братьев или сестер) заболеваний, таких как псориаз, анкилозирующий спондилит, реактивный артрит, острый увеит или воспалительное заболевание кишечника;
- наличие у самого пациента псориаза или воспалительного заболевания кишечника;
- периодические боли в крестцовой области;
- болезненность связок стопы или ахиллова сухожилия;
- диарея или негонококковый уретрит в течение месяца перед началом артрита;
- рентгенологические признаки сакроилеита.
Таким образом, если пациент соответствует указанным диагностическим критериям, ему ставится диагноз спондилоартропатия.
В пользу реактивного артрита у такого пациента могут свидетельствовать следующие клинические проявления:
- асимметричное поражение одного или нескольких суставов нижних конечностей (моно- или олигоартрит);
- наличие диареи или уретрита в течение месяца до появления артрита;
- боли в области прикрепления ахиллова сухожилия и в пятках;
- лабораторное подтверждение инфекции, особенно при отсутствии явных клинических признаков.
Для лабораторного подтверждения перенесенной инфекции применяются следующие методы:
- Иммунологический — выявление антигенов хламидий или антител к ним в клетках соскоба из уретры, синовиальной жидкости и крови, а также поиск антител к кишечным бактериям.
- Морфологический – обнаружение возбудителей под микроскопом, иммунофлюоресцентный анализ.
- Культуральный – выделение хламидий в клеточной культуре.
- Молекулярно-биологический – выделение генетического материала возбудителя с помощью полимеразной цепной реакции (ПЦР).
- Бактериологическое исследование кала.
При дополнительном обследовании могут быть выявлены следующие признаки:
- В общем анализе крови изменения, указывающие на воспаление – лейкоцитоз, увеличение скорости оседания эритроцитов и количества тромбоцитов; в дальнейшем может развиться умеренная анемия.
- В общем анализе мочи важно обнаружение лейкоцитов, что свидетельствует о воспалительном процессе в мочевыводящих путях.
- У некоторых пациентов определяется носительство антигена HLA-В27 – маркера генетической предрасположенности к реактивному артриту.
- Суставная (синовиальная) жидкость имеет воспалительный характер, с нормальным содержанием глюкозы.
Рентгенологическое исследование не выявляет специфических признаков реактивного артрита.
Диагноз «реактивный артрит» можно исключить, если установлена другая причина артрита:
- Другие спондилоартропатии;
- Стрептококковый, септический или кристаллический артрит;
- Болезнь Лайма.
Врачи подчеркивают, что реактивный артрит требует комплексного подхода к диагностике и лечению. Основным принципом диагностики является выявление связи между артритом и предшествующими инфекциями, такими как урогенитальные или кишечные. Для этого используются клинические данные, лабораторные исследования и, при необходимости, визуализация суставов.
Лечение, как правило, начинается с нестероидных противовоспалительных препаратов для снятия боли и воспаления. В некоторых случаях может потребоваться назначение кортикостероидов или иммунодепрессантов, особенно при тяжелом течении заболевания. Врачи также акцентируют внимание на важности реабилитации и физической терапии для восстановления функции суставов. Регулярное наблюдение и коррекция терапии в зависимости от динамики состояния пациента играют ключевую роль в успешном лечении реактивного артрита.
https://youtube.com/watch?v=SL-h3AtXDmQ
Лечение
Терапия ревматоидного артрита (РА) должна быть многосторонней и охватывать этиотропные, патогенетические и симптоматические подходы.
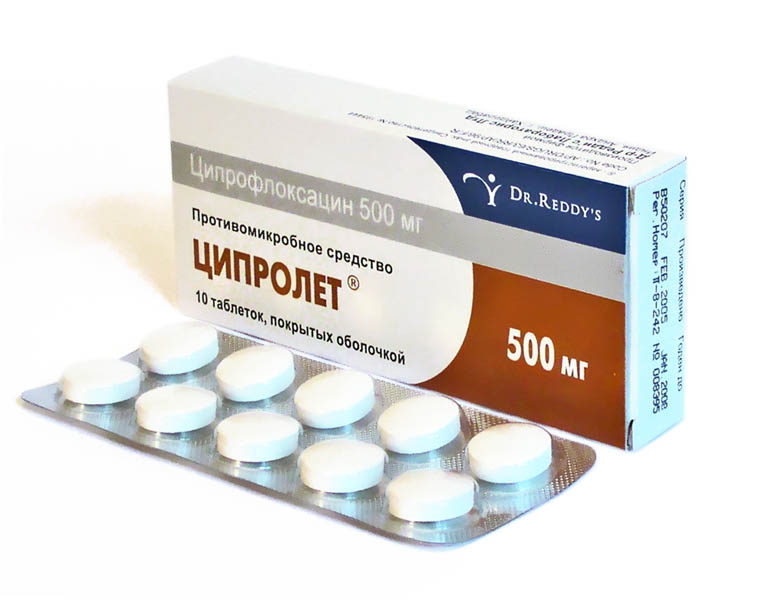
Этиотропная терапия сосредоточена на лечении инфекционного заболевания, которое стало причиной РА. Наиболее распространенной причиной является хламидийная инфекция. Для ее устранения в течение максимум одного месяца назначается антибактериальная терапия с использованием макролидов (например, азитромицин), доксициклина или фторхинолонов (таких как ципрофлоксацин). Параллельно рекомендуется применять противогрибковые средства (например, нистатин). После завершения курса лечения необходимо повторное обследование пациента. Также важно проводить лечение полового партнера.
При наличии подтвержденной кишечной инфекции чаще всего назначаются аминогликозиды (например, гентамицин) или фторхинолоны.
Патогенетическая и симптоматическая терапия направлена на замедление прогрессирования заболевания и облегчение его симптомов. В этот комплекс входят нестероидные противовоспалительные препараты (диклофенак, ибупрофен, нимесулид), внутрисуставное введение глюкокортикостероидов и иммуномодулирующие средства (например, ликопид). В случае тяжелого течения болезни может быть рекомендована пульс-терапия глюкокортикоидными гормонами или назначение иммуносупрессивных препаратов (таких как сульфасалазин, метотрексат).
Лечение РА с помощью народных средств относится к методам, эффективность которых не имеет научного подтверждения. Тем не менее, многие утверждают, что рецепты нетрадиционной медицины могут помочь быстрее справиться с недугом и облегчить его проявления.
Одним из популярных средств при артритах являются компрессы с натертым сырым картофелем, предварительно подогретым. Их можно применять на ночь, тщательно укрыв полиэтиленом и полотенцем. Также суставы можно обернуть листьями капусты или лопуха на ночь.
Считается, что настойка цветов сирени на спирте обладает обезболивающим эффектом. Для ее приготовления банку, заполненную на две трети цветами, заливают спиртом или водкой до верха и настаивают в темном месте в течение трех недель, после чего используют для натирания пораженных суставов.
Облегчить боль и воспаление могут такие травы, как малина, зверобой, аир, хмель, тысячелистник и другие. Их следует заваривать как чай и принимать два-три раза в день на протяжении длительного времени.
| Аспект | Диагностика | Лечение |
|---|---|---|
| Клинические проявления | Асимметричный олигоартрит (чаще нижние конечности), энтезиты, дактилит, конъюнктивит, уретрит, цервицит, кожные высыпания (кератодермия, баланит). | НПВП (индометацин, диклофенак), глюкокортикоиды (при выраженном воспалении), базисные противовоспалительные препараты (сульфасалазин, метотрексат) при хроническом течении. |
| Лабораторные исследования | Повышение СОЭ, С-реактивного белка. Выявление HLA-B27 (не является диагностическим критерием, но повышает риск). Исключение других причин артрита (ревматоидный фактор, антитела к циклическому цитруллинированному пептиду). Посев мочи/кала/мазка из уретры/цервикального канала на инфекции (Chlamydia trachomatis, Salmonella, Shigella, Yersinia, Campylobacter). | Антибиотикотерапия (при выявлении активной инфекции, например, азитромицин при хламидиозе). |
| Инструментальные исследования | Рентгенография суставов (периостит, эрозии, сакроилеит). УЗИ суставов и энтезисов (синовит, тендинит, бурсит). МРТ крестцово-подвздошных суставов (ранние признаки сакроилеита). | Физиотерапия (УВЧ, магнитотерапия, лазеротерапия), лечебная физкультура. |
| Дифференциальная диагностика | Псориатический артрит, анкилозирующий спондилит, подагра, септический артрит, ревматоидный артрит. | Симптоматическая терапия, направленная на купирование боли и воспаления. |
| Прогноз и профилактика | У большинства пациентов заболевание протекает доброкачественно, но у части может хронизироваться. Профилактика заключается в своевременном лечении инфекций. | Диспансерное наблюдение, контроль активности заболевания, профилактика обострений. |
Прогноз
Обычно начальная стадия заболевания продолжается до трех месяцев. В некоторых случаях симптомы могут сохраняться значительно дольше. Чаще всего это происходит из-за повторного инфицирования. Хронический реактивный артрит (РА) развивается примерно у 20-50% пациентов, особенно если в начале заболевания наблюдается триада Рейтера (артрит, уретрит и поражение глаз). Около 10% пациентов с РА сталкиваются с потерей трудоспособности. Смертельные исходы могут быть связаны с развитием амилоидоза или тяжелого миокардита.
https://youtube.com/watch?v=JZsqZ0tELVw
Причины и факторы риска
Реактивный артрит – это воспалительное заболевание суставов, которое возникает как реакция на инфекцию в организме, но не связано с непосредственным поражением суставов самой инфекцией. Основные причины и факторы риска, способствующие развитию реактивного артрита, можно разделить на несколько категорий.
Инфекционные агенты: Реактивный артрит часто развивается после перенесенных инфекций, особенно тех, которые вызываются бактериями, такими как Chlamydia trachomatis, Salmonella, Shigella, Yersinia и Campylobacter. Эти микроорганизмы могут вызывать гастроинтестинальные или урогенитальные инфекции, которые, в свою очередь, приводят к воспалению суставов. Важно отметить, что артрит может возникнуть не сразу после инфекции, а через несколько недель или даже месяцев.
Генетическая предрасположенность: Исследования показывают, что наличие определенных генетических маркеров, таких как HLA-B27, может увеличить риск развития реактивного артрита. Люди с положительным тестом на этот маркер чаще страдают от данного заболевания, особенно если у них есть история других аутоиммунных заболеваний.
Пол и возраст: Реактивный артрит чаще встречается у мужчин, особенно в возрасте от 20 до 40 лет. Однако женщины также могут быть подвержены этому заболеванию, особенно если у них есть предрасположенность к инфекциям, связанным с половыми путями.
Иммунные нарушения: Люди с ослабленной иммунной системой, например, те, кто страдает от ВИЧ/СПИДа или принимает иммуносупрессивные препараты, также находятся в группе риска. Иммунные нарушения могут привести к тому, что организм не сможет эффективно бороться с инфекциями, что увеличивает вероятность развития реактивного артрита.
Экологические факторы: Некоторые исследования указывают на связь между реактивным артритом и воздействием определенных экологических факторов, таких как загрязнение окружающей среды или контакт с токсичными веществами. Эти факторы могут способствовать развитию воспалительных процессов в организме.
Стресс и образ жизни: Психоэмоциональное состояние и образ жизни также могут оказывать влияние на риск развития реактивного артрита. Хронический стресс, недостаток физической активности и неправильное питание могут ослабить иммунную систему и способствовать воспалительным процессам.
Таким образом, реактивный артрит является многофакторным заболеванием, и его развитие может быть связано с сочетанием инфекционных, генетических, экологических и образовательно-психологических факторов. Понимание этих причин и факторов риска может помочь в ранней диагностике и профилактике заболевания.
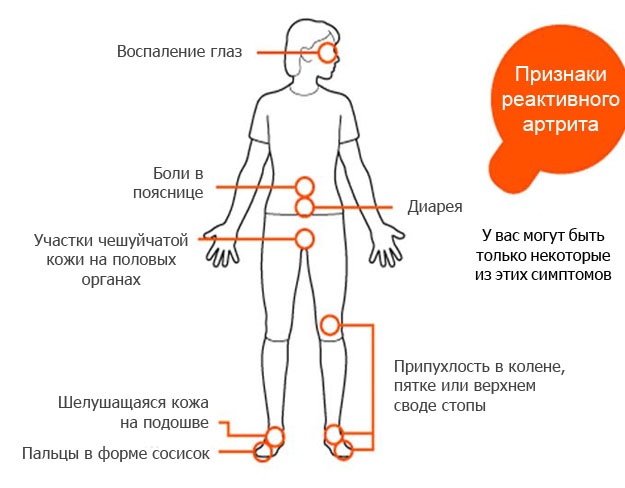
Симптомы и клинические проявления
Реактивный артрит – это воспалительное заболевание суставов, которое развивается как реакция на инфекцию в организме, но не связано с непосредственным поражением суставов инфекционным агентом. Симптомы реактивного артрита могут варьироваться по степени выраженности и продолжительности, но обычно они проявляются через несколько дней или недель после перенесенной инфекции.
Одним из основных симптомов реактивного артрита является боль в суставах, которая может быть как умеренной, так и интенсивной. Боль часто сопровождается отеком, покраснением и повышением температуры в области пораженного сустава. Наиболее часто воспаляются коленные, голеностопные и тазобедренные суставы, однако возможны и другие локализации.
Кроме суставной боли, пациенты могут испытывать общие симптомы, такие как:
- Лихорадка: Умеренное повышение температуры тела может наблюдаться на фоне воспалительного процесса.
- Усталость: Общая слабость и утомляемость могут быть связаны с воспалением и активным иммунным ответом организма.
- Мышечные боли: Миалгия может возникать как следствие воспалительных процессов в организме.
- Кожные проявления: У некоторых пациентов могут наблюдаться кожные высыпания, такие как псориатические бляшки или конъюнктивит.
Важно отметить, что реактивный артрит может развиваться после различных инфекций, включая урогенитальные (например, хламидийная инфекция) и кишечные (например, инфекция, вызванная шигеллой или сальмонеллой). В некоторых случаях заболевание может быть связано с определенными генетическими факторами, такими как наличие антигена HLA-B27.
Симптомы реактивного артрита могут проявляться в виде обострений и ремиссий, что делает диагностику и лечение более сложными. У некоторых пациентов заболевание может иметь хроническое течение, что требует длительного наблюдения и коррекции терапии.
Важным аспектом диагностики является тщательный сбор анамнеза, который включает информацию о перенесенных инфекциях, а также оценка клинических проявлений и результатов лабораторных исследований. Это позволяет врачу установить связь между инфекцией и развитием артрита, что является ключевым для выбора адекватной стратегии лечения.
https://youtube.com/watch?v=r1rjXJv8ohI
Профилактика и образ жизни
Профилактика реактивного артрита включает в себя несколько ключевых аспектов, которые могут помочь снизить риск развития этого заболевания или его рецидивов. Основные меры профилактики связаны с поддержанием общего здоровья, укреплением иммунной системы и минимизацией воздействия факторов, способствующих воспалительным процессам в организме.
1. Вакцинация: Одним из важных шагов в профилактике реактивного артрита является своевременная вакцинация против инфекционных заболеваний, таких как хламидиоз, уреаплазмоз и другие инфекции, которые могут спровоцировать развитие артрита. Регулярные прививки помогут снизить риск инфекций, которые могут вызвать воспалительные реакции в суставной ткани.
2. Здоровый образ жизни: Поддержание здорового образа жизни играет важную роль в профилактике реактивного артрита. Это включает в себя:
- Правильное питание: Сбалансированная диета, богатая витаминами, минералами и антиоксидантами, может помочь укрепить иммунную систему. Рекомендуется включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирного белка.
- Физическая активность: Регулярные физические упражнения способствуют поддержанию нормального веса, улучшению кровообращения и укреплению суставов. Умеренные аэробные нагрузки, такие как ходьба, плавание или йога, могут быть особенно полезны.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя могут негативно сказаться на здоровье суставов и иммунной системы. Отказ от этих привычек поможет снизить риск развития воспалительных заболеваний.
3. Контроль за хроническими заболеваниями: Люди с хроническими заболеваниями, такими как диабет или заболевания сердечно-сосудистой системы, должны внимательно следить за своим состоянием и соблюдать рекомендации врачей. Контроль за этими заболеваниями может помочь снизить риск развития реактивного артрита.
4. Устранение источников стресса: Стресс может негативно влиять на иммунную систему и способствовать развитию воспалительных процессов. Практики релаксации, такие как медитация, дыхательные упражнения и занятия хобби, могут помочь снизить уровень стресса и улучшить общее самочувствие.
5. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить возможные инфекции на ранних стадиях и начать лечение до того, как они приведут к развитию реактивного артрита. Важно сообщать врачу о любых симптомах, таких как боль в суставах, отеки или покраснение.
Следуя этим рекомендациям, можно значительно снизить риск развития реактивного артрита и улучшить качество жизни. Однако при появлении первых симптомов заболевания необходимо незамедлительно обратиться к врачу для диагностики и назначения соответствующего лечения.