Сердечная недостаточность (СН) — это состояние, при котором сердце не может эффективно перекачивать кровь, что приводит к недостаточному снабжению органов кислородом и питательными веществами. Симптомы включают одышку, отеки и снижение работоспособности, что требует тщательной диагностики и лечения. В статье рассмотрим основные симптомы СН и современные методы лечения, чтобы помочь читателям лучше понять заболевание и своевременно обратиться за медицинской помощью.
Симптомы сердечной недостаточности
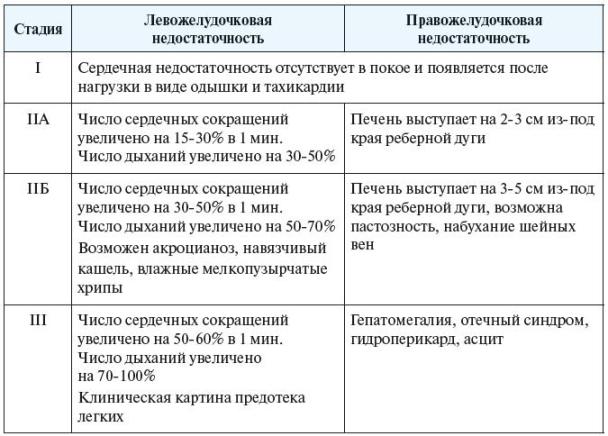
Симптомы недостаточности кровообращения варьируются в зависимости от степени ее выраженности. Обычно выделяют три основные стадии.
Врачи отмечают, что сердечная недостаточность является серьезным заболеванием, требующим внимательного подхода к диагностике и лечению. Симптомы, такие как одышка, отеки и усталость, могут значительно ухудшать качество жизни пациентов. Специалисты подчеркивают важность раннего выявления заболевания, так как это позволяет начать лечение на более ранних стадиях. Врачи рекомендуют комплексный подход, включающий медикаментозную терапию, изменения в образе жизни и, в некоторых случаях, хирургическое вмешательство. Регулярное наблюдение и контроль состояния пациента играют ключевую роль в успешном управлении сердечной недостаточностью. Своевременное обращение к специалисту может существенно улучшить прогноз и снизить риск осложнений.
https://youtube.com/watch?v=jAz5ZxHHBKQ
I стадия
На ранних этапах заболевания наблюдаются повышенная утомляемость, одышка и значительное учащение пульса при физической активности. Даже выполнение нескольких приседаний может привести к увеличению частоты дыхания в полтора-два раза. Возврат к нормальному пульсу происходит не ранее чем через 10 минут отдыха после нагрузки. При интенсивных физических упражнениях может возникать легкое ощущение удушья.
Местные симптомы проявляются незначительно. В некоторых случаях возможно кратковременное акроцианоз — посинение кожи на кистях и стопах. После серьезных физических нагрузок или употребления большого количества жидкости и соли по вечерам могут возникать небольшие отеки в области голеней или пастозность кожи вокруг лодыжек.
Размеры печени остаются в пределах нормы. Иногда наблюдается периодическая никтурия — учащенное мочеиспускание в ночное время.
После снижения физической нагрузки и корректировки потребления соли и жидкости эти симптомы быстро исчезают.
| Категория | Симптомы | Лечение |
|---|---|---|
| Общие симптомы | Одышка (особенно при нагрузке или в положении лежа), быстрая утомляемость, слабость, отеки (голеней, стоп, живота), учащенное сердцебиение, кашель (сухой, усиливающийся в положении лежа), снижение аппетита, тошнота, головокружение, спутанность сознания (в тяжелых случаях). | Изменение образа жизни (диета с низким содержанием соли, ограничение жидкости, отказ от курения и алкоголя, регулярные физические нагрузки), медикаментозная терапия (диуретики, ингибиторы АПФ, бета-блокаторы, сартаны, антагонисты минералокортикоидных рецепторов, ингибиторы SGLT2, дигоксин), имплантация кардиостимулятора/дефибриллятора, ресинхронизирующая терапия, хирургическое лечение (коронарное шунтирование, замена клапанов, трансплантация сердца). |
| Симптомы правожелудочковой недостаточности | Отеки нижних конечностей (голеней, стоп), увеличение печени (гепатомегалия), асцит (скопление жидкости в брюшной полости), набухание шейных вен, боли в правом подреберье, снижение аппетита, тошнота, рвота. | См. «Лечение» в категории «Общие симптомы». Дополнительно: лечение основного заболевания, вызвавшего правожелудочковую недостаточность (например, легочная гипертензия). |
| Симптомы левожелудочковой недостаточности | Одышка (при нагрузке, в покое, ортопноэ, пароксизмальная ночная одышка), кашель (сухой, с мокротой, иногда с примесью крови), хрипы в легких, цианоз (синюшность кожных покровов), тахикардия, артериальная гипотензия (в тяжелых случаях), кардиогенный шок. | См. «Лечение» в категории «Общие симптомы». Дополнительно: кислородотерапия, нитраты, вазодилататоры, инотропные препараты (в острых состояниях). |
| Острые симптомы (обострение) | Внезапное усиление одышки, сильный кашель с пенистой мокротой (иногда розовой), чувство удушья, резкая слабость, холодный пот, спутанность сознания, потеря сознания. | Немедленная госпитализация, кислородотерапия, внутривенное введение диуретиков, нитратов, морфина, вазодилататоров, инотропных препаратов, механическая поддержка кровообращения (при необходимости). |
II стадия
На втором этапе заболевания начинают проявляться местные признаки сердечной недостаточности. В первую очередь, симптомы касаются преимущественно одного из желудочков сердца.
При недостаточности правого желудочка наблюдается застой крови в большом круге кровообращения. Пациенты ощущают одышку при физической активности, например, при подъеме по лестнице или быстрой ходьбе. Также может возникать учащенное сердцебиение и чувство тяжести в правом подреберье. Часто отмечаются никтурия и жажда.
Для этой стадии характерны отеки голеней, которые не исчезают полностью к утру. Наблюдается акроцианоз: синюшность голеней, стоп, кистей и губ. Печень увеличивается, ее поверхность гладкая и болезненная на ощупь.
При недостаточности левого желудочка преобладают симптомы застоя в малом круге кровообращения. Состояние пациентов ухудшается по сравнению с правожелудочковой недостаточностью. Одышка при физической нагрузке становится более выраженной и может возникать даже при обычной ходьбе. При значительных нагрузках и ночью могут возникать удушье, сухой кашель и даже незначительное кровохарканье.
На внешнем осмотре отмечаются бледность кожи, акроцианоз, а в некоторых случаях – характерный цианотичный румянец (например, при митральных пороках сердца). В легких могут выслушиваться как сухие, так и мелкопузырчатые хрипы. Отеки на ногах отсутствуют, размеры печени остаются в пределах нормы.
Снижение физической нагрузки, корректировка потребления воды и соли, а также адекватное лечение могут привести к исчезновению всех этих симптомов.
Постепенно нарастает застойная сердечная недостаточность, и в патологический процесс вовлекаются оба круга кровообращения. Это приводит к застою жидкости во внутренних органах, что сказывается на их функционировании. В анализах мочи могут наблюдаться изменения. Печень становится уплотненной и безболезненной. Показатели биохимического анализа крови также изменяются, указывая на нарушения в работе печени.
Пациенты жалуются на одышку даже при минимальной физической активности, учащенный пульс и чувство тяжести в правом подреберье. Снижается объем выделяемой мочи, появляются отеки стоп и голеней. Ночью может возникать кашель, нарушающий сон.
При осмотре выявляются акроцианоз, отеки и увеличение печени. У многих пациентов наблюдается увеличение живота (асцит) и накопление жидкости в плевральной полости (гидроторакс). В легких можно услышать как сухие, так и влажные хрипы. Больной не может лежать и принимает вынужденное полусидячее положение (ортопноэ). Лечение часто не приводит к улучшению состояния.
III стадия
Этап, о котором идет речь, называется конечным или дистрофическим. Он характеризуется серьезными нарушениями работы внутренних органов. Из-за недостатка кислорода и питательных веществ возникает полиорганная недостаточность, затрагивающая почки, печень и дыхательную систему.
Одним из признаков печеночной недостаточности являются отеки. Также нарушается деятельность эндокринных желез, отвечающих за поддержание водно-электролитного баланса, что приводит к невыносимой жажде. Из-за проблем с пищеварением может развиваться кахексия (истощение), которая иногда скрывается под выраженными отеками.
Серьезная недостаточность функций внутренних органов может привести к летальному исходу.
Лечение сердечной недостаточности
Терапия недостаточности кровообращения должна направляться на устранение симптомов, замедление развития заболевания, а также на улучшение качества и продолжительности жизни пациентов. Ключевым аспектом является защита целевых органов, особенно сердца.
Немедикаментозная терапия
Физическая активность должна быть ограничена, чтобы снизить нагрузку на ослабленное сердце. Тем не менее, разумная физическая реабилитация играет ключевую роль в процессе лечения.
Для пациентов с выраженной сердечной недостаточностью рекомендуется выполнять дыхательную гимнастику, включая надувание воздушных шаров 3-4 раза в день. Уже через месяц таких упражнений можно заметить улучшение самочувствия и способности переносить нагрузки. После стабилизации состояния возможно увеличение физической активности, включая прогулки в обычном темпе, а затем и с ускорением. Физическая нагрузка должна стать неотъемлемой частью жизни человека с сердечной недостаточностью.
Рекомендуется также вакцинация против гриппа и гепатита В.
Путешествия разрешены, однако следует избегать высокогорных мест и жаркого, влажного климата. Длительность авиаперелета не должна превышать 2,5 часов. Во время полета необходимо вставать и делать легкие упражнения каждые полчаса.
Курение исключается.
При сексуальных отношениях стоит избегать чрезмерных эмоциональных нагрузок. В некоторых случаях может быть рекомендован прием нитратов под язык перед интимной близостью. Использование препаратов, таких как «Виагра», разрешено, за исключением случаев сочетания с длительно действующими нитратами.
Потребление жидкости должно быть умеренно ограничено. Суточный объем жидкости не должен превышать 2 литров. Важно учитывать не только свободные жидкости (напитки), но и воду, содержащуюся в пище. Например, содержание воды в кашах, салатах и хлебе принимается за 100% (то есть 50 граммов хлеба считаются равными 50 мл воды). Необходимо следить за количеством выделяемой мочи, которое не должно быть меньше объема принятой жидкости.
Поваренная соль должна быть резко ограничена, пища не досаливается во время приготовления. Общее количество соли не должно превышать 3 г на первой стадии и 1,5 г на последующих.
Алкоголь строго запрещен только при алкогольной кардиомиопатии. В остальных случаях ограничения на употребление спиртных напитков носят рекомендательный характер. Следует избегать больших объемов жидкости, например, пива.
Диета должна быть сбалансированной, с достаточным содержанием витаминов и белка.
Ежедневный контроль веса крайне важен. Увеличение массы тела более чем на 2 кг за 1-3 дня может свидетельствовать о задержке жидкости в организме и требует незамедлительных действий.
Медикаментозная терапия
Лечение сердечной недостаточности с помощью медикаментов основывается на принципах доказательной медицины. Все препараты, рекомендованные официально, прошли тщательную проверку на необходимость, эффективность и безопасность.
К основным средствам, применяемым для терапии этого состояния, относятся:
- ингибиторы ангиотензинпревращающего фермента, которые показаны всем пациентам;
- бета-адреноблокаторы;
- антагонисты альдостерона;
- диуретики для пациентов с задержкой жидкости;
- сердечные гликозиды при наличии мерцательной аритмии;
- антагонисты рецепторов ангиотензина II (сартаны).
Кроме того, могут быть назначены препараты, эффективность которых хорошо изучена, но которые требуют дальнейших исследований:
- статины для пациентов с ишемической болезнью сердца;
- непрямые антикоагулянты для большинства больных с мерцательной аритмией.
К вспомогательным средствам относятся лекарства, которые применяются только в определенных случаях:
- периферические вазодилататоры (нитраты): только при наличии ангинозной боли;
- блокаторы медленных кальциевых каналов (амлодипин): при стойкой стенокардии и гипертензии;
- антиаритмические препараты: при серьезных нарушениях сердечного ритма;
- аспирин: после перенесенного инфаркта миокарда;
- негликозидные инотропные стимуляторы: при низком сердечном выбросе и гипотонии.
При сердечной недостаточности, особенно в стадии декомпенсации, следует избегать применения следующих лекарств:
- нестероидные противовоспалительные средства, включая аспирин в высоких дозах;
- глюкокортикостероиды;
- трициклические антидепрессанты;
- антиаритмические препараты I класса;
- блокаторы медленных кальциевых каналов (верапамил, нифедипин, дилтиазем).
Хирургическое лечение сердечной недостаточности
Эти подходы могут использоваться только в сочетании с немедикаментозными и медикаментозными методами лечения. В определенных ситуациях может возникнуть необходимость в установке кардиостимулятора, включая кардиовертер-дефибриллятор. Некоторые результаты могут быть достигнуты после пересадки сердца, однако от этого метода постепенно начинают отказываться. Наиболее многообещающим направлением считается использование механических искусственных желудочков сердца.
ОТР, передача «Студия Здоровье» на тему «Хроническая сердечная недостаточность»
Сердечная недостаточность. Медицинская анимация.
https://youtube.com/watch?v=7WD_bFATTvk
https://youtube.com/watch?v=BLX-1jf_2UQ
Факторы риска сердечной недостаточности
Сердечная недостаточность является серьезным состоянием, которое может развиваться по множеству причин. Понимание факторов риска, способствующих развитию этого заболевания, имеет ключевое значение для его профилактики и своевременного лечения.
Одним из основных факторов риска является возраст. С возрастом сердечно-сосудистая система подвергается естественным изменениям, что может привести к ухудшению функции сердца. Люди старше 65 лет имеют значительно более высокий риск развития сердечной недостаточности.
Сердечно-сосудистые заболевания, такие как ишемическая болезнь сердца, гипертония и аритмии, также играют важную роль. Ишемическая болезнь сердца, вызванная сужением коронарных артерий, может привести к повреждению сердечной мышцы, что в свою очередь увеличивает риск сердечной недостаточности. Гипертония, или высокое кровяное давление, создает дополнительную нагрузку на сердце, что может привести к его ослаблению.
Другие медицинские состояния, такие как диабет, ожирение и хронические заболевания легких, также могут способствовать развитию сердечной недостаточности. Диабет приводит к повреждению сосудов и нервов, что может негативно сказаться на работе сердца. Ожирение увеличивает нагрузку на сердце и может вызывать изменения в его структуре и функции. Хронические заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), могут приводить к недостаточному насыщению крови кислородом, что также негативно сказывается на сердечной функции.
Образ жизни играет значительную роль в развитии сердечной недостаточности. Курение, злоупотребление алкоголем, недостаток физической активности и неправильное питание могут значительно увеличить риск. Курение повреждает сосуды и снижает уровень кислорода в крови, что негативно влияет на сердце. Злоупотребление алкоголем может привести к кардиомиопатии, а неправильное питание, особенно с высоким содержанием насыщенных жиров и соли, способствует развитию гипертонии и ожирения.
Наследственность также является важным фактором. Если в семье были случаи сердечно-сосудистых заболеваний, риск развития сердечной недостаточности у потомков значительно возрастает. Генетические предрасположенности могут влиять на здоровье сердечно-сосудистой системы и ее реакцию на факторы окружающей среды.
Наконец, стресс и психоэмоциональное состояние человека также могут оказывать влияние на здоровье сердца. Хронический стресс может приводить к повышению уровня кортизола, что негативно сказывается на сердечно-сосудистой системе. Психические расстройства, такие как депрессия и тревожные расстройства, могут увеличивать риск сердечной недостаточности, так как они могут влиять на образ жизни и соблюдение рекомендаций по лечению.
Понимание этих факторов риска позволяет не только выявить людей, подверженных сердечной недостаточности, но и разработать стратегии для ее профилактики и лечения. Регулярные медицинские осмотры, контроль за состоянием здоровья и изменение образа жизни могут значительно снизить риск развития этого серьезного заболевания.
Профилактика сердечной недостаточности
Профилактика сердечной недостаточности включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания и улучшение общего состояния сердечно-сосудистой системы. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
Здоровый образ жизни
Первым и самым важным шагом к профилактике сердечной недостаточности является ведение здорового образа жизни. Это включает в себя:
- Сбалансированное питание: Употребление пищи, богатой фруктами, овощами, цельнозерновыми продуктами, нежирным белком и полезными жирами, помогает поддерживать нормальный уровень холестерина и артериального давления.
- Физическая активность: Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, способствуют укреплению сердечно-сосудистой системы и улучшению обмена веществ.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно сказываются на здоровье сердца. Отказ от этих привычек значительно снижает риск сердечно-сосудистых заболеваний.
Контроль артериального давления и уровня сахара в крови
Регулярный мониторинг артериального давления и уровня глюкозы в крови особенно важен для людей с предрасположенностью к сердечно-сосудистым заболеваниям. Высокое артериальное давление и диабет являются основными факторами риска развития сердечной недостаточности. При необходимости следует соблюдать рекомендации врача по лечению и контролю этих состояний.
Управление стрессом
Стресс может оказывать негативное влияние на здоровье сердца. Практики управления стрессом, такие как медитация, йога, дыхательные упражнения и регулярные занятия хобби, могут помочь снизить уровень стресса и улучшить общее самочувствие.
Регулярные медицинские осмотры
Профилактика сердечной недостаточности также включает в себя регулярные медицинские осмотры. Важно проходить обследования, которые помогут выявить ранние признаки сердечно-сосудистых заболеваний. Это может включать в себя:
- Электрокардиограмму (ЭКГ)
- Ультразвуковое исследование сердца (Эхокардиография)
- Лабораторные анализы для оценки уровня холестерина и других показателей здоровья
Образование и информированность
Образование о сердечно-сосудистых заболеваниях и их факторах риска играет важную роль в профилактике. Знание о том, какие симптомы могут указывать на проблемы с сердцем, а также понимание важности раннего обращения к врачу могут существенно повлиять на исход заболевания.
В заключение, профилактика сердечной недостаточности требует комплексного подхода, включающего в себя здоровый образ жизни, контроль хронических заболеваний, управление стрессом и регулярные медицинские осмотры. Следуя этим рекомендациям, можно значительно снизить риск развития сердечной недостаточности и улучшить качество жизни.
Прогноз и качество жизни при сердечной недостаточности
Сердечная недостаточность (СН) представляет собой серьезное состояние, которое может значительно повлиять на качество жизни пациента. Прогноз при сердечной недостаточности зависит от множества факторов, включая стадию заболевания, наличие сопутствующих заболеваний, возраст пациента и его общее состояние здоровья.
Согласно статистике, сердечная недостаточность является одной из основных причин госпитализации среди пожилых людей. При этом, несмотря на достижения медицины, смертность от СН остается высокой. Важно отметить, что ранняя диагностика и адекватное лечение могут существенно улучшить прогноз. Например, пациенты с компенсированной сердечной недостаточностью, когда симптомы контролируются, могут вести активный образ жизни и не испытывать значительных ограничений.
Качество жизни пациентов с сердечной недостаточностью может варьироваться. У некоторых людей симптомы могут быть легкими и управляемыми, что позволяет им продолжать заниматься повседневной деятельностью. Однако у других, особенно на поздних стадиях заболевания, могут возникать серьезные ограничения, такие как одышка, усталость и отеки, что значительно снижает уровень жизни.
Факторы, влияющие на прогноз и качество жизни при сердечной недостаточности, включают:
- Стадия заболевания: Чем раньше будет диагностирована сердечная недостаточность, тем больше шансов на успешное лечение и улучшение состояния.
- Сопутствующие заболевания: Наличие диабета, гипертонии или заболеваний легких может ухудшить прогноз.
- Возраст: Пожилые пациенты чаще сталкиваются с более сложными формами заболевания и имеют более высокий риск осложнений.
- Соблюдение рекомендаций врача: Пациенты, которые следуют предписаниям по лечению, диете и физической активности, имеют более благоприятный прогноз.
Современные методы лечения, включая медикаментозную терапию, кардиостимуляцию и хирургические вмешательства, могут значительно улучшить качество жизни и продлить жизнь пациентов с сердечной недостаточностью. Однако важно помнить, что каждый случай индивидуален, и только врач может оценить прогноз и рекомендовать оптимальные методы лечения.
В заключение, сердечная недостаточность — это серьезное заболевание, которое требует внимательного подхода и комплексного лечения. Своевременная диагностика, адекватная терапия и активное участие пациента в процессе лечения могут значительно улучшить прогноз и качество жизни.