Шунтирование сердца — хирургическая процедура для восстановления кровообращения при ишемической болезни сердца (ИБС). На определенной стадии заболевания медикаментозное лечение становится недостаточным, и кардиохирурги рекомендуют операцию, создающую обходные пути для крови, минуя заблокированные или суженные коронарные артерии. Эта статья объясняет, что такое шунтирование сердца, когда оно необходимо, как проходит операция и какие результаты можно ожидать, что важно для пациентов и их близких, стремящихся лучше понять свое состояние и варианты лечения.
Немного истории
До середины XX века пациенты с ишемической болезнью сердца могли рассчитывать лишь на медикаментозное лечение. Те, кому препараты переставали помогать, часто оказывались на грани инвалидности или смерти. Однако в 1964 году было осуществлено первое хирургическое вмешательство по шунтированию коронарных сосудов. Примечательно, что инициатором этого прорыва стал российский кардиохирург и профессор из Ленинграда Василий Иванович Колесов. К сожалению, уже в 1966 году на всесоюзном конгрессе кардиологов было принято решение о запрете этой рискованной операции.
Колесов столкнулся с множеством трудностей, но ситуация кардинально изменилась, когда мировое научное сообщество проявило интерес к этой революционной методике лечения коронарных сосудов. Масштабные исследования и разработки позволили значительно усовершенствовать подход и снизить количество осложнений. Аортокоронарное шунтирование постоянно обновлялось, и результаты операций становились все более успешными. Благодаря усилиям отечественных ученых врачам удалось сократить время проведения операции вдвое. Теперь спасение жизни пациента с ишемической болезнью сердца может занять всего 4-6 часов, в зависимости от сложности случая.
Шунтирование сердца является одной из наиболее распространенных хирургических процедур, применяемых для лечения ишемической болезни сердца. Врачи отмечают, что данная операция позволяет обойти заблокированные или суженные коронарные артерии, восстанавливая нормальное кровоснабжение миокарда. Это особенно важно для пациентов с тяжелыми формами стенокардии или после инфаркта миокарда.
Специалисты подчеркивают, что шунтирование может значительно улучшить качество жизни пациентов, снизить риск повторных сердечно-сосудистых событий и увеличить продолжительность жизни. Однако, как и любая операция, шунтирование имеет свои риски и противопоказания. Врачи рекомендуют тщательно оценивать состояние пациента и обсуждать все возможные варианты лечения, чтобы выбрать наиболее подходящий подход. Важно также помнить о необходимости последующей реабилитации и изменения образа жизни для достижения наилучших результатов.
https://youtube.com/watch?v=wzqrjHnXU5o
В чем заключается суть аортокоронарного шунтирования?
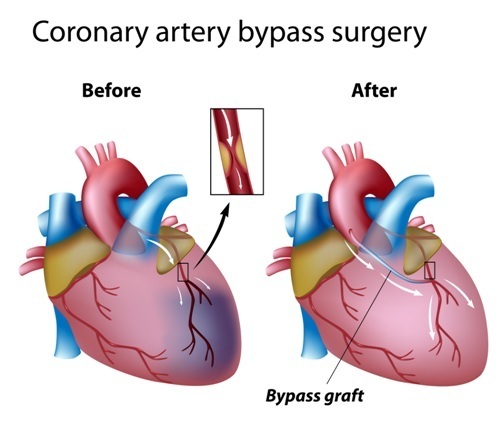
При ишемической болезни сердца, основной причиной которой является атеросклероз коронарных сосудов, может происходить закупорка одной или нескольких артерий сердца. Это приводит к значительной ишемии миокарда, что, в свою очередь, вызывает учащение приступов стенокардии и может привести к инфаркту миокарда. Для восстановления нормального кровообращения в сердечной мышце хирурги создают обходные пути, выполняя анастомоз с использованием вены, взятой из бедра, или артерии пациента, извлеченной из предплечья или внутренней поверхности грудной клетки. Один конец такого обходного сосуда соединяется с аортой, а другой вшивается в коронарную артерию ниже места сужения или закупорки. Если для шунта используется внутренняя грудная артерия, которая уже соединена с аортой, то один из ее концов пришивается к коронарному сосуду. Эта кардиохирургическая процедура называется аортокоронарным шунтированием.
Ранее для создания анастомоза использовались вены бедра, однако в настоящее время хирурги чаще предпочитают артериальные сосуды, так как они обладают большей долговечностью. Согласно статистическим данным, шунт из венозного бедренного сосуда сохраняет проходимость в течение 10 лет у 65% пациентов, в то время как артериальный шунт из внутренней грудной артерии функционирует у 98% прооперированных. При использовании лучевой артерии анастомоз сохраняет свою работоспособность на протяжении 5 лет у 83% больных.
Главная цель аортокоронарного шунтирования заключается в улучшении кровотока в области ишемии миокарда. После операции зона сердечной мышцы, испытывающая недостаток кровоснабжения, начинает получать достаточное количество крови, приступы стенокардии становятся реже или полностью исчезают, а риск инфаркта миокарда значительно снижается. В результате аортокоронарное шунтирование способствует увеличению продолжительности жизни пациента и снижает вероятность внезапной коронарной смерти.
Основными показаниями для проведения аортокоронарного шунтирования могут быть следующие состояния:
- сужение коронарных артерий более чем на 70%;
- сужение левой венечной артерии более чем на 50%;
- неэффективность чрескожной ангиопластики.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Что такое шунтирование сердца? | Хирургическая операция, направленная на восстановление нормального кровотока к сердечной мышце при сужении или закупорке коронарных артерий. | Создание обходного пути (шунта) для крови в обход пораженного участка артерии. |
| Показания к операции | Тяжелая ишемическая болезнь сердца (ИБС), стенокардия, инфаркт миокарда, неэффективность медикаментозного лечения или стентирования. | Решение о шунтировании принимается кардиохирургом на основе комплексной диагностики. |
| Как проводится операция? | Открытая операция на сердце с использованием аппарата искусственного кровообращения или минимально инвазивные методы. | В качестве шунта используются собственные сосуды пациента (вены с ноги, артерии с грудной клетки или предплечья). |
| Виды шунтирования | Аортокоронарное шунтирование (АКШ), маммарокоронарное шунтирование (МКШ), шунтирование с использованием лучевой артерии. | Выбор метода зависит от количества пораженных артерий и общего состояния пациента. |
| Риски и осложнения | Инфекции, кровотечения, аритмии, инсульт, инфаркт миокарда, почечная недостаточность. | Риски минимизируются благодаря современным технологиям и опыту хирургов. |
| Восстановление после операции | Длительный период реабилитации, включающий физические упражнения, диету, отказ от вредных привычек. | Важно строго следовать рекомендациям врача для успешного восстановления. |
| Прогноз после шунтирования | Значительное улучшение качества жизни, уменьшение симптомов ИБС, увеличение продолжительности жизни. | Эффективность операции зависит от соблюдения рекомендаций и образа жизни пациента. |
Виды аортокоронарного шунтирования
Существует несколько типов аортокоронарного шунтирования:
- С применением искусственного кровообращения и мерами по защите миокарда (кардиоплегия), что включает остановку сердца, а также фармакологическую или холодовую защиту сердечной мышцы.
- Без использования искусственного кровообращения с применением специального стабилизатора.
- Эндоскопические вмешательства с минимальными разрезами, которые могут проводиться как с искусственным кровообращением, так и без него.
В зависимости от типов сосудистых трансплантатов аортокоронарное шунтирование делится на:
- аутовенозное – когда для шунта используется венозный сосуд пациента;
- аутоартериальное – когда для шунта применяется лучевая артерия пациента;
- маммокоронарное – когда для шунта используется внутренняя грудная артерия пациента.
Выбор конкретного метода аортокоронарного шунтирования осуществляется индивидуально для каждого пациента.
https://youtube.com/watch?v=9dN_8S6eGNg
Подготовка к операции
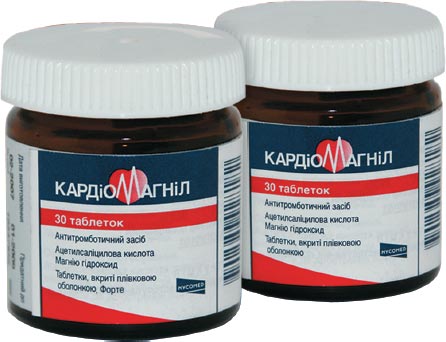
При принятии решения о проведении аортокоронарного шунтирования врач за 1-2 недели до операции обязательно пересматривает схему медикаментозного лечения и отменяет препараты, разжижающие кровь. К таким средствам относятся: Ибупрофен, Аспирин, Кардиомагнил, Напроксен и другие. Также пациенту следует сообщить врачу о всех безрецептурных препаратах и растительных добавках, которые он принимает.
Не менее важным является психологический настрой пациента перед аортокоронарным шунтированием. Врач и близкие должны поддержать пациента, помогая ему сформировать позитивный взгляд на предстоящую операцию и ее результаты.
Чаще всего пациента, которому необходимо аортокоронарное шунтирование, госпитализируют за 5-6 дней до операции. В этот период проводится полное обследование и подготовка к предстоящему вмешательству.
Перед аортокоронарным шунтированием пациенту могут быть назначены различные виды инструментальной и лабораторной диагностики:
- анализы крови и мочи;
- электрокардиограмма (ЭКГ);
- эхокардиография (Эхо-КГ);
- рентгенография;
- коронарография;
- ультразвуковое исследование органов брюшной полости;
- допплерография сосудов ног и головного мозга;
- и другие исследования при наличии сопутствующих заболеваний.
За день до операции пациента осматривает оперирующий кардиохирург и специалист по лечебной физкультуре и дыхательной гимнастике. Хирург объясняет все детали предстоящего вмешательства, и пациент подписывает необходимые документы.
Основные рекомендации по подготовке к аортокоронарному шунтированию включают:
- Последний прием пищи должен быть накануне вечером, не позже 18:00. После полуночи пациенту нельзя пить воду.
- Последний прием медикаментов следует осуществить сразу после ужина.
- Накануне операции пациенту проводят очистительную клизму.
- Накануне и утром перед операцией пациент должен принять душ.
- Перед операцией необходимо удалить волосы на груди и в местах, где будут брать трансплантат (ноги или запястья).
Как проводится аортокоронарное шунтирование?
За час до начала операции пациенту вводят седативные препараты. Затем его транспортируют в операционную на каталке и укладывают на операционный стол. После этого врачи начинают постоянный мониторинг жизненно важных показателей, устанавливают катетер в мочевой пузырь, а анестезиологи выполняют катетеризацию вены. Анестезиолог вводит пациента в состояние наркоза и устанавливает эндотрахеальную трубку, которая обеспечивает постоянную искусственную вентиляцию легких и подачу газовой смеси для наркоза.
Аортокоронарное шунтирование может осуществляться различными методами и выполняется в несколько этапов.
В данной статье мы рассмотрим ключевые этапы этой операции:
- Осуществляется доступ к сердцу, обычно для этого выполняется продольный разрез по средней линии грудины.
- На основании предыдущих ангиограмм и визуальной оценки хирург определяет место для установки шунта.
- Производится забор шунта: это может быть вена с ноги, лучевая артерия или внутренняя грудная артерия. Для предотвращения тромбообразования вводится Гепарин.
- Если операция проводится на неподвижном сердце, выполняется кардиоплегическая остановка и подключение аппарата для искусственного кровообращения.
- В случае операции на работающем сердце на область миокарда, где будет создан анастомоз, устанавливаются специальные стабилизирующие устройства.
- Накладывается шунт: кардиохирург подшивает один конец артерии или вены к аорте, а другой конец — к коронарной артерии ниже места сужения или закупорки.
- Восстанавливается деятельность сердца, и отключается аппарат искусственного кровообращения (если он использовался).
- Для нейтрализации действия Гепарина вводится Протамин.
- Устанавливается дренаж и ушивается операционная рана.
- Пациента переводят в реанимационное отделение.
Возможные осложнения
Как и любая хирургическая процедура, аортокоронарное шунтирование может привести к различным специфическим и неспецифическим осложнениям.
Специфические осложнения, возникающие в результате этой операции, связаны с нарушениями в работе сердца и сосудов. К ним относятся:
- инфаркты миокарда;
- острая сердечная недостаточность;
- аритмии;
- перикардит;
- инфекционный или травматический плеврит;
- флебит;
- сужение шунта;
- посткардиотомный синдром (боль и ощущение жара в грудной клетке);
- инсульты.
Неспецифические осложнения аортокоронарного шунтирования могут возникнуть при любом хирургическом вмешательстве. К ним относятся:
- инфицирование послеоперационной раны;
- пневмония;
- инфекции мочевыводящих путей;
- значительная кровопотеря;
- тромбоэмболия легочной артерии;
- расхождение грудины;
- лигатурные свищи;
- ухудшение когнитивных функций и памяти;
- образование келоидных рубцов;
- почечная недостаточность;
- легочная недостаточность.
Снизить риск осложнений после аортокоронарного шунтирования можно значительно. Для этого врачу необходимо своевременно выявлять пациентов с неблагоприятным анамнезом, правильно подготавливать их к операции и обеспечивать тщательное наблюдение после вмешательства. Пациенту же следует строго следовать всем рекомендациям врача, придерживаться назначенной диеты и полностью отказаться от курения.
Послеоперационный период в реанимации
После того как пациента перевели из операционной в реанимационное отделение, медицинский персонал продолжает осуществлять постоянный контроль всех жизненно важных показателей с помощью специального оборудования и регулярных лабораторных анализов, проводимых каждый час. Искусственная вентиляция легких продолжается до тех пор, пока дыхательная функция не восстановится полностью. После этого эндотрахеальная трубка удаляется, и пациент начинает дышать самостоятельно. Обычно это происходит в течение первых суток после операции.
Перед проведением операции врач обязан проинформировать пациента о том, что после окончания действия наркоза он проснется в реанимационном отделении, где его руки и ноги будут зафиксированы, а во рту будет находиться эндотрахеальная трубка. Такой подход помогает снизить уровень тревожности у пациента.
Время пребывания в палате кардиореанимации зависит от множества факторов: продолжительности операции, скорости восстановления самостоятельного дыхания и других индивидуальных характеристик здоровья пациента. В случае отсутствия осложнений пациента переводят в обычное отделение на следующий день после аортокоронарного шунтирования. При переводе в обычную палату у пациента удаляются катетеры из лучевой артерии и мочевого пузыря.
Послеоперационный период в отделении
В первые дни после перевода пациента из реанимации в отделение медицинский персонал продолжает внимательно контролировать жизненно важные показатели, такие как ЭКГ, эхокардиография, частота пульса и дыхания. Лабораторные анализы проводятся больному до двух раз в сутки. Врач назначает необходимые медикаменты, разрабатывает специальную диету и индивидуально подбирает комплекс лечебных и дыхательных упражнений.
Чаще всего пациентам назначаются следующие группы лекарств:
- антиагреганты: Аспирин, Тромбо АСС, Кардиомагнил, Кардио-аспирин;
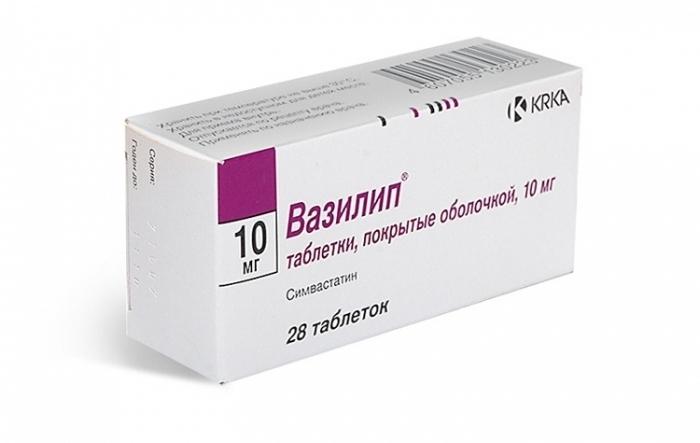
- статины: Вазилип, Зокор, Липримар, Лескол, Крестор;
- ингибиторы АПФ: Эналаприл, Ренитек, Престариум;
- бета-блокаторы: Небилет, Эгилок, Конкор.
Тем, кто перенес трансмуральный или обширный инфаркт миокарда, назначаются диуретики. При сочетании аортокоронарного шунтирования с заменой сердечных клапанов пациентам рекомендуется принимать непрямые антикоагулянты.
Крайне важно, чтобы после аортокоронарного шунтирования пациент отказался от курения. Никотиновая зависимость значительно увеличивает риск повторного появления стенокардии, а отказ от сигарет способствует снижению артериального давления и замедляет прогрессирование атеросклероза.
При отсутствии осложнений после аортокоронарного шунтирования наблюдение за пациентом в стационаре продолжается примерно 7-10 дней. Швы на груди и конечностях удаляются перед выпиской. Если шунт был взят из ноги, для предотвращения отека пациенту рекомендуется носить компрессионный чулок в течение первых 4-6 недель. Полное заживление грудины занимает около 6 недель, в течение которых пациенту следует избегать тяжелых физических нагрузок и поднятия тяжестей. Примерно через 1,5-2 месяца пациент может вернуться к работе, а полный процесс восстановления занимает около 6 месяцев.
Медицинская анимация на тему «Аортокоронарное шунтирование»:
https://youtube.com/watch?v=TVbeJ1mf8S8
Показания к аортокоронарному шунтированию
Аортокоронарное шунтирование (АКШ) является хирургической процедурой, направленной на восстановление нормального кровотока к сердечной мышце у пациентов с коронарной болезнью сердца (КБС). Показания к проведению этой операции определяются на основании клинических данных, результатов обследования и состояния пациента.
Одним из основных показаний к АКШ является наличие стенозов (сужений) коронарных артерий, которые приводят к недостаточному кровоснабжению миокарда. Это может проявляться в виде стенокардии, которая характеризуется болями в груди, возникающими при физической нагрузке или эмоциональном стрессе. Если медикаментозная терапия не приносит желаемых результатов, и симптомы продолжают ухудшаться, шунтирование может стать необходимым.
Кроме того, АКШ показано при наличии острых коронарных синдромов, таких как инфаркт миокарда, когда требуется срочное восстановление кровотока для предотвращения повреждения сердечной мышцы. В таких случаях операция может быть выполнена в экстренном порядке.
Также к показаниям относится наличие нескольких стенозов в коронарных артериях, особенно если они затрагивают главные артерии, такие как левая коронарная артерия. В таких ситуациях шунтирование может значительно улучшить прогноз и качество жизни пациента.
Важно отметить, что перед принятием решения о проведении АКШ врачи учитывают множество факторов, включая общее состояние здоровья пациента, наличие сопутствующих заболеваний (например, диабета, гипертонии), возраст и уровень физической активности. В некоторых случаях, когда состояние пациента позволяет, предпочтение может отдаваться менее инвазивным методам, таким как коронарная ангиопластика с установкой стента.
Таким образом, показания к аортокоронарному шунтированию основываются на комплексной оценке состояния пациента и степени поражения коронарных артерий, что позволяет выбрать наиболее эффективный и безопасный метод лечения для каждого конкретного случая.
Противопоказания к операции
Шунтирование сердца, хотя и является распространенной процедурой, не всегда подходит для всех пациентов. Существует ряд противопоказаний, которые могут сделать операцию рискованной или неэффективной. Прежде всего, важно учитывать общее состояние здоровья пациента и наличие сопутствующих заболеваний.
Одним из основных противопоказаний является наличие тяжелых заболеваний легких, таких как хроническая обструктивная болезнь легких (ХОБЛ) или тяжелая астма. Эти состояния могут значительно увеличить риск осложнений во время и после операции, так как анестезия и хирургическое вмешательство могут негативно сказаться на дыхательной функции.
Также стоит обратить внимание на состояние почек. Пациенты с хронической почечной недостаточностью могут не подходить для шунтирования, так как операция может усугубить их состояние и привести к необходимости диализа. В таких случаях врачи могут рекомендовать альтернативные методы лечения.
Сердечно-сосудистые заболевания, такие как тяжелая форма аортального стеноза или нестабильная стенокардия, также могут быть противопоказанием. Если у пациента наблюдаются серьезные нарушения ритма сердца или другие сердечные патологии, это может увеличить риск во время операции и в послеоперационный период.
Кроме того, психические расстройства, такие как тяжелая депрессия или шизофрения, могут стать препятствием для проведения шунтирования. Психологическое состояние пациента имеет значение, так как успешность операции во многом зависит от его готовности следовать рекомендациям врачей и соблюдать режим реабилитации.
Наконец, возраст пациента также может играть роль. Хотя шунтирование может проводиться у пожилых людей, наличие множества сопутствующих заболеваний и общее состояние здоровья могут сделать операцию нежелательной. В таких случаях врачи могут предложить консервативные методы лечения, направленные на улучшение качества жизни без необходимости хирургического вмешательства.
Таким образом, перед принятием решения о шунтировании сердца необходимо провести тщательное обследование и оценить все возможные риски. Консультация с кардиологом и другими специалистами поможет определить, подходит ли данная операция конкретному пациенту, и какие альтернативные методы лечения могут быть более безопасными и эффективными.
Прогноз и долгосрочные результаты после шунтирования
Шунтирование сердца, или коронарное шунтирование, представляет собой хирургическую процедуру, направленную на восстановление нормального кровотока к сердечной мышце. В большинстве случаев операция проводится у пациентов с коронарной болезнью сердца, когда артерии, снабжающие сердце кровью, сужены или заблокированы. Основной целью шунтирования является улучшение кровоснабжения сердца, что, в свою очередь, может снизить риск сердечного приступа и улучшить качество жизни пациента.
После операции большинство пациентов отмечают значительное улучшение состояния, включая уменьшение симптомов стенокардии (боли в груди) и повышение физической активности. Однако важно понимать, что шунтирование не является окончательным решением проблемы. На протяжении времени шунты могут подвергаться атеросклеротическим изменениям, что может привести к повторному сужению или блокировке. Поэтому регулярное медицинское наблюдение и контроль состояния сердечно-сосудистой системы являются необходимыми.
Долгосрочные результаты шунтирования также зависят от образа жизни пациента. Здоровое питание, регулярные физические нагрузки, отказ от курения и контроль уровня холестерина и артериального давления могут значительно повысить шансы на успешное долгосрочное функционирование шунтов. Исследования показывают, что пациенты, которые активно следят за своим здоровьем и придерживаются рекомендаций врачей, имеют более высокие шансы на благоприятный исход после шунтирования.
Кроме того, важно учитывать, что у некоторых пациентов могут возникнуть осложнения после операции, такие как инфекции, тромбообразование или проблемы с сердечным ритмом. Эти факторы могут негативно сказаться на общем прогнозе и требуют внимательного наблюдения и, при необходимости, дополнительного лечения.
В заключение, прогноз и долгосрочные результаты после шунтирования сердца могут быть весьма положительными, особенно при условии соблюдения рекомендаций врачей и активного участия пациента в поддержании своего здоровья. Регулярные обследования и контроль состояния сердечно-сосудистой системы играют ключевую роль в успешном восстановлении и предотвращении возможных осложнений.