Синдром WPW (Уоллеса-Паркинсона-Уайта) — это врожденное заболевание сердца, связанное с дополнительным проводящим путем между предсердиями и желудочками. Оно может вызывать нарушения сердечного ритма и требует тщательного мониторинга. В статье рассмотрим ЭКГ-признаки синдрома WPW и рекомендации кардиолога по его диагностике и лечению. Понимание синдрома WPW поможет пациентам и врачам своевременно выявлять и корректировать осложнения, что важно для здоровья сердечно-сосудистой системы.
Что это такое
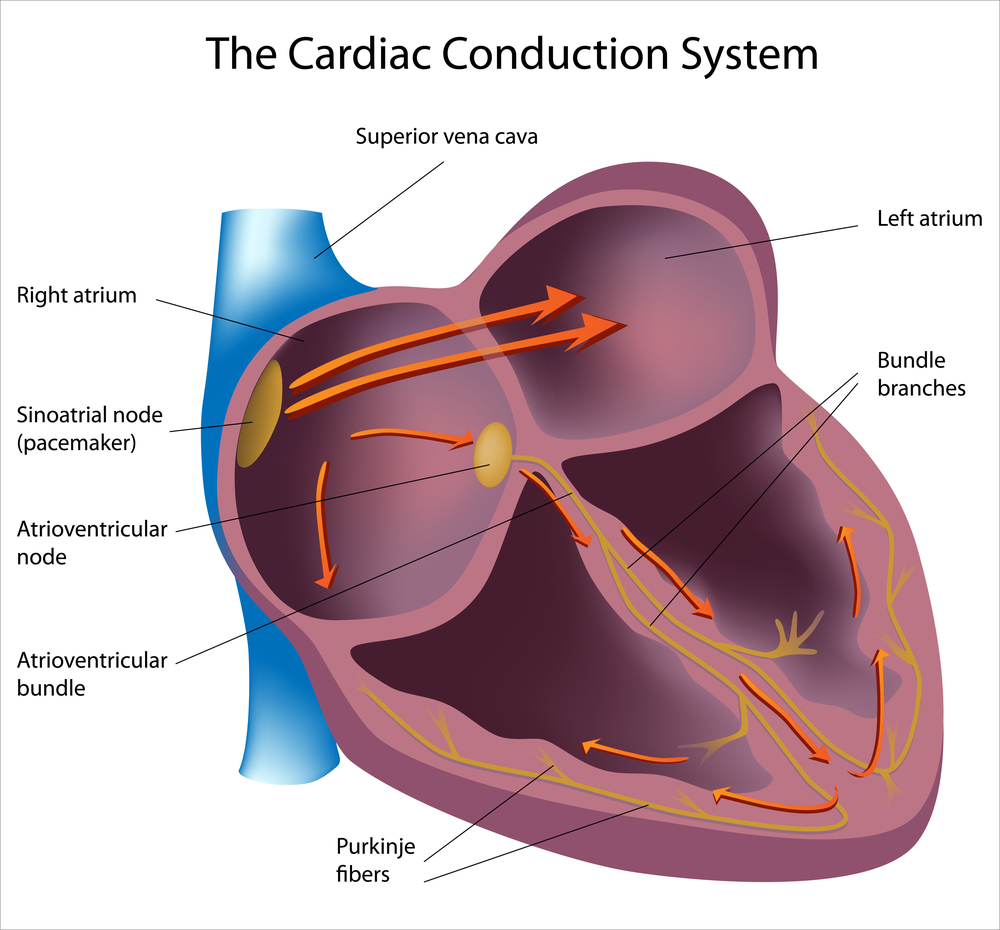
В нормальных условиях электрические импульсы сердца проходят по проводящим путям от правого предсердия к желудочкам, временно задерживаясь в атриовентрикулярном узле, который представляет собой скопление клеток между ними. При синдроме WPW импульсы обходят атриовентрикулярный узел через дополнительный проводящий путь, известный как пучок Кента. В результате этого задержка импульса отсутствует, и желудочки начинают сокращаться раньше времени. Таким образом, синдром WPW характеризуется предвозбуждением желудочков.
Синдром WPW встречается у 2-4 человек на 1000 населения, причем мужчины страдают от него чаще, чем женщины. Обычно он проявляется в молодом возрасте. С течением времени проводимость по дополнительному пути может ухудшаться, и с возрастом симптомы синдрома WPW могут исчезать.
Чаще всего синдром WPW не сопровождается другими сердечными заболеваниями. Однако он может быть связан с аномалией Эбштейна, гипертрофической и дилатационной кардиомиопатиями, а также пролапсом митрального клапана.
Синдром WPW является основанием для освобождения от призыва на срочную военную службу с присвоением категории годности «В».
Синдром WPW (Уоллеса-Паркинсона-Уайта) представляет собой аномалию проводимости сердца, которая может быть выявлена на электрокардиограмме (ЭКГ). Врачи отмечают, что этот синдром характеризуется наличием дополнительного проводящего пути между предсердиями и желудочками, что может приводить к тахикардиям. На ЭКГ это проявляется характерной «дельта-волной», которая указывает на преждевременное возбуждение желудочков.
Кардиологи рекомендуют пациентам с диагнозом WPW проходить регулярные обследования, чтобы контролировать состояние и избегать потенциальных осложнений. Важно также обратить внимание на симптомы, такие как учащенное сердцебиение, головокружение или обмороки. В некоторых случаях может потребоваться медикаментозное лечение или даже катетерная абляция для устранения дополнительного проводящего пути. Врачи подчеркивают, что своевременная диагностика и адекватное лечение могут значительно улучшить качество жизни пациентов с синдромом WPW.
https://youtube.com/watch?v=9aJJ3cjii8Y
Изменения на электрокардиограмме
Отмечается сокращение интервала P-Q до менее 0,12 секунды, что свидетельствует о более быстром проведении импульса от предсердий к желудочкам.
Комплекс QRS имеет деформацию и расширение, а в его начальной части наблюдается пологий наклон, известный как дельта-волна. Это указывает на проведение импульса по дополнительному пути.
Синдром WPW может проявляться как в явной, так и в скрытой форме. Явный синдром характеризуется постоянными или периодическими электрокардиографическими признаками (преходящий синдром WPW). Скрытая форма синдрома WPW становится заметной только при возникновении пароксизмальных аритмий.
| Аспект | Описание | Рекомендации кардиолога |
|---|---|---|
| Что такое синдром WPW? | Синдром Вольфа-Паркинсона-Уайта (WPW) – это врожденное состояние, при котором в сердце присутствует дополнительный электрический путь (пучок Кента), соединяющий предсердия и желудочки, минуя атриовентрикулярный узел. Это приводит к преждевременному возбуждению желудочков и может вызывать тахиаритмии. | Диагностика: ЭКГ в 12 отведениях, суточное мониторирование ЭКГ по Холтеру, электрофизиологическое исследование (ЭФИ). |
| Признаки WPW на ЭКГ | 1. Короткий интервал PR: менее 0.12 секунды. 2. Дельта-волна: медленный подъем начальной части комплекса QRS, придающий ему характерную «зазубренность». 3. Расширенный комплекс QRS: более 0.10 секунды. 4. Вторичные изменения сегмента ST и зубца T. |
Важно: Наличие этих признаков не всегда означает наличие симптомов. Бессимптомный WPW требует наблюдения. |
| Симптомы, связанные с WPW | 1. Пароксизмальная наджелудочковая тахикардия (ПНЖТ): внезапное учащение сердцебиения (150-250 ударов в минуту), сопровождающееся головокружением, одышкой, слабостью. 2. Фибрилляция предсердий (ФП) с быстрым проведением по дополнительному пути: опасное состояние, которое может привести к фибрилляции желудочков и внезапной сердечной смерти. 3. Редко: обмороки, боли в груди. |
При появлении симптомов: Немедленно обратиться к врачу. Избегать факторов, провоцирующих аритмии (стресс, алкоголь, кофеин). |
| Лечение WPW | 1. Медикаментозное: Антиаритмические препараты (например, бета-блокаторы, блокаторы кальциевых каналов, препараты I и III классов) для контроля частоты сердечных сокращений и предотвращения приступов. 2. Катетерная аблация: Радиочастотное или криоабляционное разрушение дополнительного пути. Является основным методом радикального лечения. 3. Хирургическое лечение: В редких случаях, при неэффективности аблации или наличии других показаний. |
Выбор метода лечения: Зависит от симптомов, риска внезапной смерти, возраста пациента и сопутствующих заболеваний. Обсудить все варианты с кардиологом-аритмологом. |
| Прогноз и образ жизни | При бессимптомном течении прогноз благоприятный, но требуется регулярное наблюдение. При наличии симптомов и успешном лечении прогноз также хороший. Образ жизни: Умеренные физические нагрузки, отказ от вредных привычек, контроль стресса. |
Регулярные осмотры: Ежегодные консультации кардиолога, ЭКГ, при необходимости – Холтеровское мониторирование. Соблюдение всех рекомендаций врача. |
Симптомы и осложнения
Синдром WPW в половине случаев не проявляет себя клинически. В таких ситуациях его иногда называют изолированным электрокардиографическим феноменом WPW.
Около 50% пациентов с данным синдромом испытывают пароксизмальные аритмии, которые представляют собой приступы нарушений сердечного ритма с высокой частотой сокращений.
В 80% случаев аритмии проявляются в виде реципрокных наджелудочковых тахикардий. В 15% случаев наблюдается фибрилляция предсердий, а в 5% — трепетание предсердий.
Приступ тахикардии может сопровождаться ощущением учащенного сердцебиения, одышкой, головокружением, слабостью, потливостью и чувством перебоев в работе сердца. Иногда возникает давящая или сжимающая боль за грудиной, что может свидетельствовать о нехватке кислорода в миокарде. Приступы не зависят от физической нагрузки. В некоторых случаях пароксизмы проходят самостоятельно, а в других требуется применение антиаритмических средств или кардиоверсия для восстановления синусового ритма с помощью электрического разряда.
https://youtube.com/watch?v=2c1wWtVT1w0
Диагностика
Синдром WPW можно выявить с помощью электрокардиографии. В ситуациях, когда синдром является преходящим, диагностика осуществляется с применением суточного мониторинга электрокардиограммы (Холтеровского мониторинга).
Если синдром WPW подтверждается, рекомендуется провести электрофизиологическое исследование сердца.
Лечение
Бессимптомное течение синдрома WPW не требует специального лечения. Обычно пациентам рекомендуется проходить ежегодное суточное мониторирование электрокардиограммы. Для представителей определенных профессий, таких как летчики, водолазы и водители общественного транспорта, дополнительно проводится электрофизиологическое исследование.
В случаях обморочных состояний выполняется внутрисердечное электрофизиологическое исследование с последующим разрушением (деструкцией) дополнительного проводящего пути. Катетерная деструкция позволяет устранить дополнительный путь возбуждения желудочков, что приводит к нормальному возбуждению через атриовентрикулярный узел. Этот метод лечения демонстрирует высокую эффективность — около 95% случаев. Он особенно рекомендован для молодых пациентов, а также в ситуациях, когда антиаритмические препараты оказываются неэффективными или плохо переносятся.
При возникновении пароксизмальных наджелудочковых тахикардий синусовый ритм восстанавливается с помощью антиаритмических средств. При частых приступах может быть назначено длительное применение этих препаратов в профилактических целях.
Фибрилляция предсердий требует восстановления синусового ритма, так как эта аритмия при синдроме WPW может привести к фибрилляции желудочков, что представляет серьезную угрозу для жизни пациента. Для предотвращения приступов фибрилляции предсердий (мерцательной аритмии) применяются катетерная деструкция дополнительных проводящих путей или антиаритмическая терапия.
Анимированное видео на тему «WPW (синдром Вольфа-Паркинсона-Уайта)» (англ.):
https://youtube.com/watch?v=JIRWLObizfQ
Причины возникновения синдрома WPW
Синдром WPW (синдром Уольфа-Паркинсона-Уайта) является одной из форм предсердной тахикардии, которая возникает из-за наличия дополнительного проводящего пути между предсердиями и желудочками сердца. Этот дополнительный путь, называемый аксессорной проводящей системой, может привести к аномальному электрическому импульсу, который обходит нормальный путь проведения через атриовентрикулярный узел. В результате этого возникает риск развития тахикардии и других аритмий.
Основные причины возникновения синдрома WPW включают:
- Генетическая предрасположенность: Синдром WPW может быть наследственным, и у некоторых пациентов наблюдается семейная история данного состояния. Генетические мутации могут способствовать образованию дополнительных проводящих путей.
- Анатомические аномалии: У некоторых людей синдром WPW может быть связан с аномалиями в структуре сердца, такими как врожденные пороки сердца. Эти аномалии могут способствовать образованию дополнительных проводящих путей.
- Влияние на сердечно-сосудистую систему: Некоторые факторы, такие как физическая нагрузка, стресс или употребление определенных веществ (например, кофеина или алкоголя), могут провоцировать развитие аритмий у пациентов с синдромом WPW.
- Возраст: Синдром WPW чаще всего диагностируется у молодых людей, особенно в возрасте от 15 до 30 лет. Однако он может проявляться в любом возрасте.
Важно отметить, что не у всех людей с синдромом WPW возникают симптомы или осложнения. У некоторых пациентов заболевание может протекать бессимптомно и быть обнаружено случайно при проведении ЭКГ. Тем не менее, у других могут возникать серьезные аритмии, которые требуют медицинского вмешательства.
При наличии синдрома WPW важно регулярно проходить обследования у кардиолога, чтобы контролировать состояние сердца и предотвращать возможные осложнения. Врач может рекомендовать различные методы лечения, включая медикаментозную терапию или катетерную абляцию, в зависимости от тяжести симптомов и индивидуальных особенностей пациента.
Профилактика и образ жизни
Профилактика синдрома WPW (синдром Вольфа-Паркинсона-Уайта) и поддержание здорового образа жизни играют ключевую роль в управлении состоянием пациентов с этим заболеванием. Основной целью профилактических мероприятий является снижение риска возникновения приступов тахикардии и улучшение общего состояния сердечно-сосудистой системы.
Во-первых, важно регулярно проходить медицинские обследования и контролировать состояние сердца. Пациентам с синдромом WPW рекомендуется посещать кардиолога не реже одного раза в год, а также выполнять все предписанные врачом исследования, такие как ЭКГ и эхокардиография.
Во-вторых, следует обратить внимание на образ жизни. Здоровое питание, богатое витаминами и минералами, может помочь укрепить сердечно-сосудистую систему. Рекомендуется включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирных источников белка. Избегайте избыточного потребления кофеина, алкоголя и других стимуляторов, которые могут провоцировать учащенное сердцебиение и приступы.
Физическая активность также играет важную роль в профилактике. Регулярные умеренные физические нагрузки, такие как ходьба, плавание или йога, могут улучшить общее состояние здоровья и снизить уровень стресса. Однако перед началом любой физической активности необходимо проконсультироваться с врачом, чтобы избежать перегрузок и травм.
Управление стрессом является еще одним важным аспектом. Хронический стресс может негативно сказаться на сердечно-сосудистой системе и спровоцировать приступы. Рекомендуется использовать методы релаксации, такие как медитация, дыхательные упражнения и занятия хобби, которые приносят удовольствие и помогают расслабиться.
Кроме того, важно избегать курения и других вредных привычек, которые могут ухудшить состояние сердца. Если у пациента есть сопутствующие заболевания, такие как гипертония или диабет, необходимо следить за их контролем и соблюдать рекомендации врача.
Наконец, важно быть внимательным к своему организму. При появлении симптомов, таких как учащенное сердцебиение, головокружение или обмороки, необходимо немедленно обратиться за медицинской помощью. Своевременное обращение к врачу может предотвратить серьезные осложнения и улучшить качество жизни пациента.
Прогноз и долгосрочные последствия
Прогноз при синдроме WPW (синдром Уоллеса-Паркинсона-Уайта) в значительной степени зависит от индивидуальных особенностей пациента, наличия сопутствующих заболеваний и характера клинической картины. В большинстве случаев, при отсутствии серьезных осложнений, пациенты с этим синдромом могут вести полноценную жизнь. Однако важно понимать, что синдром WPW может быть связан с риском развития аритмий, которые могут привести к более серьезным последствиям.
Одним из основных факторов, влияющих на прогноз, является наличие или отсутствие симптомов. У пациентов, у которых синдром протекает бессимптомно, риск серьезных осложнений, как правило, невысок. Тем не менее, у тех, кто испытывает частые приступы тахикардии или другие аритмии, вероятность развития более серьезных состояний, таких как фибрилляция предсердий, значительно возрастает. Это состояние может привести к тромбообразованию и, как следствие, к инсульту.
Долгосрочные последствия синдрома WPW могут включать в себя:
- Аритмии: У пациентов с синдромом WPW может развиваться пароксизмальная тахикардия, которая требует медицинского вмешательства. В некоторых случаях может потребоваться абляция, чтобы устранить дополнительные проводящие пути.
- Риск сердечно-сосудистых заболеваний: Исследования показывают, что у пациентов с WPW может быть повышенный риск развития сердечно-сосудистых заболеваний, особенно если у них есть другие факторы риска, такие как гипертония или диабет.
- Психологические аспекты: Частые приступы аритмии могут вызывать у пациентов страх и тревогу, что в свою очередь может негативно сказаться на качестве жизни.
Важно отметить, что регулярное наблюдение у кардиолога и выполнение всех рекомендаций врача могут значительно снизить риск осложнений. В некоторых случаях может быть рекомендовано проведение электрофизиологического исследования для более точной оценки состояния сердца и выбора оптимальной тактики лечения.
Таким образом, прогноз при синдроме WPW может быть благоприятным, если пациент соблюдает рекомендации врача и проходит регулярные обследования. Однако важно быть внимательным к своему состоянию и не игнорировать симптомы, которые могут указывать на развитие аритмий или других сердечно-сосудистых заболеваний.