Аритмия сердца — это нарушение ритма сердечных сокращений, проявляющееся в различных формах и способное иметь серьезные последствия для здоровья. Аритмия вызывает дискомфорт и может привести к инсульту или сердечной недостаточности. В статье рассмотрим основные виды аритмий, их причины и потенциальные опасности, а также важность своевременной диагностики и лечения. Эта информация будет полезна пациентам и специалистам, стремящимся повысить осведомленность о проблемах сердечно-сосудистой системы.
Механизм развития аритмий
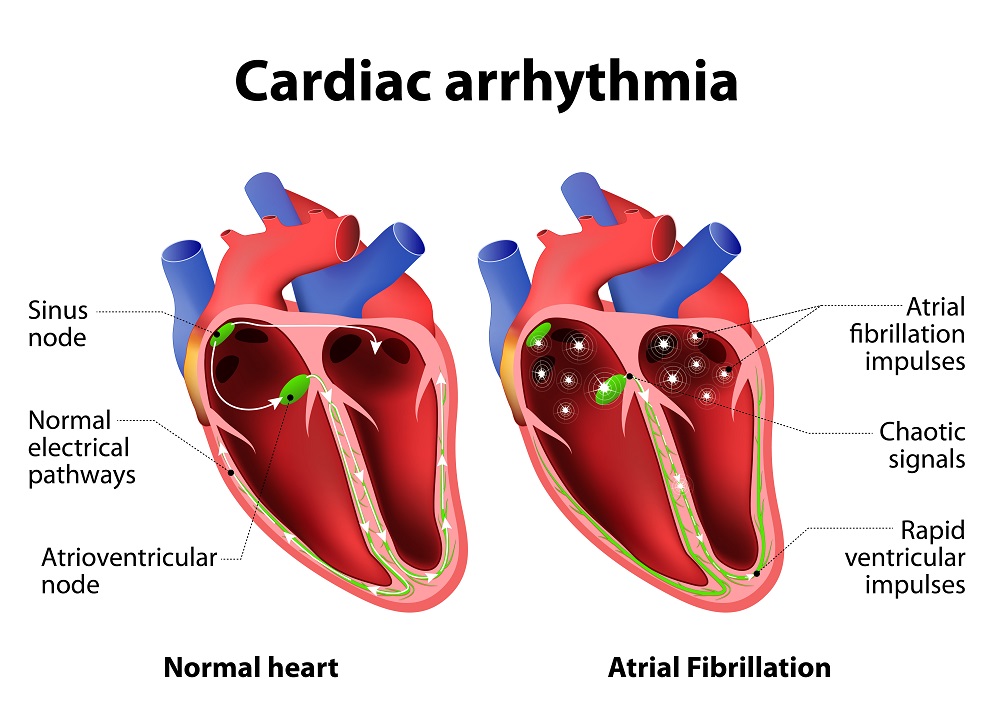
В нормальных условиях сердце человека сокращается с частотой 60-80 ударов в минуту, поддерживая определенный ритм. Этот ритм регулируется и создается скоплением нервных клеток, известным как синусовый узел, который находится в верхней части миокарда правого предсердия. Когда возникает импульс из синусового узла, он распространяется по всем отделам сердца. Некоторые импульсы вызывают сокращение предсердий, в то время как другие направляются в атриовентрикулярный узел (AV-узел). В этом узле происходит замедление импульсов, что дает предсердиям достаточно времени для полного сокращения и перекачки крови в желудочки. Затем импульс проходит по пучку Гиса, который делится на две ножки: правая направляет импульсы к правому желудочку, а левая – к левому.
Нарушения в работе проводящей системы сердца могут быть вызваны следующими факторами:
- сбой в образовании импульса в одном из узлов проводящей системы;
- проблемы с проведением импульсов через один из узлов проводящей системы.
Когда происходит сбой в работе одной из «электростанций», может развиться аритмия, которая проявляется в виде брадикардии (замедление сердечных сокращений) или тахикардии (учащение сердечных сокращений), а также нарушением нормального ритма.
Аритмия сердца представляет собой нарушение нормального ритма сердечных сокращений и может иметь серьезные последствия для здоровья. Врачи подчеркивают, что некоторые виды аритмий, такие как фибрилляция предсердий, могут привести к образованию тромбов и увеличивают риск инсульта. Другие, например, желудочковые тахикардии, могут вызвать резкое ухудшение состояния и даже остановку сердца. Специалисты отмечают, что важно своевременно диагностировать и лечить аритмии, так как многие из них могут быть асимптомными. Регулярные обследования и мониторинг сердечного ритма помогают выявить проблему на ранних стадиях, что значительно повышает шансы на успешное лечение и предотвращение осложнений. Врачи рекомендуют обращать внимание на симптомы, такие как учащенное сердцебиение, головокружение и одышка, и не игнорировать их.
https://youtube.com/watch?v=IMHdYLjb-Jw
Виды аритмий
Аритмия может классифицироваться по различным критериям, включая источник ее возникновения:
- атриовентрикулярная;
- предсердная;
- наджелудочковая;
- желудочковая.
В зависимости от количества источников аритмии делятся на:
- монотопные аритмии;
- политопные аритмии.
Причины возникновения аритмии могут быть связаны с:
- изменениями ритма в синусовом узле;
- нарушениями проводимости.
По характеру нарушений проводимости импульса аритмия может быть:
- с уменьшенной проводимостью;
- с увеличенной проводимостью.
Изменения ритма в синусовом узле могут привести к следующим видам аритмий:
- синусовая тахикардия: частота сердечных сокращений превышает 90 ударов в минуту, ощущается как сердцебиение, может быть вызвана сильными эмоциональными и физическими нагрузками, лихорадкой и, в редких случаях, заболеваниями сердца;
- синусовая брадикардия: частота сердечных сокращений снижается до 55 и менее ударов в минуту, сопровождается дискомфортом, общей слабостью, головокружением, может быть вызвана гипотонией, снижением функций щитовидной железы или сердечными заболеваниями;
- синусовая аритмия: характеризуется неправильным чередованием сердечных сокращений, часто встречается у детей и подростков, может быть функционально связана с дыханием (при вдохе частота сердечных сокращений увеличивается, а при выдохе – уменьшается), как правило, не требует лечения;
- синдром слабости синусового узла: проявляется брадикардией или брадиаритмией с пароксизмами мерцательной аритмии и экстрасистолией, может протекать бессимптомно или сопровождаться слабостью, сердцебиением и обмороками, вызывается нарушениями в работе вегетативной нервной системы, сердечными заболеваниями, травмами сердца, отравлениями и приемом некоторых медикаментов.
При нарушении возбудимости (способности клеток миокарда генерировать импульс для потенциала действия) могут развиваться следующие виды аритмий:
- пароксизмальная тахикардия: частота правильных сердечных сокращений достигает 140-240 ударов в минуту, эпизоды тахикардии начинаются и заканчиваются внезапно, могут длиться от нескольких секунд до нескольких часов, сопровождаются слабостью, ощущением кома в горле, головокружением, тошнотой, повышенным потоотделением и учащенным мочеиспусканием, могут быть вызваны сердечными заболеваниями, гипертонией, пневмонией, дифтерией, сепсисом, а также неконтролируемым приемом эфедрина, сердечных гликозидов, диуретиков и хинидина;
- экстрасистолия: проявляется преждевременным (внеочередным) сокращением миокарда, ощущается как сильный толчок или замирание в области сердца, может сопровождаться пульсацией в подложечной области, тревожностью, потливостью, бледностью, чувством нехватки воздуха или обмороками, может быть вызвана функциональными причинами (эмоциональное перенапряжение, вегетативные расстройства, злоупотребление кофеином, алкоголем и никотином) или органическими заболеваниями сердца.
| Вид аритмии | Описание | Чем опасна |
|---|---|---|
| Тахикардия | Учащенное сердцебиение (более 100 ударов в минуту в покое). | Может привести к сердечной недостаточности, инсульту, внезапной сердечной смерти. |
| Брадикардия | Замедленное сердцебиение (менее 60 ударов в минуту в покое). | Вызывает головокружение, обмороки, усталость, может потребовать установки кардиостимулятора. |
| Экстрасистолия | Преждевременные сокращения сердца, ощущаемые как «перебои» или «замирания». | В большинстве случаев доброкачественна, но частые или сложные экстрасистолы могут указывать на серьезные проблемы и увеличивать риск других аритмий. |
| Мерцательная аритмия (фибрилляция предсердий) | Хаотичное, нерегулярное сокращение предсердий. | Наиболее частая причина ишемического инсульта, может привести к сердечной недостаточности. |
| Трепетание предсердий | Регулярные, но очень частые сокращения предсердий. | Повышенный риск инсульта, может перейти в мерцательную аритмию. |
| Желудочковая тахикардия | Учащенное сердцебиение, исходящее из желудочков сердца. | Потенциально жизнеугрожающее состояние, может привести к фибрилляции желудочков и внезапной сердечной смерти. |
| Фибрилляция желудочков | Хаотичное, неэффективное сокращение желудочков. | Немедленная остановка кровообращения, без экстренной помощи приводит к смерти. |
| Синдром слабости синусового узла | Нарушение функции естественного водителя ритма сердца. | Может вызывать брадикардию, паузы в сердцебиении, обмороки, требует установки кардиостимулятора. |
| Блокады сердца | Нарушение проведения электрического импульса по проводящей системе сердца. | В зависимости от степени могут быть бессимптомными или вызывать головокружение, обмороки, сердечную недостаточность, требовать кардиостимулятора. |
Опасность аритмий
Тип аритмии определяет уровень ее опасности. Например, синусовая аритмия обычно не требует специального лечения и часто проходит сама по себе. Она чаще встречается у детей и подростков. В некоторых случаях синусовая аритмия может указывать на наличие серьезных заболеваний, таких как сердечная недостаточность, опухоли головного мозга, анемия, невроз или инфекции. Этот тип аритмии может представлять значительную угрозу во время беременности, так как частота ее проявлений может увеличиваться, что в свою очередь способно негативно сказаться на здоровье как плода, так и матери.
Одной из наиболее опасных форм нарушений сердечного ритма является мерцательная аритмия, которая может привести к сердечной недостаточности, тромбоэмболии и даже остановке сердца. Приступы этой аритмии могут быть вызваны различными заболеваниями сердца, воздействием электрического тока, чрезмерным употреблением алкоголя, инсультом, сильным стрессом, хирургическими вмешательствами или передозировкой некоторых медикаментов. Мерцательная аритмия сопровождается тахикардией, болями за грудиной, ишемией миокарда (вплоть до инфаркта), изменениями на ЭКГ (мерцание предсердий) и сердечной недостаточностью. В случаях тяжелых заболеваний, вызвавших мерцательную аритмию, пациенту может быть рекомендован постоянный прием противоаритмических препаратов, в то время как при редких проявлениях этого нарушения специфическое лечение может не назначаться.
Тяжелые приступы полных или неполных блокад сердца могут привести к стенокардии, ишемии мозга, сердечной недостаточности и внезапной смерти, так как во время этих приступов замедляется или полностью прекращается проведение импульсов по миокарду. При неполных поперечных блокадах у пациента наблюдается выпадение сердечных тонов и пульса, а при полных блокадах пульс замедляется (менее 40 ударов в минуту), что может привести к приступу Морганьи-Адамса–Стокса (обморок, судороги).
https://youtube.com/watch?v=NzbavoyEmnY
Причины аритмий
Различные заболевания и предрасполагающие факторы могут стать причиной возникновения сердечной аритмии. Периодические экстрасистолы могут наблюдаться даже у совершенно здоровых людей. Они могут возникать под воздействием физического или эмоционального стресса, а также из-за употребления алкоголя, никотина, кофеина и некоторых медикаментов.
Патологические аритмии, как правило, развиваются на фоне различных заболеваний. К их причинам относятся:
- сердечные заболевания: ишемическая болезнь сердца, кардиомиопатия, пороки сердца, миокардиты;
- прием медикаментов, таких как сердечные гликозиды, диуретики, антиаритмические препараты, симпатомиметики;
- токсические воздействия: наркотики, алкоголь, никотин, тиреотоксикоз, укусы насекомых;
- нарушения электролитного баланса: гипо- и гиперкалиемия, гиперкальциемия, гипомагниемия и другие;
- поражения нервной системы: опухоли мозга, нарушения мозгового кровообращения, черепно-мозговые травмы, неврозы, стрессы;
- аритмии с неясной причиной (идиопатические).
Как и любое другое заболевание, аритмия требует лечения и профилактики. При появлении этого симптома пациенту необходимо пройти обследование для выявления причины нарушения сердечного ритма. Для терапии этого состояния могут использоваться как медикаментозные, так и хирургические методы.
Кроме того, пациентам рекомендуется придерживаться следующих рекомендаций:
- соблюдать режим дня;
- ограничивать физическую активность;
- отказаться от курения, употребления наркотиков и алкоголя;
- регулярно контролировать уровень сахара в крови, артериальное давление и массу тела;
- следить за сбалансированным питанием;
- своевременно лечить любые инфекционные заболевания, сердечно-сосудистые патологии, а также заболевания щитовидной железы и надпочечников.
Следование этим простым рекомендациям поможет значительно снизить риск инвалидности и продлить активную жизнь на многие годы.
В передаче «Доброе утро» доктор Павел Евдокименко рассказывает о том, что такое аритмия, о причинах ее возникновения и принципах лечения.
https://youtube.com/watch?v=KTWlnDgSJxg
Симптомы аритмий
Аритмия сердца может проявляться различными симптомами, которые зависят от типа аритмии, ее тяжести и общего состояния здоровья пациента. Некоторые люди могут не испытывать никаких симптомов, в то время как другие могут ощущать значительное ухудшение самочувствия. Рассмотрим основные симптомы, которые могут указывать на наличие аритмии.
1. Учащенное сердцебиение (тахикардия): Это состояние, при котором сердце бьется быстрее, чем обычно, часто превышая 100 ударов в минуту. Пациенты могут ощущать, как сердце «прыгает» или «бьется в груди».
2. Замедленное сердцебиение (брадикардия): В этом случае частота сердечных сокращений снижается до менее чем 60 ударов в минуту. Это может вызывать чувство усталости, головокружение и даже обмороки.
3. Прерывающееся сердцебиение: Некоторые пациенты могут ощущать эпизоды, когда сердце на мгновение «остановится» или «перепрыгнет» удар. Это может быть связано с экстрасистолией, когда возникают дополнительные сокращения сердца.
4. Одышка: При аритмии может возникать одышка, особенно во время физической активности. Это связано с тем, что неэффективное сокращение сердца может приводить к недостаточному кровоснабжению органов и тканей.
5. Головокружение и обмороки: Из-за недостаточного кровоснабжения мозга пациенты могут испытывать головокружение, слабость или даже потерю сознания. Это особенно опасно, так как может привести к падениям и травмам.
6. Боль в груди: Некоторые виды аритмий могут вызывать дискомфорт или боль в области груди, что может быть связано с недостаточным кровоснабжением сердечной мышцы.
7. Усталость: Хроническая усталость и слабость могут быть следствием аритмии, так как сердце не может эффективно перекачивать кровь, что приводит к снижению уровня энергии.
Важно отметить, что симптомы аритмии могут варьироваться от легких до тяжелых и могут быть схожи с симптомами других заболеваний. Поэтому при появлении любых из перечисленных симптомов необходимо обратиться к врачу для диагностики и назначения соответствующего лечения.
Диагностика аритмий
Диагностика аритмий сердца является важным этапом в определении состояния сердечно-сосудистой системы и выбора соответствующего лечения. Основные методы диагностики включают в себя клинический осмотр, электрокардиографию (ЭКГ), мониторирование сердечного ритма и дополнительные исследования.
Первым шагом в диагностике аритмий является сбор анамнеза и физикальное обследование пациента. Врач обращает внимание на симптомы, такие как учащенное сердцебиение, перебои в работе сердца, головокружение, одышку или обмороки. Эти симптомы могут указывать на наличие аритмии и требуют дальнейшего обследования.
Электрокардиография (ЭКГ) является основным методом диагностики аритмий. Этот неинвазивный тест позволяет зарегистрировать электрическую активность сердца и выявить различные нарушения ритма. ЭКГ может быть выполнена в покое или в условиях физической нагрузки. В некоторых случаях для более точной диагностики может потребоваться холтеровское мониторирование — суточная запись ЭКГ, которая позволяет выявить эпизоды аритмии, которые могут не проявляться в момент обследования.
Кроме того, для диагностики аритмий могут использоваться такие методы, как эхокардиография, которая позволяет оценить структуру и функцию сердца, а также стресс-тесты, которые помогают определить, как сердце реагирует на физическую нагрузку. В некоторых случаях может потребоваться проведение электрофизиологического исследования, которое позволяет более детально изучить электрическую активность сердца и выявить источники аритмии.
Важно отметить, что диагностика аритмий требует комплексного подхода и может включать в себя комбинацию различных методов. Это позволяет врачу получить полное представление о состоянии пациента и выбрать наиболее эффективное лечение. Раннее выявление и правильная диагностика аритмий могут значительно снизить риск серьезных осложнений, таких как инсульт или сердечная недостаточность.
Методы лечения аритмий
Лечение аритмий сердца может варьироваться в зависимости от типа аритмии, ее причины, тяжести симптомов и общего состояния здоровья пациента. Существует несколько основных методов, которые могут быть использованы для коррекции сердечного ритма и улучшения качества жизни пациентов.
Медикаментозное лечение является одним из наиболее распространенных способов управления аритмиями. Врач может назначить антиаритмические препараты, которые помогают нормализовать сердечный ритм. Эти лекарства могут быть разделены на несколько классов, включая:
- Бета-блокаторы: уменьшают частоту сердечных сокращений и снижают нагрузку на сердце.
- Кальциевые антагонисты: помогают расслабить сердечную мышцу и замедлить проводимость электрических импульсов.
- Препараты, влияющие на натриевые каналы: помогают восстановить нормальный ритм сердца.
Важно отметить, что выбор медикаментов должен осуществляться врачом с учетом индивидуальных особенностей пациента, так как некоторые препараты могут вызывать побочные эффекты или взаимодействовать с другими лекарствами.
Электрофизиологические исследования и абляция представляют собой более инвазивные методы лечения. Во время электрофизиологического исследования врач вводит катетеры в сердце для диагностики и определения источника аритмии. Если аритмия вызвана аномальными электрическими путями, может быть проведена абляция — процедура, при которой эти пути уничтожаются с помощью радиочастотной энергии или криотерапии. Это позволяет восстановить нормальный ритм сердца и значительно снизить риск рецидива аритмии.
Имплантация кардиостимулятора может быть рекомендована пациентам с брадикардией (замедленным сердечным ритмом) или другими нарушениями, которые не поддаются медикаментозному лечению. Кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические импульсы для поддержания нормального ритма сердца.
Хирургическое вмешательство может быть необходимо в случаях, когда другие методы лечения неэффективны. Например, при фибрилляции предсердий может быть выполнена операция по «первичной абляции предсердий», которая направлена на создание рубцовой ткани в сердце, чтобы предотвратить аномальные электрические сигналы.
Кроме того, изменение образа жизни также играет важную роль в лечении аритмий. Пациентам рекомендуется следить за своим весом, избегать стрессов, ограничивать потребление алкоголя и кофеина, а также заниматься физической активностью в соответствии с рекомендациями врача.
В заключение, лечение аритмий сердца требует комплексного подхода и индивидуального выбора методов в зависимости от конкретной ситуации. Регулярные консультации с кардиологом и соблюдение всех рекомендаций могут значительно улучшить состояние пациента и снизить риск осложнений.