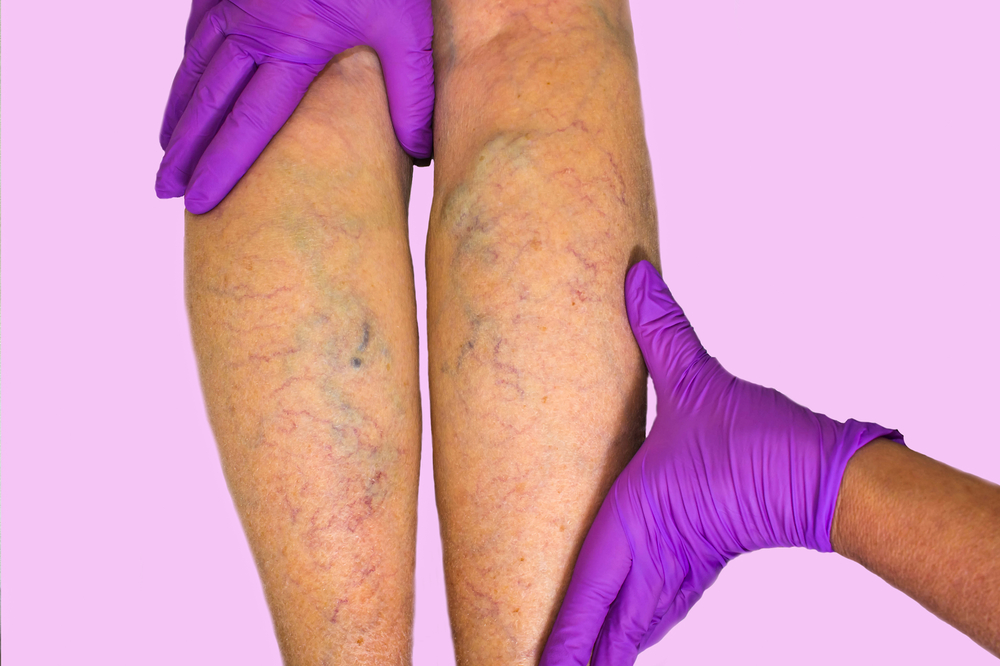
Флебэктомия — хирургическая процедура для устранения варикозного расширения вен, которое может вызывать эстетические проблемы и осложнения, такие как тромбофлебит и венозная недостаточность. В статье рассмотрим показания и противопоказания к флебэктомии, а также методику выполнения. Эти аспекты помогут пациентам понять необходимость вмешательства и подготовиться к восстановлению после операции.
Виды флебэктомии
В большинстве случаев проводится комбинированная флебэктомия, которая включает в себя несколько этапов:
- кроссэктомия (как проксимальная, так и дистальная) – это процедура, при которой перевязываются и пересекаются подкожные вены (большая и малая) в местах их соединения с глубокими венами;
- стриппинг (или сафенэктомия) – заключается в удалении ствола варикозно измененного сосуда;
- перевязка перфорантных вен – включает в себя перевязку сосудов, соединяющих кровоток в подкожных и глубоких венах;
- минифлебэктомия – осуществляется для удаления узлов и расширенных вен через небольшие разрезы на коже.
Объем флебэктомии определяется в зависимости от степени поражения вен на ноге и устанавливается до операции с помощью ультразвукового дуплексного сканирования вен нижних конечностей. На ранних стадиях варикозной болезни операция может включать лишь некоторые этапы комбинированной флебэктомии, или же некоторые из них могут быть заменены на малоинвазивные методы запаивания вен, такие как лазерная коагуляция или радиочастотная абляция.
При лазерной коагуляции (или эндовазальной лазерной облитерации) в пораженную вену через небольшой прокол вводится лазерный светодиод, который вызывает ожог стенок вены. В результате этого поврежденный сосуд зарастает. После лазерной процедуры на коже не остаются шрамы, а восстановление пациента проходит быстрее.
При радиочастотной абляции в просвет пораженного сосуда вводится электрод, который нагревает вену с помощью высокочастотных токов, что приводит к ее запаиванию. Эта манипуляция выполняется через проколы кожи и, как и лазерная коагуляция, относится к малоинвазивным методам.
Врачи отмечают, что флебэктомия является эффективным методом лечения варикозного расширения вен, особенно в случаях, когда консервативные методы не приносят результатов. Показаниями к проведению операции являются выраженные симптомы, такие как боль, отеки, а также наличие трофических язв. Однако, несмотря на свою эффективность, процедура имеет и противопоказания. К ним относятся тяжелые сердечно-сосудистые заболевания, инфекции кожи и обострения хронических заболеваний. Методика флебэктомии включает удаление пораженных вен через небольшие разрезы, что минимизирует травматичность и способствует быстрому восстановлению пациента. Врачи подчеркивают важность индивидуального подхода к каждому пациенту и тщательной оценки всех факторов перед принятием решения о проведении операции.
https://youtube.com/watch?v=xa16J2gCkZw
Показания
Флебэктомия проводится при наличии следующих показаний:
- венозная недостаточность, сопровождающаяся застойными явлениями в ногах;
- регулярные болевые ощущения, постоянные отеки и чувство усталости в нижних конечностях;
- заметные и выступающие подкожные вены на ногах;
- варикозное расширение вен выше колена;
- тромбофлебит в стадии ремиссии;
- наличие трофических язв или угроза их появления.
| Аспект | Описание | Примечания |
|---|---|---|
| Показания | Варикозное расширение вен нижних конечностей (первичное и вторичное) | При наличии симптомов или риске осложнений |
| Хроническая венозная недостаточность (ХВН) с трофическими нарушениями | Язвы, дерматиты, гиперпигментация | |
| Тромбофлебит поверхностных вен | При неэффективности консервативного лечения | |
| Косметический дефект | По желанию пациента, при отсутствии противопоказаний | |
| Противопоказания | Острые инфекционные заболевания | До полного выздоровления |
| Тяжелые соматические заболевания (сердечная недостаточность, почечная недостаточность, сахарный диабет в стадии декомпенсации) | Оценка рисков и пользы | |
| Беременность и период лактации | Отсрочка операции до окончания периода | |
| Острый тромбоз глубоких вен | Требует предварительного лечения | |
| Нарушения свертываемости крови | Коррекция до операции | |
| Онкологические заболевания | Индивидуальный подход, консультация онколога | |
| Методика | Классическая флебэктомия (стриппинг) | Удаление пораженной вены через разрезы |
| Минифлебэктомия (микрофлебэктомия) | Удаление мелких вен через проколы | |
| Эндовазальная лазерная коагуляция (ЭВЛК) | Закрытие вены лазером изнутри | |
| Радиочастотная абляция (РЧА) | Закрытие вены радиочастотной энергией изнутри | |
| Склеротерапия | Введение склерозирующего вещества в вену | |
| Комбинированные методики | Сочетание различных методов для достижения лучшего результата |
Противопоказания
Флебэктомия не рекомендуется в следующих ситуациях:
- наличие серьезных хронических заболеваний (таких как гипертония, ишемическая болезнь сердца, диабет и другие);
- наличие инфекций на коже нижних конечностей;
- история частых тромбозов;
- острый тромбоз;
- выраженная форма атеросклероза сосудов ног;
- беременность и период грудного вскармливания;
- невозможность обеспечить физическую активность мышц после операции (например, у пациентов, находящихся в длительном постельном режиме);
- противопоказания к длительному компрессионному воздействию после удаления вен.
Подготовка к операции
Для определения показаний и противопоказаний к флебэктомии проводятся следующие обследования:
- Ультразвуковая допплерография вен нижних конечностей;
- Лабораторные исследования: клинические анализы крови и мочи, биохимические тесты, анализы на ВИЧ, гепатиты и сифилис, коагулограмма;
- Электрокардиограмма.
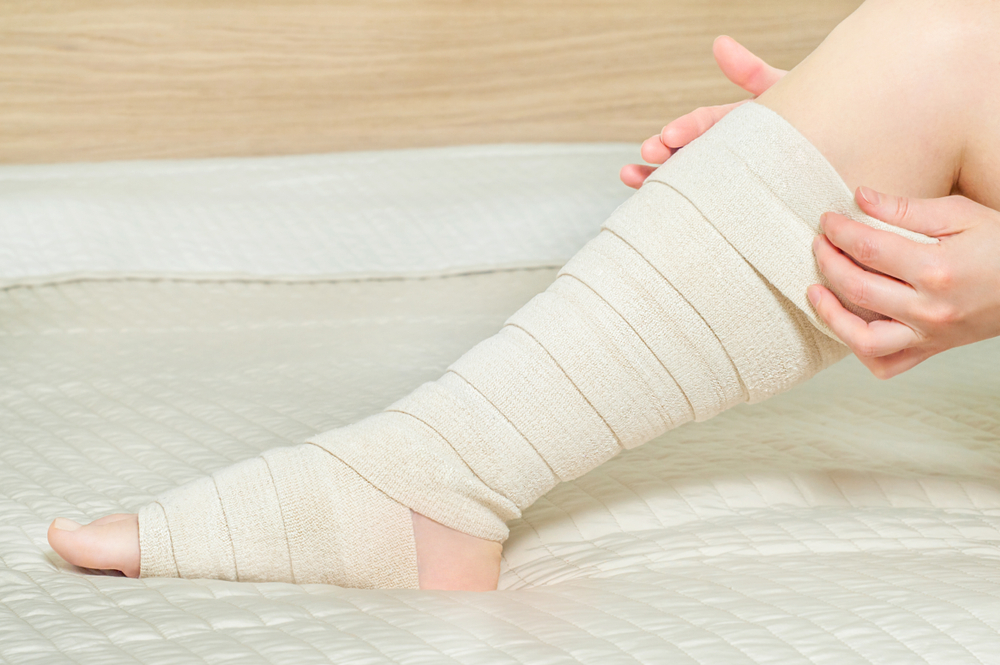
Пациенту назначается консультация терапевта и анестезиолога. Если противопоказания отсутствуют, до операции ему подбирается компрессионное белье. Это предпочтительный вариант, однако в некоторых случаях его можно заменить эластичными бинтами.
Перед операцией пациент обязан сообщить врачу о всех принимаемых медикаментах. При необходимости врач может скорректировать режим их приема.
Накануне операции пациент принимает душ и удаляет волосы на ногах. Если планируется общий наркоз, выполняется очистительная клизма. Последний прием пищи и жидкости должен быть не менее чем за 6 часов до вмешательства.
В день флебэктомии пациенту запрещено есть и пить. Перед операцией хирург проводит разметку на коже, отмечая участки, пораженные варикозом. Пациенту осуществляется премедикация, после чего его на каталке доставляют в операционную.
Как выполняется операция?
Для проведения флебэктомии могут использоваться как общий наркоз, так и эпидуральная анестезия. После обработки области операции антисептическим средством выполняются этапы флебэктомии, которые необходимы в зависимости от конкретной клинической ситуации для достижения оптимального результата. Время, затрачиваемое на операцию, зависит от степени поражения вен и обычно составляет примерно 3 часа.
Кроссэктомия
Во время флебэктомии могут быть выполнены следующие процедуры:
- проксимальная кроссэктомия – осуществляется путем пересечения большой подкожной вены;
- дистальная кроссэктомия – выполняется путем пересечения малой подкожной вены.
При варикозной болезни у большинства пациентов наблюдается рефлюкс в области сафено-феморального соустья, что делает проксимальную кроссэктомию практически обязательной. Для ее выполнения в паховой области делается разрез длиной от 3 до 5 см. Хирург выделяет большую подкожную вену до места ее впадения в бедренную и пересекает не менее пяти притоковых вен. Затем ствол также пересекается, оставляя культю длиной около 5 мм. Этот же разрез может быть использован для следующего этапа флебэктомии – стриппинга.
Дистальная кроссэктомия не всегда проводится, так как сафено-поплитеальное соустье присутствует лишь у 25% людей. Техника выполнения этой части комбинированной флебэктомии аналогична проксимальной кроссэктомии и осуществляется через дополнительный разрез в подколенной области.
Если существует риск распространения тромбоза с поверхностных вен на глубокие, проксимальная кроссэктомия может быть выполнена как самостоятельная операция. В других случаях она комбинируется с другими этапами флебэктомии. При проведении эндовазальной лазерной облитерации этот этап может быть опущен.
Стриппинг
На данном этапе флебэктомии происходит удаление ствола большой и/или малой подкожной вены. Ранее все пораженные варикозом сосуды удалялись полностью, однако с развитием ультразвуковой допплерографии стало известно, что большая подкожная вена может быть изменена только в области бедра. В таких случаях более целесообразно проводить короткий стриппинг, что подразумевает удаление лишь части ствола.
Существует несколько хирургических методов для выполнения стриппинга:
- зонд Бебкокка;
- инвагинационный стриппинг;
- PIN-стриппинг;
- криостриппинг.
При использовании зонда Бебкокка, представляющего собой металлический жгут с оливой с режущим краем на одном конце и ручкой на другом, хирург делает дополнительный разрез на уровне внутренней лодыжки или в верхней трети голени (в случае короткого стриппинга). Затем зонд вводится в один из разрезов, и конец вены фиксируется к оливе с помощью нити. Хирург тянет за ручку жгута, извлекая его вместе с веной. В процессе этого действия режущая часть оливы отсекает сосуд от притоковых вен и окружающих тканей. Этот метод считается наиболее радикальным и надежным, но также и самым травматичным, так как при извлечении жгута может быть повреждено множество нервов, лимфатических сосудов и других тканей. Поэтому в послеоперационный период у пациента могут возникнуть различные осложнения.
При инвагинационном стриппинге используется металлический зонд с оливой, не имеющей режущей кромки. Удаление ствола вены происходит аналогично методу с зондом Бебкокка, но в этом случае вена отделяется тупым способом. Она выворачивается наизнанку и отделяется от мягких тканей.
Метод PIN-стриппинга предполагает использование металлического зонда, на конце которого имеется место для привязывания венозного сосуда нитью вместо оливы. В этом случае требуется только тот разрез, который был сделан для кроссэктомии. Зонд вводится до уровня удаления венозного ствола, затем выполняется прокол, через который выводится зонд и фиксируется вена. После этого хирург пересекает сосуд.
Криостриппинг осуществляется с помощью специального аппарата и криозондов, которые обеспечивают замораживание сосудов. При этом методе дополнительный разрез не требуется, так как для удаления вены достаточно ввести зонд в ее просвет. Под воздействием низких температур сосуд примерзает к криозонду, отделяется и может быть извлечен. Этот метод является наименее инвазивным, требует дополнительных затрат, но обладает значительными косметическими преимуществами, так как сужение сосудов под действием холода предотвращает образование гематом и кровотечений в послеоперационный период.
Перевязка перфорантных вен
Для решения проблемы перфорантного сброса выполняется перевязка перфорантных вен, которая может быть как надфасциальной, так и подфасциальной (с рассечением фасций или без него). Если пораженные сосуды имеют небольшой диаметр, данная процедура может осуществляться через маленькие проколы в ходе минифлебэктомии. Однако в других ситуациях необходимо делать дополнительные небольшие разрезы.
Минифлебэктомия
На данном этапе процедуры осуществляется удаление варикозных узлов и затронутых притоковых вен. Для этого на коже в области пораженной вены выполняется небольшой прокол, через который с помощью специального инструмента извлекается сосуд. После установки зажимов венозный сосуд пересекается и удаляется.
После операции
В первые сутки после хирургического вмешательства пациенту разрешается двигать и сгибать ноги. На следующий день на конечности надеваются компрессионные колготы или чулки, которые необходимо носить круглосуточно в течение 30 дней. После этого эластичный трикотаж можно использовать только в дневное время. Продолжительность его ношения определяется лечащим врачом.
После операции пациенту назначают курс антибиотиков, обезболивающих, флеботоников, дезагрегантов и антикоагулянтов. После выписки из стационара для профилактики тромбозов и улучшения венозной функции рекомендуется продолжить прием флеботоников и дезагрегантов.
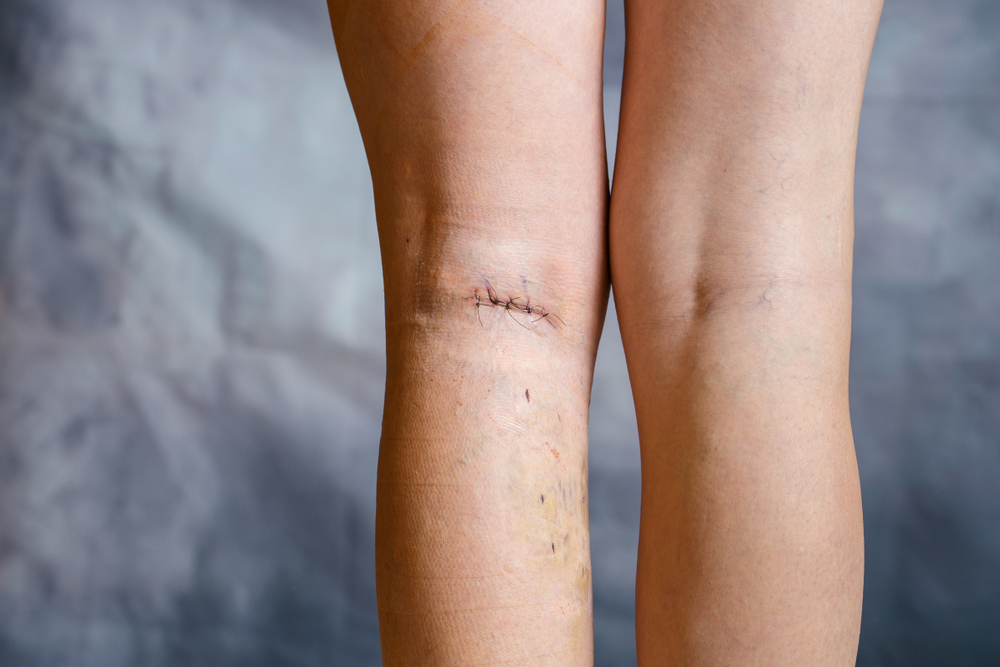
Госпитализация после классической комбинированной флебэктомии составляет примерно 7 дней. Перевязки проводятся на 1, 3 и 6 сутки, а на 6 день снимаются швы. Если швы находятся в подколенной области, их удаление происходит через 10-12 дней.
После возвращения домой пациенту на определенный период следует избегать тепловых процедур (таких как горячие ванны и посещение саун) и поднятия тяжестей. В процессе восстановления физическая активность должна быть умеренной, рекомендуется отказаться от курения, а при наличии избыточного веса — придерживаться диеты для его нормализации.
Осложнения
Травматичность отдельных этапов флебэктомии и ошибки в технике выполнения операции могут привести к следующим последствиям:
- кровотечения из мелких сосудов в первые сутки после процедуры;
- образование гематом;
- инфицирование послеоперационных ран;
- лимфорея и лимфоцеле;
- потеря чувствительности из-за повреждения нервных окончаний.
С внедрением современных методов в практику случаи тромбозов и тромбоэмболий после флебэктомии стали крайне редкими.
Большинство осложнений, за исключением инфицирования и лимфоцеле, проходят самостоятельно и не требуют специального лечения. Для борьбы с инфекциями назначаются антибиотики. В случае лимфореи применяется консервативная терапия. Для устранения лимфоцеле может быть выполнена пункция или дренирование лимфы через открытую рану.
Результаты
При корректном проведении флебэктомии и соблюдении всех восстановительных мероприятий наблюдается улучшение внешнего вида ног, снижение отечности, уменьшение болевых ощущений и значительное сокращение других симптомов варикозного расширения вен. Продолжительность такого эффекта может варьироваться у разных пациентов. Вероятность повторного возникновения заболевания в будущем составляет от 10 до 20%.
Флебэктомия представляет собой хирургическую процедуру, направленную на удаление варикозно измененных вен на ногах. Это вмешательство состоит из нескольких этапов, и его объем определяется в зависимости от конкретного клинического случая. В некоторых случаях традиционные хирургические методы могут быть заменены на современные альтернативные технологии, такие как радиоволновая абляция, лазерная коагуляция или склерозирование. Правильное выполнение флебэктомии обеспечивает хорошие результаты, однако у некоторых пациентов в дальнейшем может наблюдаться рецидив варикозной болезни.
Врач-флеболог Хлевтова Т. В. делится информацией о том, какую операцию лучше выбрать при варикозе вен нижних конечностей:
Врач-флеболог Игнатов В. Н. рассказывает о сроках восстановления пациента после флебэктомии:
https://youtube.com/watch?v=pPBRtK86-5M
https://youtube.com/watch?v=EXUwuElf9bI
Реабилитация после флебэктомии
Реабилитация после флебэктомии является важным этапом в восстановлении пациента после хирургического вмешательства, направленного на удаление варикозно расширенных вен. Правильная реабилитация способствует ускорению заживления, снижению риска осложнений и улучшению общего состояния пациента.
Первый этап реабилитации начинается сразу после операции. Важно, чтобы пациент находился под наблюдением медицинского персонала, который будет контролировать его состояние и обеспечивать необходимую помощь. В первые дни после операции рекомендуется соблюдать постельный режим, однако, по мере улучшения состояния, врач может рекомендовать постепенное увеличение физической активности.
В течение первых 1-2 недель после флебэктомии важно избегать длительного стояния или сидения, так как это может привести к застою крови и увеличению риска тромбообразования. Рекомендуется носить компрессионное белье, которое помогает поддерживать нормальное кровообращение и уменьшает отечность. Компрессионные чулки или бинты должны носиться в течение нескольких недель, в зависимости от рекомендаций врача.
Физическая активность играет ключевую роль в процессе реабилитации. После первых нескольких дней, когда пациенту разрешается вставать и передвигаться, важно начать с легких упражнений, таких как прогулки. Постепенно можно увеличивать нагрузку, включая в программу реабилитации специальные упражнения для укрепления мышц ног и улучшения венозного оттока. Однако любые физические нагрузки должны согласовываться с врачом.
Также следует обратить внимание на питание. Правильный рацион, богатый витаминами и минералами, способствует быстрому восстановлению. Рекомендуется включать в меню продукты, содержащие клетчатку, чтобы избежать запоров, которые могут негативно сказаться на состоянии вен. Употребление достаточного количества жидкости также важно для поддержания нормального уровня гидратации и улучшения циркуляции крови.
Важным аспектом реабилитации является регулярное наблюдение у врача. Пациент должен посещать контрольные осмотры, чтобы убедиться в отсутствии осложнений и оценить результаты операции. Врач может назначить дополнительные процедуры, такие как физиотерапия или массаж, которые помогут ускорить восстановление.
В заключение, реабилитация после флебэктомии требует комплексного подхода, включающего соблюдение рекомендаций врача, физическую активность, правильное питание и регулярное наблюдение. Следуя этим рекомендациям, пациенты могут значительно улучшить свое состояние и качество жизни после операции.
Советы по профилактике венозных заболеваний
Профилактика венозных заболеваний играет ключевую роль в поддержании здоровья венозной системы и предотвращении развития серьезных осложнений, таких как тромбофлебит и варикозное расширение вен. Ниже представлены основные рекомендации, которые помогут снизить риск возникновения венозных заболеваний.
1. Поддержание активного образа жизни
Регулярная физическая активность способствует улучшению кровообращения и укреплению венозной стенки. Рекомендуется заниматься спортом не менее 3-4 раз в неделю. Подходящими видами активности являются плавание, бег, ходьба, велосипедные прогулки и специальные упражнения для ног.
2. Контроль массы тела
Избыточный вес создает дополнительную нагрузку на венозную систему, что может привести к развитию варикозного расширения вен. Поддержание здорового веса через сбалансированное питание и физическую активность поможет снизить риск венозных заболеваний.
3. Правильное питание
Рацион, богатый клетчаткой, витаминами и минералами, способствует укреплению сосудов. Включайте в свой рацион больше фруктов, овощей, цельнозерновых продуктов, а также избегайте избыточного потребления соли и сахара. Употребление достаточного количества жидкости также важно для поддержания нормального кровообращения.
4. Избегание длительного сидения или стояния
Длительное пребывание в одной позе может привести к застою крови в венах. Если ваша работа связана с длительным сидением или стоянием, старайтесь делать перерывы для разминки, а также меняйте положение ног. Используйте специальные подставки для ног или поднимайте их время от времени.
5. Ношение компрессионного белья
Компрессионное белье помогает поддерживать нормальное венозное давление и улучшает кровообращение. Оно особенно полезно для людей, которые подвержены риску венозных заболеваний, например, при длительных поездках или во время беременности.
6. Отказ от вредных привычек
Курение и чрезмерное употребление алкоголя негативно сказываются на состоянии сосудов и могут способствовать развитию венозных заболеваний. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск осложнений.
7. Регулярные медицинские осмотры
Регулярные визиты к врачу и профилактические осмотры помогут выявить ранние признаки венозных заболеваний. При наличии предрасполагающих факторов, таких как наследственность или работа, связанная с длительным сидением, важно проходить обследования и следовать рекомендациям специалиста.
Следуя этим простым, но эффективным рекомендациям, можно значительно снизить риск развития венозных заболеваний и сохранить здоровье вен на долгие годы.
Современные альтернативы флебэктомии
Флебэктомия, являющаяся традиционным хирургическим методом лечения варикозного расширения вен, в последние годы сталкивается с конкуренцией со стороны менее инвазивных процедур. Современные альтернативы флебэктомии предлагают пациентам возможность избежать хирургического вмешательства, что может значительно сократить время восстановления и снизить риск осложнений.
Одним из наиболее популярных методов является лазерная коагуляция (EVLT — Endovenous Laser Treatment). Эта процедура включает введение лазерного катетера в пораженную вену, где лазерный свет вызывает коагуляцию крови и последующее закрытие вены. Лазерная коагуляция обладает рядом преимуществ: минимальная травматичность, возможность проведения амбулаторно и быстрое восстановление. Пациенты могут вернуться к обычной деятельности в течение нескольких дней после процедуры.
Другой альтернативой является радиочастотная абляция (RFA — Radiofrequency Ablation). Этот метод основан на использовании радиочастотной энергии для нагрева стенок вены, что приводит к ее закрытию. Как и лазерная коагуляция, радиочастотная абляция является малотравматичной и позволяет пациентам избежать длительного периода реабилитации.
Также стоит упомянуть склеротерапию, которая заключается во введении специального раствора (склерозанта) в пораженные вены. Этот раствор вызывает воспаление и последующее закрытие вены. Склеротерапия чаще всего применяется для лечения мелких вен и сосудистых звездочек, но может быть эффективной и для более крупных вен в определенных случаях. Процедура не требует анестезии и может быть выполнена в амбулаторных условиях.
В последние годы также активно развиваются микрофлебэктомия и ультразвуковая флебэктомия, которые представляют собой менее инвазивные варианты традиционной флебэктомии. Эти методы позволяют удалять варикозные вены через небольшие проколы, что минимизирует травму тканей и снижает риск осложнений.
Важно отметить, что выбор метода лечения варикозного расширения вен должен основываться на индивидуальных показаниях и противопоказаниях, а также учитывать предпочтения пациента. Консультация с квалифицированным флебологом поможет определить наиболее подходящий вариант лечения, учитывая состояние вен, степень заболевания и общие медицинские показания.
Таким образом, современные альтернативы флебэктомии предоставляют пациентам широкий выбор методов лечения варикозного расширения вен, что позволяет улучшить качество жизни и снизить риски, связанные с хирургическим вмешательством.