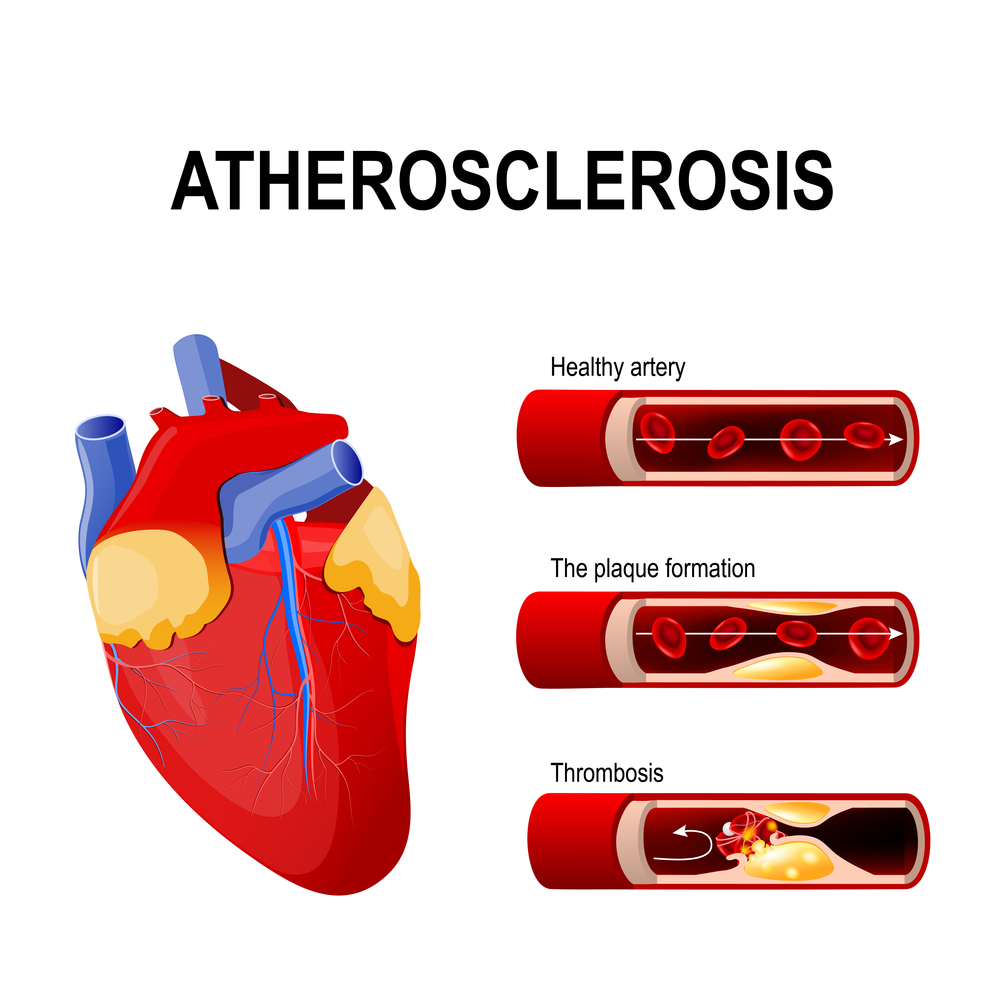
Инфаркт миокарда — одна из основных причин смертности в мире, и его влияние на здоровье населения растет. За последние 20 лет летальность от этого заболевания увеличилась более чем на 60%, а случаи инфаркта фиксируются даже у людей 20-30 лет. В статье рассмотрим основные причины инфаркта миокарда и его характерные признаки, что поможет читателям распознать опасные симптомы и, возможно, спасти жизнь.
Статистика. Общие сведения
Согласно статистическим данным, за последние два десятилетия уровень смертности от этого заболевания увеличился более чем на 60%, и оно стало значительно «моложе». Если ранее инфаркт миокарда чаще всего диагностировался у людей в возрасте 60-70 лет, то сегодня случаи его возникновения у 20-30-летних уже не вызывают удивления. Важно также отметить, что данная болезнь часто приводит к инвалидности, что в свою очередь вносит серьезные изменения в привычный образ жизни пациента.
При возникновении инфаркта миокарда крайне важно немедленно обратиться за медицинской помощью, так как любая задержка может значительно усугубить последствия и нанести непоправимый вред здоровью.
Врачи подчеркивают, что инфаркт миокарда является одной из основных причин смертности в мире. Основными факторами риска являются гипертония, высокий уровень холестерина, курение и диабет. Эти состояния способствуют развитию атеросклероза, что приводит к сужению коронарных артерий и недостаточному кровоснабжению сердечной мышцы. Признаки инфаркта могут варьироваться, но чаще всего пациенты жалуются на сильную боль в груди, которая может иррадиировать в плечо, шею или челюсть. Также могут наблюдаться одышка, потливость и чувство тревоги. Врачи настоятельно рекомендуют обращать внимание на эти симптомы и незамедлительно обращаться за медицинской помощью, так как своевременное вмешательство может спасти жизнь.
https://youtube.com/watch?v=jDj73wJe5tw
Причины и предрасполагающие факторы
В 90% случаев инфаркт миокарда возникает из-за тромбоза коронарной артерии, который, в свою очередь, спровоцирован атеросклерозом. Закупорка этой артерии фрагментом атеросклеротической бляшки приводит к прекращению кровоснабжения определенного участка сердечной мышцы. Это вызывает кислородное голодание тканей, недостаток питательных веществ для мышцы и, как следствие, некроз пораженной области миокарда. Изменения в структуре сердечной мышечной ткани происходят через 3-7 часов после остановки кровотока. В течение 7-14 дней участок некроза замещается соединительной тканью, а через 1-2 месяца на этом месте образуется рубец.
В остальных случаях инфаркт миокарда может быть вызван следующими патологиями:
- спазм коронарных сосудов;
- тромбоз коронарных сосудов;
- травмы сердца;
- новообразования.
Также важную роль в развитии инфаркта миокарда играют предрасполагающие факторы — состояния и заболевания, способствующие нарушению коронарного кровообращения. К числу факторов, значительно увеличивающих риск возникновения этого острого состояния, относятся:
- гипертоническая болезнь;
- атеросклероз;
- наличие в анамнезе инфаркта миокарда;
- курение;
- недостаток физической активности;
- ожирение;
- высокий уровень «плохого» холестерина (ЛПНП) в крови;
- постклимактерический возраст у женщин;
- сахарный диабет;
- частые стрессы;
- чрезмерные физические и эмоциональные нагрузки;
- нарушения свертываемости крови;
- алкоголизм.
| Категория | Причины инфаркта миокарда | Признаки инфаркта миокарда |
|---|---|---|
| Основные факторы риска | Атеросклероз (накопление бляшек в артериях) | Боль в груди (давящая, жгучая, сжимающая, иррадиирующая в левую руку, шею, челюсть, спину) |
| Высокое артериальное давление (гипертония) | Одышка (затрудненное дыхание) | |
| Высокий уровень холестерина | Холодный пот | |
| Сахарный диабет | Тошнота, рвота | |
| Курение | Головокружение, слабость | |
| Ожирение | Учащенное или нерегулярное сердцебиение | |
| Малоподвижный образ жизни | Чувство тревоги, страха смерти | |
| Стресс | Бледность кожных покровов | |
| Дополнительные факторы риска | Наследственная предрасположенность | Боль в верхней части живота (может быть ошибочно принята за изжогу) |
| Возраст (мужчины старше 45 лет, женщины старше 55 лет) | Обморок | |
| Некоторые аутоиммунные заболевания | Необычная усталость | |
| Употребление наркотиков (кокаин, амфетамины) | Дискомфорт в одной или обеих руках, спине, шее, челюсти или желудке | |
| Заболевания почек | ||
| Апноэ во сне |
Классификация
При инфаркте миокарда могут поражаться различные участки сердечной мышцы, и в зависимости от размеров очага некроза кардиологи выделяют следующие формы этой патологии:
- мелкоочаговый;
- крупноочаговый.
Кроме того, инфаркт миокарда можно классифицировать по глубине поражения стенки сердца:
- трансмуральный – некроз затрагивает всю толщину мышечного слоя;
- интрамуральный – некроз находится в глубине сердечной мышцы;
- субэпикардиальный – некроз располагается в тех участках, где сердечная мышца прилегает к эпикарду;
- субэндокардиальный – некроз находится в области, где миокард соприкасается с эндокардом.
В зависимости от расположения пораженных участков коронарных сосудов выделяют такие типы инфаркта:
- правожелудочковый;
- левожелудочковый.
По частоте возникновения данная патология сердца может быть:
- первичной – наблюдается впервые;
- рецидивирующей – новый участок некроза появляется в течение 8 недель после первого;
- повторной – новый участок некроза возникает более чем через 8 недель после предыдущего инфаркта.
По клиническим проявлениям кардиологи выделяют следующие варианты инфаркта миокарда:
- типичный;
- атипичный.
Признаки инфаркта миокарда
Инфаркт миокарда имеет ряд характерных признаков, которые помогают распознать это серьезное заболевание сердца:
- Длительная и интенсивная боль в области сердца, продолжающаяся более 30 минут, которая не исчезает даже после повторного приема нитроглицерина или других препаратов, расширяющих сосуды.
- Пациенты часто описывают болевые ощущения как жгучие, острые или разрывающие. В отличие от стенокардии, такие боли не уменьшаются в состоянии покоя.
- Ощущения жжения и сжатия в области сердца.
- Боль обычно возникает после физической нагрузки или сильного эмоционального стресса, но может начаться и во время сна или в состоянии покоя.
- Боль может отдавать в левую руку (реже – в правую), лопатку, межлопаточную область, нижнюю челюсть или шею.
- Боль часто сопровождается сильным беспокойством и чувством необоснованного страха, которое многие пациенты описывают как «страх смерти».
- Возможны такие симптомы, как головокружение, обморок, бледность, акроцианоз, повышенное потоотделение (пот холодный и липкий), тошнота или рвота.
- В большинстве случаев наблюдаются нарушения сердечного ритма, что можно заметить по учащенному и нерегулярному пульсу.
- Многие пациенты также отмечают одышку и затрудненное дыхание.
Важно помнить! У 20% пациентов инфаркт миокарда может проявляться в атипичной форме (например, боль может ощущаться в области живота) или вовсе не сопровождаться болевыми ощущениями.
При любых подозрениях на инфаркт миокарда необходимо немедленно вызвать скорую помощь и начать оказание первой помощи!
Симптомы типичного инфаркта миокарда
Выраженность симптомов при инфаркте миокарда варьируется в зависимости от стадии заболевания. В процессе его развития выделяются следующие этапы:
- прединфарктный – не у всех пациентов наблюдается, характеризуется обострением и учащением приступов стенокардии, может длиться от нескольких часов до нескольких недель;
- острейший – сопровождается ишемией миокарда и образованием некротического участка, длится от 20 минут до 3 часов;
- острый – начинается с момента формирования некроза миокарда и завершается после ферментативного расплавления отмершей ткани, продолжается около 2-14 дней;
- подострый – характеризуется образованием рубцовой ткани, длится примерно 4-8 недель;
- постинфарктный – включает образование рубца и адаптацию миокарда к изменениям в структуре сердечной мышцы.
Острейший период при классическом течении инфаркта миокарда проявляется ярко выраженными и характерными симптомами, которые невозможно игнорировать. Главным признаком этого острого состояния является интенсивная боль жгучего или кинжального характера, которая чаще всего возникает после физической нагрузки или сильного эмоционального стресса. Она сопровождается выраженным беспокойством, страхом смерти, резкой слабостью и даже обморочными состояниями. Пациенты отмечают, что боль может иррадиировать в левую руку (иногда в правую), область шеи, лопаток или нижней челюсти.
В отличие от болей при стенокардии, такая кардиалгия отличается длительностью (более 30 минут) и не устраняется даже после повторного приема нитроглицерина или других сосудорасширяющих средств. Поэтому врачи настоятельно рекомендуют незамедлительно вызывать скорую помощь, если боль в сердце продолжается более 15 минут и не проходит после приема привычных лекарств.
Близкие пациента могут заметить:
- учащение пульса;
- нарушения сердечного ритма (пульс становится аритмичным);
- резкую бледность кожи;
- акроцианоз;
- появление холодного липкого пота;
- повышение температуры до 38 градусов (в некоторых случаях);
- повышение артериального давления с последующим резким снижением.
В остром периоде у пациента исчезают кардиалгии (боли могут сохраняться только при воспалении перикарда или выраженной недостаточности кровоснабжения околоинфарктной зоны миокарда). Вследствие образования некротического участка и воспаления сердечных тканей может повышаться температура тела, и лихорадка может продолжаться от 3 до 10 дней (иногда дольше). У пациента сохраняются и усиливаются признаки сердечно-сосудистой недостаточности. Артериальное давление остается повышенным.
Подострый период инфаркта проходит без болей в сердце и лихорадки. Состояние пациента улучшается, артериальное давление и пульс постепенно нормализуются, а проявления сердечно-сосудистой недостаточности значительно ослабевают.
В постинфарктном периоде все симптомы полностью исчезают, а лабораторные показатели постепенно стабилизируются и возвращаются к норме.
Симптомы при атипичных формах инфаркта
Атипичные проявления инфаркта миокарда представляют собой серьезную угрозу, так как могут затруднять диагностику. В случае безболевого варианта пациент может даже не осознавать, что у него происходит инфаркт, продолжая вести активный образ жизни. Атипичные симптомы обычно проявляются в остром периоде, после чего заболевание переходит в типичную форму.
Среди атипичных проявлений можно выделить следующие варианты симптоматики:
- Периферический – в этом случае боль ощущается не за грудиной или в области сердца, а в левой руке, кончике мизинца, нижней челюсти, шее, лопатке или в шейно-грудном отделе позвоночника. Остальные симптомы остаются такими же, как и при классическом инфаркте: аритмия, слабость, потливость и другие.
- Гастрический – при этой форме боль локализуется в области желудка и может напоминать острый гастрит. Врач может заметить напряжение мышц брюшной стенки, и для окончательной диагностики могут потребоваться дополнительные исследования.
- Аритмический – при этом варианте у пациента могут наблюдаться различные блокады и аритмии (мерцательная, пароксизмальная тахикардия, экстрасистолия). Эти нарушения сердечного ритма могут затруднять диагностику даже после выполнения ЭКГ.
- Астматический – такая форма инфаркта начинается как приступ астмы и чаще встречается у пациентов с кардиосклерозом или перенесшими повторные инфаркты. Боль в сердце может быть незначительной или отсутствовать вовсе. У пациента появляется сухой кашель, усиливается одышка и может развиться удушье. В тяжелых случаях возможен отек легких. При осмотре врач может выявить аритмию, пониженное артериальное давление и хрипы в легких.
- Коллаптоидный – при этой форме инфаркта у пациента развивается кардиогенный шок, который проявляется отсутствием боли, резким падением артериального давления, головокружением, холодным потом и потемнением в глазах.
- Отечный – при этой форме инфаркта пациент жалуется на одышку, сильную слабость и быстрое появление отеков (включая асцит). При осмотре может быть обнаружена увеличенная печень.
- Церебральный – эта форма инфаркта сопровождается нарушением мозгового кровообращения, что проявляется помрачением сознания, нарушениями речи, головокружением, тошнотой, рвотой и парезами конечностей.
- Безболевой – при этой форме инфаркта симптомы ограничиваются дискомфортом в грудной клетке, повышенной потливостью и слабостью. Чаще всего пациенты не придают значения этим признакам, что усугубляет состояние.
Иногда инфаркт миокарда может проявляться сразу несколькими атипичными формами, что ухудшает ситуацию и значительно снижает прогноз на выздоровление.
Опасность инфаркта миокарда также заключается в том, что в первые дни после некроза сердечной мышцы могут возникать серьезные осложнения:
- мерцательная аритмия;
- синусовая или пароксизмальная тахикардия;
- экстрасистолия;
- мерцание желудочков;
- тампонада сердца;
- тромбоэмболия легочной артерии;
- острая аневризма сердца;
- тромбоэндокардит и другие.
Большинство летальных исходов после инфаркта миокарда происходит в первые часы и сутки после начала этого острого состояния. Риск смерти во многом зависит от объема повреждения миокарда, наличия осложнений, возраста пациента, своевременности оказания первой помощи и наличия сопутствующих заболеваний.
https://youtube.com/watch?v=2ohFfU6I5VA
https://youtube.com/watch?v=a5YBgLc-gX8
Диагностика инфаркта миокарда
Диагностика инфаркта миокарда является ключевым этапом в оказании медицинской помощи пациентам с подозрением на это опасное состояние. Важно отметить, что раннее выявление инфаркта миокарда может значительно повысить шансы на успешное лечение и минимизировать риск серьезных осложнений.
Первым шагом в диагностике является сбор анамнеза. Врач выясняет у пациента наличие характерных симптомов, таких как боль в груди, одышка, потливость, тошнота и чувство тревоги. Боль может иррадиировать в левую руку, шею, челюсть или спину. Также важно учитывать факторы риска, такие как наличие сердечно-сосудистых заболеваний в анамнезе, курение, гипертония, диабет и высокий уровень холестерина.
Физикальное обследование включает в себя оценку общего состояния пациента, измерение артериального давления, частоты сердечных сокращений и уровня насыщения кислородом. Врач может также выслушать сердце на предмет наличия шумов, которые могут указывать на сердечные проблемы.
Для подтверждения диагноза используются различные лабораторные и инструментальные методы. Одним из основных является анализ крови на тропонины — белки, которые выделяются в кровь при повреждении сердечной мышцы. Повышенные уровни тропонинов могут свидетельствовать о наличии инфаркта миокарда.
Электрокардиограмма (ЭКГ) является важным инструментом для диагностики инфаркта. Она позволяет выявить изменения в электрической активности сердца, которые могут указывать на ишемию или некроз миокарда. На ЭКГ могут быть обнаружены характерные изменения, такие как подъем сегмента ST или депрессия сегмента ST.
Дополнительные методы визуализации, такие как эхокардиография, могут быть использованы для оценки функции сердца и выявления участков, которые не получают достаточного кровоснабжения. В некоторых случаях может быть назначена коронарная ангиография, которая позволяет визуализировать коронарные артерии и выявить сужения или блокировки.
Важно помнить, что диагностика инфаркта миокарда должна проводиться быстро и эффективно, так как время имеет решающее значение. Чем раньше будет поставлен диагноз и начато лечение, тем выше вероятность благоприятного исхода для пациента.
Лечение и реабилитация
Лечение инфаркта миокарда начинается с неотложной медицинской помощи, которая направлена на восстановление кровоснабжения сердца и минимизацию повреждений сердечной мышцы. Первоначально пациенту может быть назначена аспиринотерапия для предотвращения дальнейшего тромбообразования, а также другие антикоагулянты. Важно как можно быстрее доставить пациента в медицинское учреждение, где ему будет проведена диагностика и назначено соответствующее лечение.
Одним из основных методов лечения инфаркта миокарда является коронарное вмешательство, которое может быть выполнено в виде ангиопластики с установкой стента. Эта процедура позволяет расширить суженные коронарные артерии и восстановить нормальный кровоток. В некоторых случаях может потребоваться аортокоронарное шунтирование, которое подразумевает создание обходного пути для крови, минуя заблокированные участки артерий.
После стабилизации состояния пациента начинается этап реабилитации, который играет ключевую роль в восстановлении здоровья и предотвращении повторных сердечно-сосудистых заболеваний. Реабилитация включает в себя комплекс мероприятий, направленных на восстановление физической активности, улучшение психоэмоционального состояния и коррекцию образа жизни. Важным аспектом является программа физической активности, которая разрабатывается индивидуально для каждого пациента с учетом его состояния и возможностей.
Кроме того, реабилитация включает в себя обучение пациента основам правильного питания, что особенно важно для снижения уровня холестерина и контроля артериального давления. Психологическая поддержка также является важной частью реабилитации, так как многие пациенты испытывают страх и тревогу после перенесенного инфаркта. Психотерапия и группы поддержки могут помочь в адаптации к новым условиям жизни.
В процессе реабилитации врачи также могут назначать медикаментозную терапию для контроля факторов риска, таких как гипертония, диабет и дислипидемия. Регулярные медицинские осмотры и мониторинг состояния здоровья помогут своевременно выявлять возможные осложнения и корректировать лечение.
Таким образом, лечение и реабилитация после инфаркта миокарда требуют комплексного подхода, включающего как медицинские, так и психологические аспекты, что в конечном итоге способствует улучшению качества жизни пациента и снижению риска повторных сердечно-сосудистых событий.
Профилактика инфаркта миокарда
Профилактика инфаркта миокарда является важной задачей как для медицинских работников, так и для самих пациентов. Понимание факторов риска и внедрение здоровых привычек в повседневную жизнь могут значительно снизить вероятность развития этого опасного состояния.
Одним из ключевых аспектов профилактики является контроль за уровнем холестерина в крови. Высокий уровень липопротеинов низкой плотности (ЛПНП) может привести к образованию атеросклеротических бляшек в артериях, что увеличивает риск инфаркта. Рекомендуется регулярно проверять уровень холестерина и при необходимости корректировать его с помощью диеты, физической активности и, в некоторых случаях, медикаментов.
Другим важным фактором является контроль артериального давления. Гипертония является одним из основных факторов риска сердечно-сосудистых заболеваний. Регулярное измерение давления и соблюдение рекомендаций врача по его нормализации помогут снизить риск инфаркта миокарда.
Здоровый образ жизни играет ключевую роль в профилактике. Это включает в себя сбалансированное питание, богатое фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничение потребления насыщенных жиров, трансжиров, сахара и соли также способствует снижению риска сердечно-сосудистых заболеваний.
Физическая активность является неотъемлемой частью профилактики. Регулярные аэробные упражнения, такие как ходьба, бег, плавание или велосипед, помогают укрепить сердечно-сосудистую систему, контролировать вес и улучшать общее состояние здоровья. Рекомендуется заниматься физической активностью не менее 150 минут в неделю.
Отказ от курения и ограничение потребления алкоголя также существенно снижают риск инфаркта миокарда. Курение повреждает стенки артерий и способствует образованию тромбов, в то время как чрезмерное употребление алкоголя может привести к повышению артериального давления и увеличению уровня триглицеридов в крови.
Психоэмоциональное состояние также имеет значение. Хронический стресс, депрессия и тревожные расстройства могут негативно влиять на здоровье сердца. Практики релаксации, такие как медитация, йога или просто прогулки на свежем воздухе, могут помочь в управлении стрессом.
Наконец, важно регулярно проходить медицинские осмотры и следовать рекомендациям врачей. Люди с повышенным риском инфаркта, такие как пациенты с диабетом, ожирением или семейной историей сердечно-сосудистых заболеваний, должны находиться под постоянным наблюдением и, при необходимости, получать соответствующее лечение.
Таким образом, профилактика инфаркта миокарда требует комплексного подхода, включающего изменения в образе жизни, регулярный мониторинг здоровья и активное участие пациента в своем лечении. Это не только снижает риск инфаркта, но и способствует улучшению общего качества жизни.