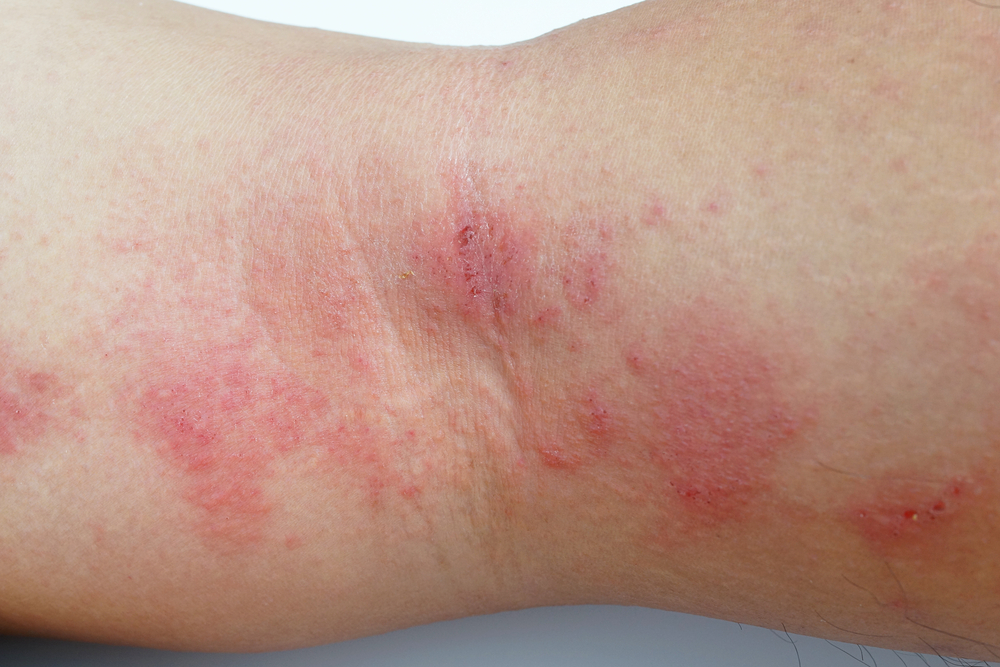
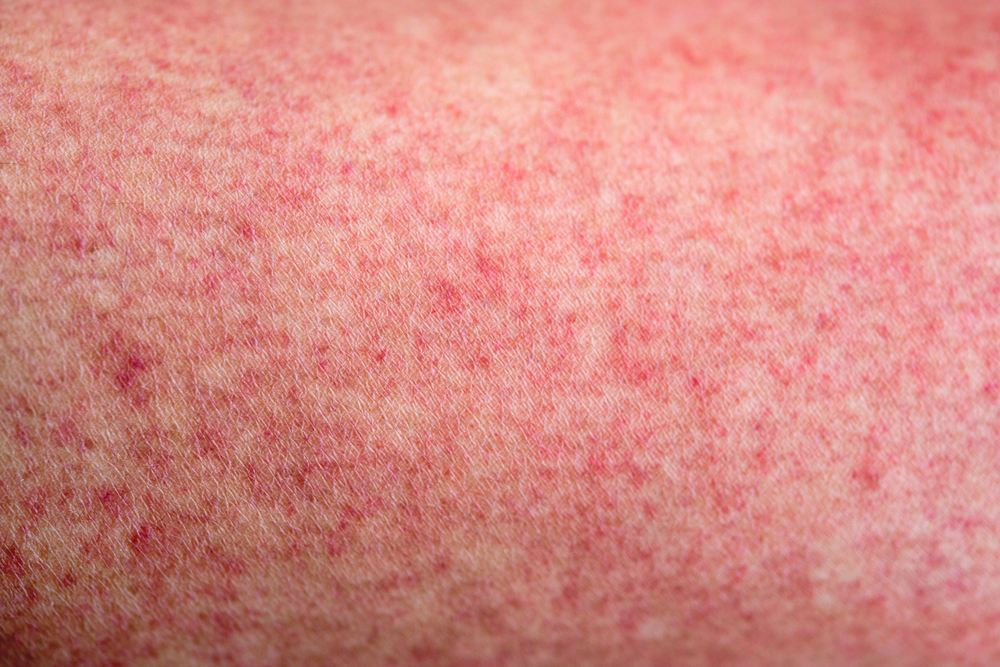
Кожные васкулиты — это заболевания, сопровождающиеся воспалением сосудов, что приводит к различным кожным проявлениям и осложнениям. Знание видов кожных васкулитов, их симптомов и методов лечения важно для диагностики и управления этими состояниями. В статье рассмотрим основные типы кожных васкулитов, их клинические проявления и подходы к терапии, что поможет читателям лучше ориентироваться в этой области медицины и принимать обоснованные решения о здоровье.
Общие признаки кожных васкулитов
Несмотря на разнообразие проявлений, все эти ангииты обладают общими характеристиками:
- аллергическая сыпь, сопровождающаяся воспалением, отечностью, а затем переходящая в кровоизлияния и некроз тканей;
- элементы сыпи различаются по форме и размеру, что свидетельствует о полиморфизме;
- высыпания имеют симметричное распределение;
- сыпь впервые возникает или наиболее выражена на нижних конечностях;
- наблюдается предрасположенность к острым воспалительным процессам и частым рецидивам;
- ангиит часто сочетается с сосудистыми или аллергическими заболеваниями.
Врачи отмечают, что кожные васкулиты представляют собой группу заболеваний, характеризующихся воспалением кровеносных сосудов кожи. Существует несколько видов васкулитов, включая аллергический, инфекционный и системный. Симптомы могут варьироваться от покраснения и сыпи до более серьезных проявлений, таких как язвы и некроз тканей. Важно, что ранняя диагностика и правильное лечение играют ключевую роль в управлении заболеванием. Врачи рекомендуют комплексный подход, который может включать кортикостероиды для уменьшения воспаления, а также иммуносупрессоры в более тяжелых случаях. Кроме того, поддерживающая терапия и изменение образа жизни могут значительно улучшить состояние пациентов.
Механизм развития (патогенез) кожных васкулитов
Заболевание имеет иммунокомплексный характер. Это подразумевает, что стенки сосудов подвергаются воздействию агрегатов (иммунных комплексов), состоящих из защитных антител и различных вредных веществ – антигенов.
Часто в роли антигенов выступают стрептококки и стафилококки, которые могут длительное время находиться в очагах инфекции, таких как тонзиллит или кариес. Кроме того, антигенами могут быть дрожжевые грибы при кандидозе, микобактерии туберкулеза и другие микроорганизмы, которые долгое время находятся в организме. На эти антигены вырабатывается значительное количество антител, что приводит к образованию иммунных комплексов.
К факторам, способствующим развитию кожного васкулита, относятся:
- алкоголизм и курение;
- профессиональные токсические воздействия;
- сахарный диабет;
- избыточный вес;
- переохлаждение;
- гипертония;
- облитерирующий тромбангиит и другие заболевания периферических сосудов;
- ревматологические болезни, такие как волчанка, ревматоидный артрит или склеродермия.
| Вид васкулита | Основные симптомы | Принципы лечения |
|---|---|---|
| Васкулит мелких сосудов (лейкоцитокластический васкулит) | Пальпируемая пурпура (красные или фиолетовые пятна, не бледнеющие при надавливании), чаще на нижних конечностях; могут быть язвы, пузыри, некрозы; артралгии, лихорадка. | Устранение провоцирующего фактора (лекарства, инфекции); НПВС, колхицин; при тяжелом течении — системные глюкокортикостероиды, иммуносупрессанты. |
| Геморрагический васкулит (болезнь Шенлейна-Геноха) | Пальпируемая пурпура (симметричная, на разгибательных поверхностях конечностей и ягодицах); артрит/артралгии (крупные суставы); абдоминальный синдром (боли в животе, тошнота, рвота, кровотечения); гломерулонефрит. | Симптоматическое (обезболивающие, диета); при тяжелом течении (поражение почек, ЖКТ) — системные глюкокортикостероиды, иммуносупрессанты. |
| Узловатая эритема | Болезненные, плотные, красные или синюшные узлы (чаще на голенях), постепенно меняющие цвет; лихорадка, артралгии. | Лечение основного заболевания (инфекции, саркоидоз, воспалительные заболевания кишечника); НПВС, йодид калия; при тяжелом течении — системные глюкокортикостероиды. |
| Криоглобулинемический васкулит | Пальпируемая пурпура, язвы, некрозы (чаще на конечностях); артралгии, миалгии; периферическая нейропатия; гломерулонефрит; синдром Рейно. | Лечение основного заболевания (гепатит С, лимфопролиферативные заболевания); системные глюкокортикостероиды, иммуносупрессанты, плазмаферез, ритуксимаб. |
| Уртикарный васкулит | Стойкие (более 24-48 часов) уртикарные высыпания (волдыри), оставляющие пигментацию; жжение, боль; могут быть артралгии, лихорадка, ангионевротический отек. | Антигистаминные препараты (не всегда эффективны); НПВС, колхицин; при тяжелом течении — системные глюкокортикостероиды, дапсон, гидроксихлорохин. |
| Гранулематоз с полиангиитом (Вегенера) | Кожные проявления (пальпируемая пурпура, язвы, папулы, узлы); поражение верхних и нижних дыхательных путей (синуситы, отиты, кашель, кровохарканье); гломерулонефрит; поражение глаз, нервной системы. | Индукционная терапия (циклофосфамид + глюкокортикостероиды или ритуксимаб + глюкокортикостероиды); поддерживающая терапия (метотрексат, азатиоприн, ритуксимаб). |
| Микроскопический полиангиит | Кожные проявления (пальпируемая пурпура, язвы); быстро прогрессирующий гломерулонефрит; легочные кровотечения; периферическая нейропатия. | Индукционная терапия (циклофосфамид + глюкокортикостероиды или ритуксимаб + глюкокортикостероиды); поддерживающая терапия (азатиоприн, метотрексат, ритуксимаб). |
Симптомы кожных васкулитов
Проявления заболевания зависят от степени поражения крупных сосудов кожи. В связи с этим выделяют три типа кожных ангиитов:
- гиподермальные – глубокие, затрагивающие артерии и вены с достаточно толстыми мышечными стенками (к ним относятся узелковый периартериит и узловатый ангиит);
- дермальные – поверхностные, влияющие на мельчайшие артерии, вены и капилляры (в эту категорию входят полиморфный дермальный ангиит, хроническая пигментная пурпура и другие).
Кожная форма узелкового периартериита
Чаще всего встречаются небольшие образования размером от 1 до 3 см, которые периодически возникают вдоль сосудов на ногах. Кожа в области этих узлов приобретает синевато-розовый оттенок. Эти образования могут вызывать болевые ощущения и иногда перерастать в язвы, оставаясь на протяжении нескольких недель или даже месяцев.
Узловатый ангиит, или узловатая эритема
Основные признаки – это красноватые узелки, слегка выступающие над кожей и вызывающие дискомфорт. Чаще всего они располагаются на передней части голеней. Эти узлы со временем могут как развиваться, так и исчезать.
Как правило, узлы сопровождаются болью и воспалением в течение нескольких недель. Затем они постепенно уменьшаются и становятся менее заметными, сливаясь с кожей, оставляя после себя синеватые пятна, которые также исчезают без следов. Данное состояние часто имеет тенденцию к рецидивам, поэтому у пациента на голенях могут одновременно находиться как новые узлы на разных стадиях развития, так и уже исчезающие.
Полиморфный дермальный ангиит (болезнь Гужеро-Рюитера)
Это заболевание имеет несколько форм:
- уртикарная (похожа на хроническую крапивницу);
- геморрагическая (характеризуется появлением геморрагической сыпи, включая петехиальные кожные кровоизлияния, пурпуру, кровоподтеки – экхимозы, а также пузыри, которые вскрываются и образуют эрозии и язвы);
- папуло-некротическая (воспаленные узлы в центре подвергаются некрозу, что приводит к образованию втянутых рубцов после их заживления);
- пустулезно-язвенная (напоминает гангренозную пиодермию – на коже сначала появляются пузырьки, которые затем сливаются в воспаленную поверхность и в конечном итоге превращаются в язвы диаметром до нескольких сантиметров, оставляя глубокие рубцы после заживления);
- некротически-язвенная (сразу формируются участки некроза кожи, которые переходят в язвы);
- полиморфная (одновременно наблюдаются пурпура, узелки, волдыри и другие высыпания).
Хроническая пигментная пурпура
Данное заболевание известно также под другими названиями: прогрессирующая пигментная пурпура Шамбера и кожный гемосидероз. Его основными признаками являются регулярно возникающие множественные подкожные кровоизлияния (петехии), которые со временем превращаются в буроватые пятна, образующиеся в результате накопления железа, что и называется гемосидерозом.
Диагностика
Распознавание кожных васкулитов основывается на характерной клинической картине. В некоторых случаях может потребоваться биопсия пораженной области кожи с последующим микроскопическим анализом. Это позволяет подтвердить наличие повреждений сосудов различного диаметра, а также окружающих тканей.
Основной сложностью является дифференциальная диагностика между кожным васкулитом и проявлениями туберкулеза. В этом контексте выделяются такие состояния, как индуративная эритема и папулонекротический туберкулез. На пользу кожному туберкулезному процессу могут указывать следующие факторы:
- молодой возраст пациентов;
- обострение туберкулеза кожи в зимний период;
- положительные результаты туберкулиновых проб;
- наличие туберкулезного поражения других органов.
Лечение
При кожном васкулите окончательная причина заболевания остается неизвестной. Поэтому применяются комплексные лечебные подходы, направленные на различные аспекты патогенеза (развития) болезни. Важно учитывать следующие меры:
- санация инфекционных очагов – лечение тонзиллита, кариеса, отита, холецистита и других воспалительных процессов;
- коррекция обмена веществ, нормализация уровня сахара в крови, снижение массы тела;
- антигистаминные препараты;
- витамины С, РР и группы В;
- препараты кальция;
- нестероидные противовоспалительные средства;
- антибиотики (в случае четкой связи обострения с инфекцией).
В тяжелых случаях могут быть рекомендованы методы экстракорпоральной детоксикации, такие как гемосорбция или плазмаферез, а также глюкокортикоидные гормоны с последующим постепенным снижением дозы.
При хроническом течении заболевания ревматолог может назначить специфические препараты, например, делагил.
Наружное лечение включает:
- при наличии пятен, папулезной сыпи и узелков – повязки с гормональными мазями, такими как фторокорт;
- при некрозах и язвах – мази Вишневского, солкосерил, ируксол, метилурациловая.
Во время обострения заболевания рекомендуется соблюдать постельный режим. В тяжелых случаях, особенно при необходимости применения глюкокортикостероидов, требуется госпитализация в ревматологическое отделение.
Прогноз и профилактика
Несмотря на комплексное лечение, полное и окончательное избавление от кожных поражений не достигается, и у пациента в любой момент может возникнуть рецидив. Для жизни пациента кожные васкулиты не представляют опасности. Они также не угрожают окружающим, так как не являются заразными и не передаются по наследству. Ребенок может унаследовать только нарушения в функционировании иммунной системы, которые могут проявиться в различных заболеваниях в будущем.
Для предотвращения рецидивов заболевания важно:
- устранить очаги хронической инфекции;
- избегать длительных нагрузок на ноги;
- не допускать ушибов и переохлаждений;
- правильно организовать трудовую деятельность, исключив вредные факторы.
Все о кожных васкулитах рассказывает практикующий дерматолог В.В. Макарчук:
https://youtube.com/watch?v=fp-YzKo8mL4
https://youtube.com/watch?v=QznTNRxUK6A
https://youtube.com/watch?v=LNRIKFgzmKk
Этиология кожных васкулитов
Кожные васкулиты представляют собой группу заболеваний, характеризующихся воспалением стенок кровеносных сосудов, что приводит к нарушению их функции и повреждению окружающих тканей.
Одной из основных причин развития кожных васкулитов являются инфекционные агенты. Вирусные инфекции, такие как гепатит B и C, вирус Эпштейна-Барр, а также бактериальные инфекции, например, стрептококковая или стафилококковая, могут инициировать воспалительный процесс в сосудах. В некоторых случаях васкулиты могут развиваться как реакция на инфекцию, когда иммунная система начинает атаковать собственные ткани организма, принимая их за чуждые.
Неинфекционные факторы также играют важную роль в этиологии кожных васкулитов. Автоиммунные заболевания, такие как системная красная волчанка, ревматоидный артрит и синдром Шегрена, могут приводить к воспалению сосудов. В этих случаях организм вырабатывает антитела против собственных клеток, что вызывает повреждение сосудистой стенки.
Кроме того, существуют и другие факторы, способствующие развитию васкулитов. Это могут быть аллергические реакции на лекарства, такие как антибиотики, нестероидные противовоспалительные препараты и некоторые противосудорожные средства. Также к провоцирующим факторам относятся воздействия химических веществ, таких как пестициды и растворители, а также физические факторы, включая переохлаждение и травмы.
Наконец, генетическая предрасположенность может играть значительную роль в развитии кожных васкулитов. У людей с определенными генетическими маркерами риск развития васкулитов может быть выше, особенно в сочетании с другими факторами, такими как инфекции или аутоиммунные заболевания.
Таким образом, этиология кожных васкулитов является многогранной и включает в себя как инфекционные, так и неинфекционные факторы, а также генетическую предрасположенность. Понимание этих причин имеет важное значение для диагностики и выбора адекватного лечения, что позволит улучшить качество жизни пациентов и снизить риск осложнений.
Клинические особенности различных видов кожных васкулитов
Кожные васкулиты представляют собой группу заболеваний, характеризующихся воспалением стенок кровеносных сосудов, что может приводить к различным кожным проявлениям. В зависимости от этиологии, патогенеза и клинической картины, васкулиты можно классифицировать на несколько основных типов, каждый из которых имеет свои уникальные особенности.
1. Аллергический васкулит
Аллергический васкулит часто возникает в результате реакции на лекарства, инфекции или другие аллергены. Основные симптомы включают:
- Появление пурпуры (кровоизлияний) на коже, особенно на нижних конечностях;
- Зуд и жжение в области высыпаний;
- Общие симптомы, такие как лихорадка и недомогание.
Лечение включает отмену аллергена, применение антигистаминов и кортикостероидов для уменьшения воспаления.
2. Нодулярный васкулит
Нодулярный васкулит характеризуется образованием болезненных узлов на коже, чаще всего на голенях. Эти узлы могут быть красного или фиолетового цвета и могут сопровождаться:
- Болезненностью;
- Отеком и покраснением;
- Общим ухудшением состояния здоровья.
Лечение обычно включает кортикостероиды и иммуносупрессивные препараты.
3. Криоглобулинемический васкулит
Этот тип васкулита связан с наличием криоглобулинов в крови и часто ассоциируется с вирусными инфекциями, такими как гепатит С. Клинические проявления могут включать:
- Пурпуру;
- Сыпь, напоминающую крапивницу;
- Боль в суставах;
- Системные проявления, такие как слабость и усталость.
Лечение направлено на устранение основного заболевания и может включать плазмаферез и иммуносупрессивные препараты.
4. Полиартериит узелковый
Это системное заболевание, которое может затрагивать не только кожу, но и внутренние органы. На коже наблюдаются:
- Пурпура и узловые образования;
- Язвы;
- Боль и отек в области пораженных сосудов.
Лечение включает кортикостероиды и иммуносупрессивные препараты, а также контроль за состоянием внутренних органов.
5. Системная красная волчанка (СКВ)
СКВ является аутоиммунным заболеванием, которое может проявляться васкулитом. На коже могут появляться:
- Сыпь в виде бабочки на лице;
- Пурпура;
- Язвы в области рта и носа.
Лечение включает нестероидные противовоспалительные препараты, кортикостероиды и иммуномодуляторы.
Каждый из этих видов кожных васкулитов требует индивидуального подхода к диагностике и лечению. Важно учитывать не только кожные проявления, но и возможные системные осложнения, что подчеркивает необходимость комплексного подхода в управлении этими заболеваниями.
Современные методы исследования и их значение в диагностике
Современные методы исследования играют ключевую роль в диагностике кожных васкулитов, так как эти заболевания могут проявляться разнообразными симптомами и иметь различные этиологические факторы. Правильная диагностика необходима для выбора адекватного лечения и предотвращения возможных осложнений.
Одним из основных методов, используемых для диагностики кожных васкулитов, является кожная биопсия. Этот метод позволяет получить образец кожи для гистологического исследования. При микроскопическом анализе можно выявить характерные изменения в сосудах и окружающих тканях, что помогает определить тип васкулита. Например, при полигенеративном васкулите могут наблюдаться признаки некроза и воспаления стенок сосудов.
Кроме того, иммунологические исследования играют важную роль в диагностике. Они помогают выявить наличие аутоантител, которые могут указывать на системные заболевания, такие как системная красная волчанка или синдром Шегрена. Анализ крови на уровень воспалительных маркеров, таких как С-реактивный белок и скорость оседания эритроцитов, также может дать представление о наличии воспалительного процесса в организме.
Современные образные методы исследования, такие как ультразвуковая допплерография, позволяют оценить состояние сосудов и кровоток в них. Этот метод может быть особенно полезен для выявления изменений в крупных сосудах, что может указывать на более серьезные формы васкулита.
Также стоит отметить, что магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) могут быть использованы для оценки состояния внутренних органов при системных формах васкулита. Эти методы помогают выявить возможные осложнения, такие как поражение легких или почек, что крайне важно для определения тактики лечения.
Наконец, клинические исследования и анализ анамнеза пациента также имеют большое значение. Важно учитывать не только симптомы, но и предшествующие заболевания, возможные аллергические реакции, а также факторы окружающей среды, которые могут способствовать развитию васкулита.
Таким образом, комплексный подход к диагностике кожных васкулитов, включающий различные методы исследования, позволяет врачам точно определить тип заболевания, его тяжесть и выбрать наиболее эффективное лечение для каждого конкретного пациента.