Одышка при сердечной недостаточности — распространенный и тревожный симптом для пациентов и их близких. Она проявляется затруднением вдоха и учащением дыхания, что ухудшает качество жизни и указывает на серьезные проблемы с сердечно-сосудистой системой. В статье рассмотрим основные причины одышки при сердечной недостаточности, а также методы диагностики и лечения, что поможет читателям лучше понять свое состояние и вовремя обратиться за медицинской помощью.
Почему при сердечной недостаточности возникает одышка?
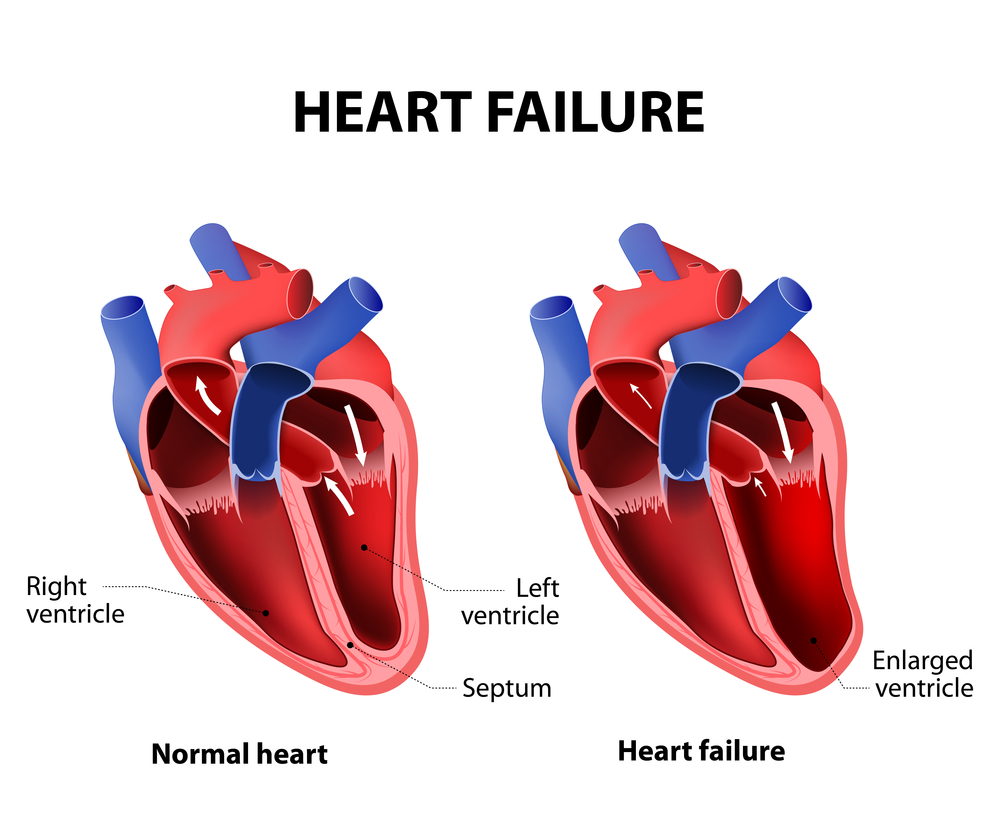
Одышка, возникающая при сердечной недостаточности, обусловлена накоплением и застоем жидкости в легочных тканях, что происходит из-за неспособности сердца перекачивать необходимое количество крови. Кровоток в легочных сосудах замедляется, и жидкая часть крови начинает «выпотевать» в альвеолы. Переполненные жидкостью легкие не могут эффективно выполнять газообмен.
На ранних стадиях сердечной недостаточности пациенты начинают ощущать одышку после физической активности, а по мере прогрессирования заболевания затруднение дыхания становится заметным даже в состоянии покоя. В зависимости от нагрузки на сердце и легкие выделяют четыре степени сердечной недостаточности:
- I – одышка возникает после значительной физической активности;
- II – дыхание учащается после умеренной нагрузки;
- III – одышка появляется даже при минимальной физической активности;
- IV – затруднение дыхания может ощущаться во время сна или в полном покое.
Наиболее распространенными причинами, способствующими развитию сердечной недостаточности, являются:
- перенесенный инфаркт миокарда;
- ишемическая болезнь сердца (ИБС);
- артериальная гипертензия;
- пороки клапанов сердца;
- воспалительные и невоспалительные заболевания миокарда;
- злоупотребление наркотиками и алкоголем.
К быстрому ухудшению сердечной недостаточности и усилению одышки могут привести:
- почечная недостаточность и заболевания почек;
- инфекции;
- аритмии;
- тромбоэмболия легочной артерии;
- анемия;
- гипертиреоз;
- сахарный диабет;
- легочный васкулит;
- отсутствие адекватного лечения.
При правильном подходе к лечению и соблюдении всех рекомендаций врача одышка и другие симптомы сердечной недостаточности могут значительно уменьшиться, а прогрессирование заболевания существенно замедлиться.
Одышка при сердечной недостаточности является одним из наиболее распространенных симптомов, вызывающих беспокойство у пациентов. Врачи отмечают, что основными причинами этого состояния являются накопление жидкости в легких и недостаточная способность сердца перекачивать кровь. Это приводит к снижению кислорода в организме и вызывает ощущение нехватки воздуха.
Лечение одышки включает в себя как медикаментозные, так и немедикаментозные методы. Врачи рекомендуют использовать диуретики для уменьшения отеков и улучшения дыхания, а также препараты, улучшающие сердечную функцию. Важным аспектом является и изменение образа жизни: соблюдение диеты, контроль веса и регулярные физические нагрузки.
Специалисты подчеркивают, что своевременная диагностика и комплексный подход к лечению могут значительно улучшить качество жизни пациентов и снизить риск осложнений.
https://youtube.com/watch?v=uVS-ceYOZ4M
Особенности одышки при сердечной недостаточности
Одышка, возникающая при сердечной недостаточности, имеет ряд специфических признаков, которые отличают её от других форм одышки:
- затрудненное дыхание при вдохе;
- одышка усиливается и проявляется после физической активности;
- в горизонтальном положении дыхание становится более затрудненным, а при попытках сесть или принять полулежащее положение оно ослабевает;
- одышка может сопровождаться хрипами в легких, периодическими болями в сердце, отеками ног, похолоданием рук и стоп, синюшностью кончиков носа, ушей, пальцев рук и ног, а также учащенным сердцебиением и аритмией.
Кроме того, одышка при сердечной недостаточности может сопровождаться ощущением слабости, повышенной утомляемостью, головокружением, обмороками, приступами сердечного кашля и отеком легких.
| Причина одышки при сердечной недостаточности | Механизм развития одышки | Методы лечения одышки |
|---|---|---|
| Застой крови в легких | Повышение давления в легочных капиллярах приводит к просачиванию жидкости в интерстициальное пространство и альвеолы, нарушая газообмен. | Медикаментозное: диуретики (фуросемид, торасемид) для уменьшения объема циркулирующей крови и выведения избыточной жидкости; вазодилататоры (нитраты) для снижения пред- и постнагрузки на сердце. Немедикаментозное: ограничение потребления соли и жидкости, возвышенное положение в постели. |
| Снижение сердечного выброса | Недостаточное поступление кислорода к тканям и органам, включая дыхательные мышцы, вызывает компенсаторное учащение и углубление дыхания. | Медикаментозное: ингибиторы АПФ (эналаприл, лизиноприл), бета-блокаторы (бисопролол, метопролол), антагонисты минералокортикоидных рецепторов (спиронолактон, эплеренон) для улучшения функции сердца и увеличения сердечного выброса. Хирургическое: реваскуляризация миокарда (АКШ, стентирование), имплантация кардиовертера-дефибриллятора, трансплантация сердца. |
| Анемия | Снижение уровня гемоглобина уменьшает кислородную емкость крови, что приводит к гипоксии тканей и компенсаторной одышке. | Медикаментозное: препараты железа (при железодефицитной анемии), эритропоэтин (при анемии хронических заболеваний). Трансфузионное: переливание эритроцитарной массы в тяжелых случаях. |
| Нарушения ритма сердца | Тахиаритмии (например, фибрилляция предсердий с быстрым желудочковым ответом) или брадиаритмии могут ухудшать насосную функцию сердца, приводя к снижению сердечного выброса и одышке. | Медикаментозное: антиаритмические препараты (амиодарон, пропафенон), бета-блокаторы для контроля частоты сердечных сокращений. Инвазивное: кардиоверсия, абляция, имплантация кардиостимулятора. |
| Сопутствующие заболевания легких | Хроническая обструктивная болезнь легких (ХОБЛ), бронхиальная астма, пневмония могут усугублять одышку при сердечной недостаточности, создавая дополнительную нагрузку на дыхательную систему. | Медикаментозное: бронходилататоры (сальбутамол, тиотропий), ингаляционные глюкокортикостероиды (при ХОБЛ/астме), антибиотики (при пневмонии). Немедикаментозное: отказ от курения, легочная реабилитация. |
| Ожирение | Избыточная масса тела увеличивает нагрузку на сердце и легкие, ограничивает подвижность диафрагмы, что может усугублять одышку. | Немедикаментозное: диета, физическая активность, изменение образа жизни. Медикаментозное: препараты для снижения веса (в некоторых случаях). |
| Тревога и панические атаки | Психоэмоциональный стресс может вызывать гипервентиляцию, которая проявляется ощущением нехватки воздуха, даже при отсутствии значимых физиологических нарушений. | Медикаментозное: анксиолитики (бензодиазепины), антидепрессанты. Немедикаментозное: психотерапия, дыхательные упражнения, релаксационные техники. |
Как помочь больному?
Пациенту следует обратиться к врачу-терапевту или кардиологу в следующих случаях:
- Если возникает ощущение нехватки воздуха, которое не удается устранить учащенным дыханием.
- Если одышка сопровождается болями в сердце, хриплым дыханием, кашлем с выделением мокроты и отеками конечностей.
Для выяснения причин сердечной одышки назначаются следующие исследования:
- анализы крови;
- электрокардиограмма (ЭКГ);
- эхокардиография (Эхо-КГ);
- компьютерная томография (КТ) или магнитно-резонансная томография (МРТ);
- рентгенография и другие методы.
В лечении одышки при сердечной недостаточности пациенту рекомендуется не только прием медикаментов, но и соблюдение диеты, ведение здорового образа жизни, правильная реакция на стрессовые ситуации и достаточная физическая активность.
При выраженной одышке пациенту советуют:
- Прекратить курение и употребление алкогольных напитков.
- Чаще находиться на свежем воздухе.
- Избегать действий, способствующих возникновению одышки.
- Выполнять повседневные дела медленно, делая перерывы для отдыха.
- Избегать подъема по лестнице и поднятия тяжестей.
- Носить свободную одежду, не стесняющую дыхание.
- Держать лекарства под рукой, так как волнение может усугубить одышку.
- Обустроить кровать с наклоном изголовья на 35-40 градусов.
- Принимать пищу небольшими порциями.
- Соблюдать низкокалорийную диету и ограничить (в тяжелых случаях исключить) потребление поваренной соли. Рекомендуется уменьшить количество жиров (особенно животного происхождения) и углеводов, а также увеличить долю продуктов, богатых белком, клетчаткой и витаминами.
- Следить за уровнем артериального давления.
При возникновении тяжелого приступа одышки необходимо вызвать скорую помощь, а до ее прибытия выполнить следующие действия:
- помочь пациенту занять полусидячее положение с опущенными ногами;
- снять или расстегнуть одежду, затрудняющую дыхание;
- успокоить пациента;
- обеспечить приток свежего воздуха (при возможности использовать кислородную подушку);
- дать пациенту Нитроглицерин под язык (до 2-х таблеток с интервалом 5-10 минут), сердечные гликозиды (например, Дигоксин, Коргликон, Строфантин К и др.) и Фуросемид (40-80 мг);
- сделать горячую ножную ванну или наложить жгуты на область бедер (поочередно снимая их на 3-5 минут с интервалом 20-30 минут);
- при повышенном артериальном давлении дать пациенту гипотензивное средство.
Если одышка или сердечная астма возникают впервые или сопровождаются другими неотложными состояниями (например, отек легкого, инфаркт миокарда, гипертонический криз и др.), пациента необходимо госпитализировать.
https://youtube.com/watch?v=QQKXBf6nzWQ
Лечение
Лечение одышки, вызванной сердечной недостаточностью, всегда является многогранным и сосредоточено на терапии основного заболевания. Пациентам могут быть назначены следующие группы препаратов:
- сердечные гликозиды (например, Дигоксин, Строфантан К, Коргликон): они помогают увеличить систолический и ударный объем сердца, устраняют тахикардию и тахиаритмии, оказывая кардиотоническое воздействие;
- ингибиторы АПФ (Квинаприл, Эналаприл, Рамиприл, Трандолаприл и другие): эти препараты способствуют расширению артерий и восстановлению функций сосудов;
- диуретики (Фуросемид, Торасемид, Бритомар и др.): помогают снизить нагрузку на сердце и артериальное давление, а также устраняют отеки;
- бета-адреноблокаторы (Метопролол, Карведилол, Пропранолол, Целипролол и др.): помогают устранить аритмию и уменьшают кислородное голодание;
- ингибиторы If-каналов синусового узла (Ивабрадин, Коралан, Кораксан): помогают устранить тахикардию;
- антагонисты рецепторов альдостерона (Спиронолактон, Эплеренон): способствуют снижению артериальной гипертензии и застойных явлений, а также оказывают легкое мочегонное действие;
- вазодилататоры (Нитроглицерин, Изокет, Апрессин, Миноксидил, Несиритид): помогают снизить тонус сосудов и уменьшают нагрузку на сердце;
- противоаритмические препараты (Амиодарон, Кардиодарон, Соталекс, Амлодипин, Леркамен): используются для контроля нарушений сердечного ритма при необходимости;
- антикоагулянты (Варфарин, Синкумар, Фрагмин, Арикстра): предотвращают образование тромбов и облегчают кровоток по сосудам;
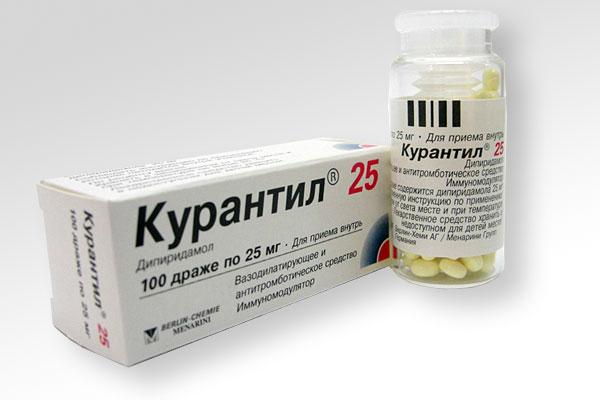
- антитромботические средства (Аспирин Кардио, Кардиомагнил, Плавикс, Тиклид, Курантил): также препятствуют тромбообразованию и улучшают кровоток;
- статины (Анвистат, Флувастатин, Липостат, Зокор): помогают предотвратить образование холестериновых бляшек и снижают уровень холестерина в крови.
Если медикаментозное лечение оказывается неэффективным, пациенту могут быть предложены следующие хирургические вмешательства:
- коррекция клапанного порока;
- установка кардиостимулятора;
- установка кардиовертера-дефибриллятора;
- трансплантация механических искусственных желудочков сердца;
- обвитие сердца специальной эластичной сеткой;
- трансплантация сердца.
Диагностика сердечной недостаточности
является важным этапом в определении причин одышки и разработки эффективного плана лечения. Процесс диагностики включает в себя несколько ключевых компонентов, которые помогают врачам оценить состояние пациента и выявить возможные причины сердечной недостаточности.
Первым шагом в диагностике является сбор анамнеза. Врач задает вопросы о симптомах, их продолжительности и интенсивности, а также о наличии сопутствующих заболеваний, таких как гипертония, диабет или ишемическая болезнь сердца. Важно также выяснить, есть ли у пациента семейная предрасположенность к сердечно-сосудистым заболеваниям.
Физикальное обследование играет ключевую роль в диагностике сердечной недостаточности. Врач проводит аускультацию сердца и легких, чтобы выявить наличие хрипов, шумов или других аномалий. Также может быть проведено измерение артериального давления и частоты сердечных сокращений. При осмотре могут быть обнаружены признаки отеков, увеличения печени или других проявлений сердечной недостаточности.
Лабораторные исследования также являются важной частью диагностики. Общий анализ крови может помочь выявить анемию или инфекции, которые могут усугублять состояние пациента. Биохимический анализ крови, включая определение уровня натрийуретических пептидов (например, BNP или NT-proBNP), может дать информацию о степени сердечной недостаточности.
Инструментальные методы диагностики включают в себя электрокардиограмму (ЭКГ), которая позволяет оценить электрическую активность сердца и выявить аритмии или другие нарушения. Эхокардиография (УЗИ сердца) является одним из наиболее информативных методов, позволяющим визуализировать структуру и функцию сердца, оценить размеры камер, сократимость миокарда и наличие клапанных заболеваний.
В некоторых случаях могут быть назначены дополнительные исследования, такие как рентгенография грудной клетки для оценки состояния легких и наличия отеков, а также стресс-тесты для оценки физической нагрузки на сердце. Важно отметить, что диагностика сердечной недостаточности требует комплексного подхода и может включать в себя консультации с кардиологом и другими специалистами.
Таким образом, диагностика сердечной недостаточности включает в себя сбор анамнеза, физикальное обследование, лабораторные и инструментальные исследования, что позволяет врачам точно определить степень заболевания и разработать индивидуальный план лечения для каждого пациента.
https://youtube.com/watch?v=EcgZ1ae9j0E
Профилактика одышки при сердечной недостаточности
Профилактика одышки является важным аспектом управления этим заболеванием. Одышка, или диспноэ, часто возникает из-за недостаточной способности сердца перекачивать кровь, что приводит к накоплению жидкости в легких и затруднению дыхания. Эффективные меры профилактики могут значительно улучшить качество жизни пациентов и снизить риск обострений.
Одним из ключевых элементов профилактики является соблюдение режима физической активности. Регулярные, но умеренные физические нагрузки помогают укрепить сердечно-сосудистую систему, улучшить кровообращение и увеличить выносливость. Рекомендуется проводить занятия под контролем врача или физиотерапевта, чтобы избежать перегрузок и травм.
Контроль массы тела также играет важную роль в профилактике одышки. Избыточный вес увеличивает нагрузку на сердце и может усугублять симптомы сердечной недостаточности. Сбалансированная диета, богатая овощами, фруктами, цельнозерновыми продуктами и нежирным белком, поможет поддерживать нормальный вес и снизить риск осложнений.
Мониторинг артериального давления и уровня холестерина также важен для профилактики одышки. Высокое артериальное давление и повышенный уровень холестерина могут ухудшить состояние сердца и привести к его недостаточности. Регулярные медицинские осмотры и соблюдение назначенной терапии помогут контролировать эти показатели.
Отказ от курения и ограничение потребления алкоголя являются важными мерами профилактики. Курение негативно влияет на легкие и сердечно-сосудистую систему, а алкоголь может усугублять симптомы сердечной недостаточности. Поддержка в отказе от вредных привычек может быть получена через специальные программы и консультации.
Также стоит обратить внимание на управление стрессом и эмоциональным состоянием. Хронический стресс может негативно сказаться на здоровье сердца и привести к ухудшению состояния. Методы релаксации, такие как йога, медитация и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие.
Наконец, важно соблюдать рекомендации врача и регулярно принимать назначенные препараты. Некоторые лекарства могут помочь улучшить функцию сердца и снизить риск возникновения одышки. Пациенты должны быть внимательны к своему состоянию и сообщать врачу о любых изменениях в симптомах.
Таким образом, профилактика одышки требует комплексного подхода, включающего физическую активность, контроль массы тела, мониторинг здоровья, отказ от вредных привычек и управление стрессом. Следуя этим рекомендациям, пациенты могут значительно улучшить качество своей жизни и снизить риск обострений заболевания.
Роль физической активности и реабилитации
Физическая активность играет ключевую роль в управлении сердечной недостаточностью и может значительно улучшить качество жизни пациентов. Однако важно понимать, что уровень физической активности должен быть адаптирован к индивидуальным возможностям и состоянию здоровья каждого пациента. Реабилитация, направленная на восстановление физической активности, включает в себя комплекс мероприятий, которые помогают пациентам справляться с симптомами и улучшать функциональные возможности.
Одним из основных компонентов реабилитации является программа физической активности, которая может включать аэробные упражнения, силовые тренировки и растяжку. Аэробные упражнения, такие как ходьба, плавание или езда на велосипеде, способствуют улучшению сердечно-сосудистой функции, увеличивают выносливость и помогают контролировать вес. Силовые тренировки, в свою очередь, помогают укрепить мышцы, что также важно для поддержания общей физической активности.
Важно отметить, что перед началом любой программы физической активности пациентам с сердечной недостаточностью необходимо пройти медицинское обследование и получить рекомендации от врача. Специалист может помочь определить безопасный уровень нагрузки и разработать индивидуальный план тренировок, который будет учитывать текущее состояние здоровья, степень сердечной недостаточности и наличие сопутствующих заболеваний.
Реабилитация также включает в себя образовательные компоненты, которые помогают пациентам понять природу своей болезни, научиться управлять симптомами и изменять образ жизни. Это может включать в себя обучение правильному питанию, контролю за весом, а также техникам управления стрессом. Психологическая поддержка также является важной частью реабилитации, так как эмоциональное состояние пациента может существенно влиять на его физическое состояние и мотивацию к занятиям.
Регулярная физическая активность и реабилитация могут привести к значительным улучшениям в состоянии пациентов с сердечной недостаточностью. Исследования показывают, что пациенты, которые активно участвуют в реабилитационных программах, имеют меньший риск госпитализации, лучше переносят физическую нагрузку и имеют более высокое качество жизни. Поэтому важно, чтобы пациенты с сердечной недостаточностью не избегали физической активности, а, наоборот, стремились к её включению в свою повседневную жизнь, следуя рекомендациям врачей и специалистов по реабилитации.