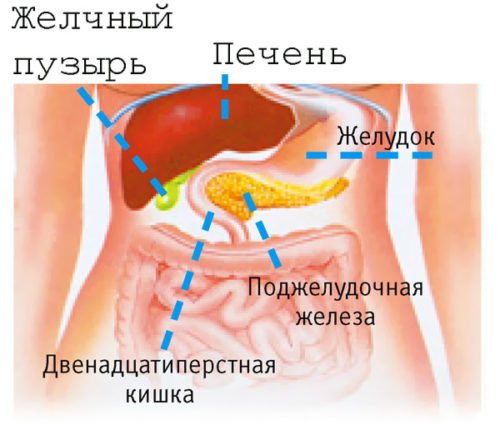
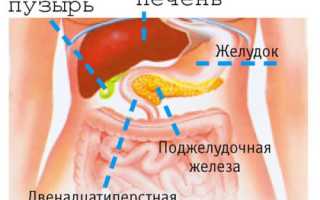
Поджелудочная железа расположена чуть ниже и позади желудка, в том месте, где он соединяется с кишечником. Функции поджелудочной железы заключаются в том, что она вырабатывает пищеварительные ферменты, которые помогают переварить съеденную нами пищу, и регулирует уровень сахара в крови путем секреции инсулина и глюкагона. Железа является важным органом, но прожить без нее возможно. Только в случае удаления железы нужно будет постоянно получать гормоны и пищеварительные ферменты в виде лекарственных препаратов.
Предназначение, физиология и функции поджелудочной железы
Поджелудочная железа расположена в брюшной области с левой стороны и плотно прилегает к задней стенке желудка. Она находится на уровне поясничного позвонка в области чуть выше пупка (около 10 см).
Поджелудочная железа выполняет две важные функции в организме:
- Внешнесекреторная (экзокринная деятельность);
- Внутрисекреторная (инкреторная или эндокринная деятельность).
Орган имеет простое анатомическое строение и состоит из маленьких железок, протоков по которым выработанный панкреатический сок успешно поступает в двенадцатиперстную кишку. Вес железы составляет всего 70–80 грамм, но за сутки она способна синтезировать до 2,5 литров пищеварительного сока.
Панкреатический сок имеет выраженную щелочную среду, которая нейтрализует соляную кислоту и предотвращает разъедание слизистой оболочки двенадцатиперстной кишки во время расщепления пищевого комка.
Секреторная функция поджелудочной железы обеспечивает выработку необходимых гормонов для нормализации уровня сахара в крови и регуляции важных обменных процессов. Жизнедеятельность органа не должна давать сбои из-за сильной перегрузки, так как в данном случае происходят систематические нарушения, а впоследствии образуется выраженный воспалительный процесс.
Экзокринная функция
Поджелудочная железа – главный и самый ответственный контролер нашего пищеварения. Она включается в работу, когда мы еще только готовимся к очередной трапезе – ученые доказали, что один вид пищи, запах или просто яркое воспоминание активизируют железу и настраивают ее на выработку ферментов.
Сами ферменты начинают выделяться только через 2-3 минуты после того, как человек отправляет в рот первый кусочек еды. Зато длится этот процесс еще часов 10-14 – достаточно для того, чтобы успели расщепиться все белки-жиры-углеводы, а полезные вещества (витамины, микро-макроэлементы и др.) всосались в кровь и лимфу.
Панкреас вырабатывает ферменты для разных видов продуктов – белковых, углеводных, жирной пищи. Причем умная железа сразу распознает, каких веществ в вашем завтраке-обеде больше, и регулирует процентное содержание ферментов в соке. Именно с этим связана знаменитая программа раздельного питания – когда вы не смешиваете все продукты в одну кучу, а едите белки-углеводы раздельно, железе работать намного проще. А значит, и пищеварение проходит быстрее, и обмен веществ ускоряется. Человек становится стройнее, а железа функционирует на полных мощностях.
Что интересно, ферменты в панкреатическом соке выделяются в неактивном состоянии, активизирует их только особый фермент энтерокиназа в просвете 12-перстной кишки. Первым превращается трипсиноген – в трипсин, а уже это вещество запускает химические процессы во всех остальных.
Роль органа в общей системе пищеварения
Основной функцией поджелудочной железы является нормализация системы пищеварения при выработке необходимых ферментов, которые поступают в двенадцатиперстную кишку, расщепляя белки, жиры и углеводы.
Панкреатический сок соединяется с желчью и начинает активный процесс расщепления. При нарушении налаженного процесса ткани органа подвергаются разъеданию, что приводит к образованию различных патологий.
Поджелудочная железа вырабатывает следующие виды ферментов:
- Липаза (измельчение крупных конгломератов жира);
- Амилаза, мальтаза, инвертаза, лактаза способствуют расщеплению углеводов;
- Трипсин отвечает за расщепление белков.
Вышеописанные ферменты начинают вырабатываться сразу же после того как пища попала в желудок. Процесс расщепления длится около 7–8 часов.
Выработка ферментов зависит от того какая пища поступила в желудок. Если в пищевом комке преобладает белок, то активно начинает производиться трипсин. При жирной пище выделяется большое количество липазы, а при поглощении углеводов соответствующие виды ферментов.
Экзокринная функция органа основывается на том, чтобы количество ферментов совпадало с объемом пищи в желудке. Соблюдение данного равновесия позволяет обеспечить защитные функции и устранить саморазрушение поджелудочной железы.
Общая информация
Размеры поджелудочной железы уступают размерам печени, если сравнивать ее с другими органами, которые имеют функцию выработки ферментов. Уже в утробе матери у плода на 5 неделе начинается формирование поджелудочной железы.
Со временем, пока ребенок растет вместе с ним увеличиваются в размерах и внутренние органы. После рождения ребенок имеет поджелудочную железу размером до 5 см в длину. Когда малышу исполняется один год, то железа может достигать 7 см в длину, через 10 лет ее размеры могут достигать целых 15 см.
Увеличиваться поджелудочная перестает к 16 годам жизни человека. У взрослого человека ее нормальные размеры составляют от 15 до 20 сантиметров в длину и не более 4 см в ширину, а также ее вес будет колебаться в пределах 60-80 грамм, не более. Все остальные отклонения являются патологией!
Самой широкой частью поджелудочной железы является головка. По размерам она составляет от 5 см в длину и до 3 см в ширину, что является довольно-таки значительным. Самой длинной частью является ее тело. Ширина достигает 2,5 см. Этот орган также имеет хвостовую часть, длиной до 3,5 см и шириной до полутора сантиметров.
Поджелудочная железа, как и некоторые наши протоки имеет непростое альвеолярно-трубчатое строение и состоит из трех основных внешних частей, каждая из которых играет свою, важную роль в синтезе ферментов. Рассмотрим эти части.
Внешнее строение.
- головная часть (головка);
- тело железы;
- хвостовая часть железы.
Внутреннее строение.
- главный желчный проток;
- сфинктер Одди;
- дополнительный проток Санторини;
- общий желчный проток.
Клеточный уровень.
- островки Лангерганса;
- панкреатический ацинус;
- альфа-клетки;
- бета-клетки;
- дельта-клети;
- клетки панкреатического полипептида.
Поджелудочная железа находится глубоко, относительно других органов. Это затрудняет проведение диагностических мероприятий. Основным диагностическим методом является Ультразвуковое исследование, определяющее общее состояние органа, отклонения от нормальных размеров и формы.
УЗИ сканирует и протоколирует все возможные изменения и отклонения поджелудочной, и, конечно же, ее нормальное состояние. Есть погрешности, которые допустимы при диагностике поджелудочной железы и они являются нормальными и зависят они полностью от биохимического анализа крови: если анализы имеют хорошие показатели, то отклонения будут считаться нормальными.
Воспаление поджелудочной железы может спровоцировать сахарный диабет или панкреатит. Происходит воспаление органа, а следовательно, изменение структуры и формы. Подобную аномалию можно отследить при помощи безболезненной УЗИ-диагностики.
Биохимический анализ крови позволяет определить повышенное содержание панкреатических амилазов, которое приводит к образованию камней в поджелудочной железе, различным опухолям, а при плохом стечении обстоятельств к панкреатиту. Чаще всего от опухоли страдает головка поджелудочной железы.
Если происходит нарушение функционирования органа, то ферменты-протеины перестают вырабатываться в положенном количестве. Это приводит к тому, что пища перестает перевариваться. Ее просто нечем разделить на соответствующие компоненты.
Отсюда и возникает вздутие живота, а также непроходимость в кишечнике, что вызывает различные боли и спазмы. Если не принимать ни какие меры, то со временем начнет развиваться панкреатит. Поэтому очень важно знать, где находится поджелудочная железа и как она болит!
Организм человека – очень сложная система, в которой находится большое количество разнообразных и необходимых для жизни человека органов. Одним из этих органов и является поджелудочная железа.
Чтобы не допустить ее распада из-за образования панкреатита или других патологий нужно проходить своевременную диагностику желудочно-кишечного тракта. Ну и, конечно же, знать, где находится поджелудочная, о чем и пойдет речь далее.
Участие в гормональном обмене
Выполнение внутрисекреторной функции поджелудочной железы подразумевает выработку гормонов, которые необходимы для регуляции процессов обмена в организме.
- Инсулин. Данный гормон обеспечивает процесс расщепления сахара в крови и предотвращает развитие сахарного диабета. Моносахарид расщепляется до гликогена, который обладает способностью накапливания и содержит необходимую энергию для организма.
- Глюкагон. Гормон оказывает противоположный эффект инсулину (превращение гликогена в глюкозу). При возникновении стрессовых ситуаций в крови отмечается повышение значений. Два гормона в сочетании обеспечивают регуляцию углеводного обмена в организме.
- Соматостатин. Гормон, нейтрализующий выработку соматотропина, который вырабатывается гипоталамусом. Его используют для предотвращения роста различных новообразований.
Сейчас читают: Характеристика и методика лечения некроза поджелудочной железы
К примеру, сахарный диабет первого типа может развиваться на фоне нехватки гормона из-за повышенной иммунной активности организма при выработке тел и саморазрушении органа.
Диабет второго типа возникает при избытке инсулина из-за потери чувствительности клеток по отношению к гормону. Островки Лангерганса начинают вырабатывать чрезмерные количества вещества, что приводит к повышению сахара в крови. Данное состояние требует лечения при приеме препаратов снижающих уровень сахара.
Почему болит
Существует разнообразное количество заболеваний поджелудочной железы. Все они каким-то образом могут повлиять на наше самочувствие, привнести дискомфорт, вызвать болевые ощущения с правой стороны. Именно оттуда начинается сигнал о том, что с поджелудочной что-то происходит не так.
Текущее природное положение в стране не совсем качественно отображается на нашем здоровье. Работающие заводы, выхлопные системы, некачественные продукты питания, пестициды, пищевые вкусоуселители и многое другое может пагубно сказаться на поджелудочной железе и печени. Вследствие внешних факторов может развиться панкреатит поджелудочной железы, в лучшем случае произойдет воспаление тканей органа.
Рассмотрим основные причины, приводящие к неблагоприятным последствиям поджелудочной железы:
- сбой в работе пищеварительной системы – повышается уровень жиров в крови;
- обильное выделение панкреатического сока является следствием интенсивного употребления алкогольной продукции, а также табакокурения;
- появление в организме вирусных, бактериальных заболеваний, воспалительных процессов, которые атакуют здоровые клетки всех органов, включая и поджелудочную железу;
- воспалительные процессы в желчном пузыре приводят к попаданию желчи в поджелудочную, что в итоге приводит к воспалительным процессам;
- лекарственные препараты, направленные на увеличение выработки ферментативных пищеварительных веществ, повышают возможность для развития заболеваний в поджелудочной железе.
Любой воспалительный процесс приведет к болевым ощущениям в районе правого подреберья. При этом нарушается пищеварительный процесс в желудочно-кишечном тракте. Это может сигнализировать о развитии панкреатита.
Рассмотрим предполагаемые причины, по которым болит поджелудочная железа:
- наследственность;
- неправильное питание;
- ежедневные стрессы;
- проблемы с желчевыводящими протоками;
- аутоиммунные заболевания;
- лечебные процедуры, выполненные с нарушением норм;
- злоупотребление спиртным и курение;
- по возрастным причинам;
- гормональные препараты;
- медикаментозные препараты;
- инфекции и бактерии;
- сахарный диабет.
Все взаимосвязано. Когда вы находитесь в стрессовых ситуациях, будь то скандалы или экстремальный вид спорта в нашу кровь происходит выброс адреналина. Он в свою очередь влечет повышенное выделение глюкозы. Поджелудочная начинает вырабатывать инсулин, чтобы привести уровень глюкозы в норму.
Если это происходит постоянно, изо дня в день, то поджелудочная начинает понемногу угасать в плане выработке инсулина. И ее резервы постепенно истощаются и сводятся к нулю. После этого начинается развитие сахарного диабета, и даже панкреатита, ведь уровень глюкозы больше ни кто не контролирует.
Если повышается белок в крови, то это приводит к воспалению тканевых соединений поджелудочной. Разрушительным факторам панкреатита способствуют и возрастные изменения человека: чем он старше тем сильнее и активнее процесс. Происходит отек тканей и нарушение кровоснабжения.
Патологий поджелудочной немного. Основные из них: панкреолитиаз, при котором образуются камни в поджелудочной железе, попадающие в выводные протоки, обостряя болевые ощущения, острый или хронический панкреатит, аденокарцинома, сахарный диабет, и в некоторых случаях, некроз.
Если врачами был поставлен диагноз панкреатита, то будут прослеживаться характерные симптомы:
- учащенный ритм сердца;
- повышенная потливость;
- белок глаз может отдавать желтым цветом;
- общая слабость организма;
- рост температуры тела;
- тошнота, рвотные симптомы, жидкий стул;
- боль ощущается слева под ребрами.
Если панкреатит перерастает в острую стадию, то болевые симптомы усиливаются и обостряются. Также характерны внезапные всплески боли по всей поясничной части. Лекарственные препараты также не будут помогать, но боль может утихнуть если принять положение сидя или немного наклониться вперед.
Вы можете почувствовать, как будто внутри вашего организма что-то увеличилось, будет присутствовать эффект распирания изнутри, область подреберья также поддастся воздействию давления, что приведет к затруднению дыхания.
Что касаемо рвоты, которая является неотъемлемой частью протекания болезни, то при усилении болевых ощущений рвотный рефлекс будет также усиливаться. Рвота может начаться и раньше, до наступления приступов. Например, когда вы кушаете может произойти желудочный спазм. А также рвота при остром панкреатите может проявляться по утрам.
Лучше не сдерживать ее, т.к. после того, как она пройдет вы почувствуете, что симптомы отступили и вам станет легче. Но это все носит временный характер. После таких проявлений необходимо срочно показаться врачу, который назначит лечение в больничном учреждении. На дом брать такую болезнь без присмотра врачей категорически запрещено!
При хроническом панкреатите все протекает гораздо благополучней. Болевые ощущения не такие сильные, обострение симптомов происходит при нарушении рекомендаций, выданных лечащим врачом, в частности несоблюдения диеты, принятие спиртных напитков. В некоторых случаях может возникнуть раковая опухоль, и по статистике она проявляется из 100 случаев всего лишь в 4 из них.
Чтобы не возникало чувство привыкания к болевым ощущениям нужно не откладывать в «долгий ящик» поход к врачу. Все это может привести к образованию некроза, который приведет к более серьезным осложнениям. Наш организм хоть и имеет возможность сопротивляться и восстанавливаться, но надолго его не хватит. И приведет все это к необратимому процессу разрушения поджелудочной железы.
Особенности расположения органа
Название поджелудочной железы исходит от ее расположения, так как в лежачем положении она располагается под желудком. Условно орган подразделяют на три части, а хвост располагается у самых границ селезенки.
Тело железы расположено в центральной части эпигастрия в левой стороне по направлению к селезенке. Задняя часть органа граничит с нижней полой веной и аортой (крупные артерии).
Симптомы недостачи ферментов
Если нарушаются выделения химических соединений из клеток поджелудочной железы или происходит снижение и дефицит продуцируемых ферментов органа, то это может сигнализировать о развитии хронического панкреатита. Воспаление поджелудочной в этот период сопровождается преобразованием железистой ткани. Эта ткань преобразуется в соединительную.
Основные причины, по которым может развиваться панкреатит является алкоголь. Именно злоупотребление этим напитком влечет за собой необратимые последствия. Ко всему этому можно добавить и неправильное питание, которые влечет к образованию желчнокаменной болезни, различные травмы и инфекции, а также от приема медикаментозных препаратов.
Рассмотрим основные симптомы недостачи ферментов:
- в верхней левой части под ребрами в области живота раздаются тупые давящие боли, обычно возникают после приема пищи;
- полностью или частично пропадает аппетит;
- урчание, тошнота, рвота, вздутие в кишечнике;
- стул может поменять цвет а также свою консистенцию.
На то, как сильно будут причинять неудобства боли влияет степень поражения поджелудочной. Из-за плохого пищеварения организм не получает достаточное количество необходимых питательных веществ. При неправильном обмене веществ может возникнуть остеохондроз, атеросклероз сосудов и другие заболевания.
При недостаче липазы возникает такое заболевание, как стеаторея. При стеаторее в каловых массах увеличивается содержание жира. Окрас стула может быть оранжевым, красноватым или с желта. В некоторых случаях стул не содержит переработанной пищи, а состоит полностью из жировых масс и имеет жидкую консистенцию.
При недостаче амилазы происходит переизбыток крахмала, стул имеет водянистую составляющую, выделяется объемными массами, имеет частые позывы. Также у организма появляется отрицательное восприятие углеводов, а именно пищи, в которой они содержатся.
Также может возникнуть недостача одного или даже нескольких питательных элементов, поступивших с пищей в пищеварительный тракт. Все это происходит из-за недостаточной всасываемости этих элементов в тонкой кишке.
Это явление называется мальабсорбция. Как правило, мальабсорбция сопровождается частыми позывами в туалет, недостачей витаминных элементов в организме и следствием потерей нескольких килограмм веса.
При недостаче трипсина грубые мышечные волокна (белок) не могут полностью перевариться и выделяются, как есть, вместе с каловыми массами. Стул имеет кашеобразное состояние, очень неприятно пахнет. Влечет, в последствии, возникновение анемии.
Усиленное питание не поможет в решении проблемы, ведь процесс преобразования сложных пищевых молекул был полностью или частично нарушен. Все это приведет к дальнейшей потере веса, развитию авитаминоза, кожа будет постоянно сохнуть, волосы и ногти станут ломкие.
Недостаток трипсина влечет за собой проявление флатуленции. Это когда плохо переваренная пища и тонкого кишечника начинает поступать в толстый происходит обильное газообразование и следовательно отход этих газов. Процесс является нормальным для организма, что не скажешь о дефекации, которая заметно учащается.
Растительные ферменты, которые назначаются при заместительной терапии, не могут компенсировать работу секреторных функций клетки. Отек, раздражение и даже некроз тканей поджелудочной железы являются нарушением оттока необходимых ферментов в наш кишечник.
Если поражение дошло до островков Лангерганса, то выделение инсулина заметно уменьшится, может проявиться симптоматика диабета, имеющего первый тип. Количество выживших бета-клеток укажет на степень тяжести сахарного диабета.
Как восстановить функциональность поджелудочной железы
Дисфункция поджелудочной железы заключается в недостатке или же переизбытке ферментов, которые приводят к образованию воспалительного процесса в виде панкреатита. Данный процесс может образовываться на фоне развития таких заболеваний:
- Язва желудка, кишечника, двенадцатиперстной кишки;
- Холецистит в хронической форме;
- Образование холедохопанкреатического рефлюкса (заброс желчи в протоки железы);
- Камни в желчном пузыре;
- Дискинезия желчевыводящих путей.
Для того чтобы восстановить функции органа следует соблюдать следующие рекомендации:
- Исключение вредных привычек (алкогольные напитки, сигареты);
- Умеренные физические нагрузки;
- Запрет на длительное пребывание в сауне или бане;
- Выполнение упражнений по дыхательной гимнастике;
- Проведение массажных процедур;
- Периодическое прохождение УЗИ желчного пузыря для выявления камней.
Важным аспектом является правильное питание, так как чрезмерное потребление вредных продуктов вызывает излишнюю нагрузку на железу и препятствует ее восстановлению. При приеме пищи важно соблюдать некоторые правила:
- Обеспечение дробного питания до 5–7 раз в сутки через каждые 2–3 часа;
- Сбалансированный рацион с умеренным потреблением белков, жиров и углеводов;
- Максимальное потребление витамин, полезных микроэлементов;
- Обязательное соблюдение лечебной диеты в период обострений.
Из повседневного рациона необходимо исключить:
- Крепкий чай, кофе;
- Кондитерские изделия;
- Жирная и калорийная пища;
- Колбасы, копчености.
Блюда лучше всего готовить на пару или же запекать в духовке. В рационе должен преобладать белок без смешивания с углеводами.
Некоторые народные советы
Воспаление поможет снять сбор из таких трав, как:
- Чистотел.
- Кукурузный рылец.
- Анис.
- Одуванчика корень.
- Фиалка трехцветная.
- Птичий горец.
На литр кипятка берется по 10 грамм каждого растения, настаивается, процеживается. Принимать 3 раза в день 2 недели.
Еще могут помочь: мята перечная, укроп, бессмертника цветы, боярышник, ромашка. Болевой синдром снимает сок квашеной капусты без каких-либо добавок. Если положить холод на место воспаления, то боль начнет потихоньку отступать.
Медики разработали хорошее упражнение, которое облегчит состояние: сидя делать медленно наклоны вперед. Напиток из необработанного овса для профилактики принимает в течение 30 дней.
Строение органа
Строение поджелудочной железы можно условно разделить на макроскопическое (особенности морфологии) и микроскопическое (изучение ткани железы и специфических клеток).
Макроскопические элементы органа:
- Головка является крупной частью органа и граничит с двенадцатиперстной кишкой. Разделение происходит по специальной борозде, в которой расположена воротная вена. В данной части органа находится проток, который соединяется с главным и попадает в дуоденум через специальный дуоденальный сосочек. Если же соприкосновения не происходит, то он поступает в полость кишки при прохождении через малый сосок;
- Тело имеет трехгранную вытянутую форму с обозначением передней, задней и нижней поверхности;
- Хвост представлен в виде конусовидной формы с направлением вверх и влево протянутый до селезенки. В данной части расположен вирсунгов проток больших размеров, по которому течет панкреатический сок с содержащимися ферментами.
Сейчас читают: Как распознать метастазы в поджелудочной железе: симптомы, отзывы и лечение
Железа имеет прочную оболочку из соединительной ткани, которая выполняет защитную функцию и предотвращает попадание ферментов в брюшную полость.
Железистая ткань состоит из специальных долек, разделенных небольшими тяжами соединительной ткани с содержанием сосудов, которые питают клетки, нервы.
Типы протоков, по которым передвигается панкреатический сок:
- Междольковые;
- Вставочные;
- Внутридольковые;
- Общие протоки.
Общие протоки объединяют все вышеописанные и транспортируют панкреатический сок, в двенадцатиперстную кишку вырабатывающийся в ацинусах (округлые образования, состоящие из железистых клеток).
Среди ацинусов расположены островки Лангерганса не имеющие протоков и состоящие из специализированных клеток (инсулоцитов) оказывающих влияние на гормональный обмен в организме.
Выделяют три типа таких клеток:
- Альфа клетки, вырабатывающие гликоген;
- Бета клетки производят инсулин, который является незаменимым гормоном для организма;
- Дельта, ПП клетки регулирующие чувство голода, выработку панкреатического полипептида в организме.
Гистологическое и микроскопическое строение
Если посмотреть срез под увеличением, то можно заметить, что ткань железы (паренхима) состоит из двух элементов: клеток и стромы (участки соединительной ткани). В строме располагаются кровеносные сосуды и выводные протоки. Она осуществляет связь между дольками и способствует выводу секрета.
Что касается клеток, то их 2 вида:
- Эндокринные – секретируют гормоны прямо в прилегающие сосуды, выполняя внутрисекреторную функцию. Клетки объединены между собой в несколько групп (островки Лангерганса). Эти панкреатические островки содержат четыре вида клеток, каждая из которых синтезирует свой гормон.
- Экзокринные (секреторные) – синтезируют и выделяют пищеварительные ферменты, тем самым выполняя внешнесекреторные функции. Внутри каждой клетки имеются гранулы, заполненные биологически активными веществами. Клетки собраны в концевые ацинусы, каждый из которых имеет свой выводной проток. Строение их таково, что в последующем они сливаются в один общий проток, концевой отдел которого открывается на верхушке дуоденального сосочка.
Восстановление железы при развитии диабета первого типа
Сахарный диабет первого типа развивается при активной выработке антител предотвращающих нормальную выработку инсулина и нарушающих работу поджелудочной железы. Восстановление основывается на проведении тщательного исследования и назначении специального лечения лечащим врачом.
Важным аспектом является выявление точной причины такой реакции организма, так как успех назначенного лечения зависит от точной диагностики. Дополнительно рекомендована лечебная диета, исключение сахара из общего рациона и прием назначенных медикаментов.
Физиология
При поступлении пищи в полость желудка и при последующей её эвакуации в полость тонкой кишки поджелудочная начинает активно секретировать пищеварительные ферменты. Эти метаболиты изначально вырабатываются в неактивной форме, так как являются активными метаболитами, способными переварить собственные ткани. Попадая в просвет кишечника происходит их активация, после чего начинается полостной этап переваривания пищи.
Ферменты, осуществляющие внутриполостное переваривание пищи:
- Трипсин.
- Химотрипсин.
- Карбоксипептидаза.
- Эластаза.
- Липаза.
- Амилаза.
После того, как переваривание закончится, расщеплённые нутриенты всасываются в кровь. В норме в ответ на повышение глюкозы в крови pancreas моментально ответит выбросом гормона инсулина.
Инсулин – единственный сахароснижающий гормон в нашем организме. Это пептид, строение которого представляет собой цепочку из аминокислот. Вырабатывается инсулин в неактивной форме. Попадая в кровоток, инсулин претерпевает несколько биохимических реакций, после чего он начинает активно выполнять свою функцию: утилизировать глюкозу и другие простые сахара из крови в клетки ткани. При воспалении и другой патологии выработка инсулина снижается, наступает состояние гипергликемии, а в последующем инсулинозависимый сахарный диабет.
Симптомы, указывающие на воспаление поджелудочной железы
Основной причиной воспаления поджелудочной железы является неправильное питание, эндокринные нарушения, злоупотребление алкоголем и никотином. При остром процессе выявляются острые симптомы следующего характера:
- Постоянные боли в левом подреберье иррадиирущие в область спины;
- Боли в области желудка, которые могут сопровождаться тошнотой, рвотой (рвотные массы имеют горьковатый или кислый привкус);
- Снижение болевых ощущений при сокращении мышц живота;
- Расстройство стула (запор или диарея);
- Отсутствие реакций при приеме обезболивающих препаратов.
Точная диагностика основывается на осмотре квалифицированного врача и назначении лабораторных (анализ крови, мочи, кала) и инструментальных (УЗИ, МРТ, КТ) методов исследований.
Абсцессы и кисты
Острый панкреатит способен спровоцировать развитие абсцессов и псевдокист в пищеварительной железе. Заподозрить появление образований можно по следующей симптоматике:
- развитие озноба и лихорадки;
- появление рвоты;
- опоясывающая боль;
- появление симптоматики воспаления органа;
- ухудшение состояния после периода улучшения;
- напряженный живот;
- горький привкус.
Причина образования абсцесса
— некроз клеток пищеварительной железы, который предполагает постепенное отмирание тканей. Мертвые зоны провоцируют отечность органа, нагноение.
Киста представляет собой тканевую капсулу, которая наполнена жидким содержимым. Инородные образования вызывают сдавление соседних органов, нарушение пищеварения. Патология требует хирургического удаления кисты.
Патологии поджелудочной железы
Основными патологиями поджелудочной железы считают панкреатит (воспаление слизистой органа) и диабет (нарушение нормальной выработки инсулина). Заболевания вызывают в организме сбои обменных процессов, что приводит к неправильному процессу переваривания пищи.
Чаще всего воспаление возникает на фоне злоупотребления алкоголем, калорийной и жирной пищей, при частых интоксикациях и нервных расстройствах в организме. Провоцирующие факторы стимулируют повышенную выработку панкреатического сока, приводящую к патологическим изменениям в тканях органа. Такая симптоматика может образовываться при текущих заболеваниях печени.
Люди, болеющие сахарным диабетом в большинстве случаев имеет здоровую железу, но при этом выработка бета-клеток не работает на полную мощность. Панкреатит и диабет не имеют взаимосвязи между собой, так как у них разная этиология происхождения.
Панкреатит является серьезным заболеванием, при котором требуется длительное и комплексное лечение (соблюдение диеты, прием медикаментозных препаратов, физиотерапия). При условии соблюдения всех предписаний можно достичь длительного периода ремиссии.
При сахарном диабете необходим постоянный контроль уровня инсулина в крови при приеме таблеток или же осуществлении специальных инъекций. Более редкими заболеваниями поджелудочной железы являются злокачественные, доброкачественные образования, кисты, свищи, муковисцидоз.
Факторы, негативно влияющие на работу органа
Поджелудочная – это тонко настроенный орган, влияющий на состояние всего нашего организма. Малейшие сбои в ее работе могут спровоцировать сложные и тяжело поддающиеся лечению заболевания. Существуют факторы риска, поддающиеся нашему контролю, и те, на которые мы не можем повлиять. Факторы риска – это все, что увеличивает шансы на заболевание железы.
Факторы риска, не подвластные нашему влиянию:
- Возраст. Риск заболеваний поджелудочной увеличивается с годами, особенно после 45 лет.
- Пол. Мужчины болеют чаще женщин. В основном это связывают с курением, хотя в последнее время тенденция выровнялась, женщины стали курить намного больше.
- Раса. Афроамериканцы болеют чаще, чем белокожие. Медицина пока не может это объяснить.
- Наследственность. Некоторые мутации генов могут передаваться от родителей к детям и провоцировать патологии поджелудочной. Наличие или отсутствие подобных генов может показать специальное генетическое тестирование.
Негативные факторы, которые можно устранить собственными силами:
- курение – вдвое увеличивает риск заболевания раком поджелудочной;
- алкоголь – при его избытке увеличивается секреция железы, она начинает разрушаться изнутри, запускается процесс самопереваривания органа;
- лишний вес и ожирение – на 20% увеличивает вероятность патологий железы, особо опасен абдоминальный жир, находящийся в области талии;
- длительный контакт с вредными химическими веществами на работе – химчистка, металлообработка и др.
Наличие этих факторов риска еще не значит, что вы заболеете. Медицине известны случаи, когда человек получал болезни поджелудочной даже при полном отсутствии таких условий. Но знание этих факторов поможет вам быть более информированными в этом вопросе и, при необходимости, принять правильное решение при выборе медицинского обслуживания.
Гормоны, вырабатываемые поджелудочной железой
Кроме вышеописанных гормонов поджелудочная железа также продуцирует дополнительные средства подробно рассмотренные ниже.
Сейчас читают: Правильное проведение МРТ для изучения общего состояния поджелудочной железы
Панкреатический полипептид
Панкреатический полипептид является гормоном, который открыли совсем недавно и ещё полностью не изучили. Синтез соединения происходит во время принятия пищи с содержанием жиров, белков и углеводов.
Функции гормона:
- Снижение количества веществ, которые вырабатываются пищеварительными ферментами;
- Уменьшение мышечного тонуса желчного пузыря;
- Предупреждение излишнего выброса трипсина и желчи.
При недостатке панкреатического полипептида в организме обменные процессы нарушаются, что приводит к образованию различных заболеваний.
Вазоинтенсивный пептид
Особенностью этого гормона является возможность дополнительного синтеза клетками спинного и головного мозга, тонкого кишечника и других органов. Основные функции:
- Нормализация таких процессов, как синтез глюкагона, соматостатина, пепсиногена;
- Замедление процесса всасывания жидкостями и стенками кишечника;
- Активизация желчевыводящего процесса;
- Выработка панкреатических энзимов;
- Улучшение работы поджелудочной железы за счёт синтезируемых бикарбонатов.
Вазоинтенсивный пептид обуславливает нормализацию кровообращения на стенках различных внутренних органов.
Амилин
Основная функция Амилина заключается в повышении уровня моносахаридов, что приводит к нормализации уровня сахара в крови. Гормон обеспечивает биосинтез глюкагона, способствует выработке соматостатина, нормализации работы жизненно важных систем и является незаменимым для жизнедеятельности организма.
Центропнеин
Гормон, вырабатываемый поджелудочной железой и отвечающий за увеличение просветов в бронхах и активацию дыхательного центра. Соединение способствует улучшению корреляции кислорода в сочетании с гемоглобином.
Гастрин
Гормон, который синтезируется желудком и поджелудочной железой. Гастрин обеспечивает нормализацию пищеварительного процесса, активизирует синтез протеолитического фермента, повышает кислотность желудка.
Гастрин обеспечивает образование так называемой кишечной фазы в процессе пищеварения. Данное состояние получают за счёт увеличения синтеза секретина, соматостатина и других гормонов пептидного происхождения.
Ваготонин
Функции Ваготонина основываются на нормализации уровня сахара в крови и ускорении процесса кровообращения. Гормон оказывает замедляющее действие на гидролиз гликогена в тканях мышц и печени.
Калликреин
Данное вещество успешно вырабатывается поджелудочной железой, но активизируется только после попадания в двенадцатиперстную кишку при проявлении необходимых биологических свойств (нормализация уровня глюкозы).
Липокаин
Функции гормона предотвращают развитие жировой дистрофии печени за счёт активации обмена фосфолипидов и жирных кислот. Соединение усиливает эффект воздействия других веществ липотропного типа (метионин, холин).
Функциональное нарушение
Наиболее часто функции поджелудочной железы в организме человека нарушаются вследствие воспаления – хронического либо острого панкреатита, при котором меняется клеточная структура, и развивается функциональная недостаточность. Жертвами панкреатита часто становятся люди, злоупотребляющие жирной пищей, алкогольными напитками, а также те, кто практикует голодание.
Нарушение правильной работы поджелудочной железы могут вызывать следующие причины:
Для чего нужен инсулин
- заболевания желчевыводящих путей и печени;
- травмы и механические повреждения органов ЖКТ;
- длительный прием антибиотиков, диуретиков, гормональных средств;
- интоксикации ядовитыми веществами в быту или на производстве;
- хирургические операции;
- вирусные и инфекционные патологии – паротит, микоплазмоз, гепатит;
- лишний вес;
- врожденные аномалии (сужение протоков) и развитие новообразований;
- эндокринные (гиперпаратиреоз) и сердечно-сосудистые болезни;
- глистные инвазии;
- гормональные сбои;
- наследственность.
В ряде случаев железа не выполняет свои функции по причинам, установить которые не удается.
Дефицит ферментов существенно сказывается на самочувствии пациента и проявляется следующими симптомами:
- болью в верхней левой трети живота, возникающей сразу после еды или независимо от нее;
- уменьшением аппетита вплоть до его полного отсутствия;
- ощущением тошноты, рвотой;
- урчанием в желудке;
- изменением цвета и консистенции каловых масс.
Интерстициальный панкреатит сопровождается отечностью межклеточного пространства и имеет преимущественно благоприятный прогноз; острый геморрагический панкреатит представляет собой очень тяжелую форму заболевания, которая в 50% случаев заканчивается смертью пациента
В зависимости от того, какую функцию поджелудочная железа выполняет не в полном объеме, наблюдаются изменения в отправлениях организма. При нехватке липазы стул приобретает желтый либо оранжевый цвета и маслянистую консистенцию.
Недостаток амилазы сопровождается плохой переносимостью углеводов и появлением водянистого стула вследствие избыточного содержания крахмала. Из-за снижения усвоения питательных веществ в тонкой кишке возникает диарея, авитаминоз, уменьшается масса тела.
Нехватка профермента трипсина выражается в повышении экскректорной функции поджелудочной железы и проявляется увеличением содержания азота и непереваренных белков (мышечных волокон) в кале. Стул становится кашеобразным и приобретает резкий, неприятный запах.
При дефиците того или иного фермента полноценное усвоение пищи нарушается, поэтому даже усиленное питание может вызывать выраженный авитаминоз. Его симптомами являются снижение веса, ломкость ногтевых пластин и волос, сухость кожных покровов.
Вследствие недостаточного переваривания пищи в тонком кишечнике повышается газообразование и учащаются позывы на дефекацию.
Панкреатин является базовым препаратом, назначаемым при дисфункции поджелудочной железы
При нарушении оттока секреции происходит активация «лишних» ферментов, работающих неправильно. Вместо того, чтобы переваривать пищу, они начинают переваривать слизистую оболочку поджелудочной железы, что приводит к ее воспалению – панкреатиту.
В случае повреждения островков Лангеранса снижается синтез инсулина, и развивается диабет 1-го типа. Чем больше бета-клеток окажутся в зоне поражения, тем тяжелее он будет протекать.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о функциях поджелудочной железы в комментариях, это также будет полезно другим пользователям сайта.
Сергей, г. Краснодар
У меня панкреатит в хронической форме, поэтому я сразу распознаю возможное обострение. В таком случае нужно сразу же переходить на лечебное питание и исключить всевозможные провоцирующие факторы. При правильном подходе ремиссия наступает уже через 2–3 дня.
Наталья, г. Сочи
Долгое время беспокоили боли в левом подреберье, но несильно. Потом все резко обострилось и пришлось обратиться в больницу. Поставили диагноз острый панкреатит и назначили капельницы. Пролежала в больнице около двух недель и еще до сих пор соблюдаю диету.
Болезни ПЖ у домашних животных
Функциональная роль поджелудочной железы в организме животного ничем не отличается от человеческой. Этот орган также имеет функцию внешней и внутренней секреции.
В первом случае вырабатывается сок, обогащенный электролитами и ферментами. Во-втором – синтезируются гормоны глюкагона, соматостатина и инсулина. Из электролитов сок ПЖ содержит – медь, цинк, магний, хлор, калий, натрий и бикарбонаты, которые нейтрализуют кислую среду двенадцатиперстной кишки, что повышает активность ферментов.
У лошадей и собак проток поджелудочной железы открывается в 12-перстную кишку совместно с желчными протоками. У остальных животных – самостоятельно. Болезни поджелудочной железы у всех представителей животного мира такие же, как и у людей. Чаще всего они страдают панкреатитом. Сахарным диабетом болеют лошади, свиньи, собаки и все животные, имеющие однокамерный желудок.
Болевые ощущения
Не имея медицинского образования, не зная анатомии и строения человеческого тела некоторые люди не догадываются, где находится поджелудочная железа, а знать о том, как она болит они уж точно не могут. Потому приходится обращаться в медицинское учреждение, как правило, поликлинику.
Чтобы помочь разобраться в этом вопросе мы рассмотрим основные симптомы боли в поджелудочной железе, и опираясь на это можно будет предположить, что болит именно поджелудочная, а не какой-либо другой орган. Но самостоятельно ставить диагноз все же не рекомендуем. Путь этим занимаются специалисты.
Болевые ощущения возникают в области живота в его верхней части радом с пупком. Боль может иметь различный характер и интенсивность, все зависит от формы заболевания, и от этого напрямую будет зависеть в какой области будет проявляться боль.
При хронической форме боль проявляется в одном месте, боль тупая и ноющая. В период обострения боль может опоясать всю талию, подняться вверх по спине. Создается ощущение, что болит все тело. Как правило, при обострении боль очень сильная. При такой боли лучше вызвать бригаду скорой помощи.
При панкреатите ощущается небольшое чувство тяжести, может подташнивать, вздутие живота может привнести болезненные ощущения. Если появилась рвота, то не стоит ждать, что она привнесет чувство облегчения на некоторое время. В период панкреатита это ни как не поможет. Привкус рвоты зависит от степени тяжести заболевания: она может быть с кисловатым оттенком, или же иметь горький привкус.
Рассмотрим еще некоторые симптомы, при которых можно предположить, что болит поджелудочная железа, а не какой-то другой орган.
- симптом Губергрица-Скульского;
- симптом Захарьина;
- симптом Фитца.
Теперь о каждом более подробно. Первый симптом Скульского сосредоточен в области пупка и левого ребра в центральной части. Сигнализирует такой симптом о воспалении задней части поджелудочной (хвоста). Как правило, симптом имеет болезненное проявление.
Второй симптом Захарьина диагностируется с правой стороны в месте, где расположена надчревная область, это практически там же, где находится, так называемое солнечное сплетение. В этом случает воспаляется передняя часть поджелудочной (головка).
Третий симптом Фитца влечет за собой тошноту и легкую лихорадку. Не отступающие острые боли будут проявляться долгое время. Терпеть подобные боли не представляется возможным, рекомендуется вызвать неотложную помощь и сопроводить больного в медицинское учреждение. Если больного некому сопровождать не стоит отказываться от госпитализации.
Но не только болевые ощущения в области ребер и живота могут сопровождать воспаление поджелудочной железы. Также существует ряд других симптомов, на которые стоит обратить внимание.
- голод по утрам;
- бессонница;
- вздутие живота;
- потеря веса;
- тошнота и рвота;
- мочеиспускание и диарея;
- снижение веса;
- повышение общей температуры тела.
При любом негативном воздействии на поджелудочную железу будет присутствовать рвота или позывы к ней, даже если стадии заболевания еще совсем ранние, но боль при этом может и не ощущаться.
Но, чем сильнее болевые ощущения, тем ярче проявляется вся остальная симптоматика заболевания поджелудочной железы. Но человек так устроен, что пока боль не станет очень сильной к врачу визит будет отложен, а соответственно поставить диагноз вовремя и провести оперативное лечение не получится.
Определенный период времени наш организм будет бороться с заболеванием, но в скором времени его ресурсы иссякнут и начнется необратимый процесс разрушения. Чтобы такого не произошло рекомендуется своевременно обратиться к врачу, ведь развитие может быть не только воспалительного характера, но и панкреатита.