Диагностика панкреатита – достаточно сложный и многоэтапный процесс. В стандартную схему диагностики входит: сбор жалоб больного, врач подробно начинает изучать анамнез. После этого, назначается лабораторная, а также инструментальная диагностика. Почему же назначают так много обследований? Дело в том, что заболевание может протекать под «маской» иных болезней, непосредственно органов брюшной полости. Поэтому для постановки точного диагноза, врач назначает комплексное обследование.
Сущность заболевания
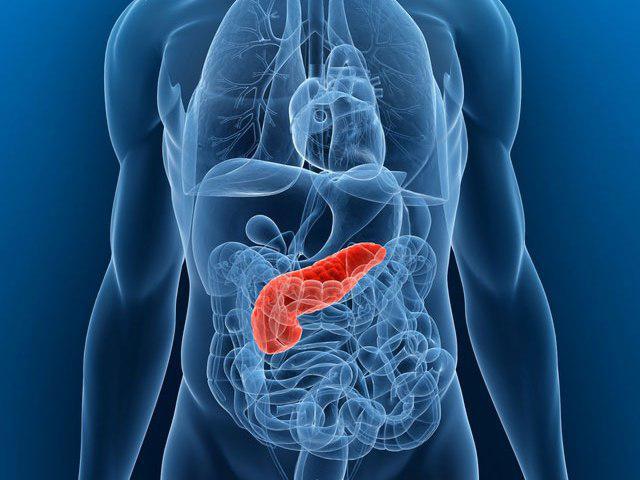
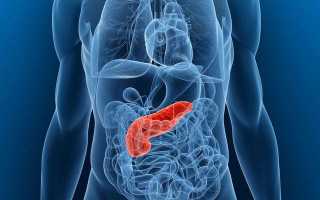
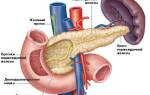
Поджелудочная железа – небольшой, но важный орган пищеварительной системы. Он лежит позади желудка и простирается от двенадцатиперстной кишки до селезенки. У поджелудочной железы дольчатое строение. В каждой дольке есть проток. В органе все протоки соединяются и образуют главный панкреатический проток. Также имеется второй (добавочный) проток. Каждый из них впадает в двенадцатиперстную кишку.
Железа в организме человека выполняет две функции:
- Экзокринную (внешнесекреторную). Сок, выделяющийся из железы в двенадцатиперстную кишку, содержит ферменты. Они участвуют в переваривании белковой, углеводистой и жирной пищи.
- Эндокринную (внутрисекреторную). Поджелудочная железа выделяет в кровь полипептидные гормоны. Они регулируют метаболические процессы, происходящие в организме.
При воспалении функции поджелудочной железы нарушаются. Это подтверждает диагностика панкреатита. Секрет не выделяется из органа в двенадцатиперстную кишку. В связи с этим начинается процесс самопереваривания участков железы. Часть ферментов и токсинов при этом выбрасывается в кровеносные сосуды, распространяется по всему организму и повреждает другие органы (печень, почки, легкие, сердце и даже мозг).
Заболевание возникает у людей по разным причинам. Статистика свидетельствует, что 50 % людей страдают воспалением поджелудочной железы из-за злоупотребления спиртными напитками. В 20 % случаев диагностика панкреатита у взрослых показывает, что недуг развивается из-за желчнокаменной болезни. К другим причинам возникновения воспаления поджелудочной железы относят:
- инфекционные, вирусные и паразитические заболевания;
- грибковые поражения;
- травмы и отравления;
- эндоскопические манипуляции и операции.
Классификация панкреатита
По характеру течения заболевание может быть острым (ОП) и хроническим (ХП). Под первой формой недуга подразумевается воспалительный процесс, протекающий в поджелудочной железе и переходящий на другие ткани и органы. Заболевание развивается внезапно из-за приема алкоголя, острой или жирной пищи. В некоторых случаях начало болезни связано с употреблением большого количества еды после длительного голодания.
Острый панкреатит специалисты классифицируют следующим образом:
- Острый тяжелый панкреатит. При данной форме внутренние органы не функционируют должным образом. Диф. диагностика панкреатита выявляет серьезные нарушения.
- Острая легкая форма. При этой разновидности заболевания функции органов нарушены минимально.
- Острый тяжелый панкреатит, осложненный парапанкреатическим инфильтратом, перитонитом, гнойными абсцессами, сепсисом, кровотечением.
Хронический панкреатит возникает у людей после перенесенной острой формы воспаления поджелудочной железы. В зависимости от степени тяжести специалисты выделяют:
- Тяжелую форму. Для панкреатита характерно непрерывно-рецидивирующее течение. Периоды ремиссий редки и кратковременны.
- Течение заболевания средней тяжести. Обострения при воспалении поджелудочной железы возникают 3−4 раза в год. Болевой абдоминальный синдром достаточно длительный.
- Легкое течение заболевания. Обострения являются непродолжительными и редкими. Они возникают 1−2 раза в год.
С чего начинается постановка диагноза у взрослых
Первый визит пациента к врачу происходит после появления симптоматики панкреатита. Уже по первым жалобам пациента опытный врач диагностирует — острый или хронический панкреатит.
Итак, первым шагом к определению панкреатита является анализ жалоб больного на различную симптоматику при опросе.
При диагностике панкреатита на его наличие могут указать такие симптомы:
- интенсивные болевые ощущения, которые чаще возникают после употребления в пищу жареных или жирных блюд, распития алкогольных напитков. Это боли опоясывающего характера, распространяются по всей области живота с иррадиацией в лопатку или поясницу. Боль сохраняется продолжительное время и не купируется после приема простых анальгетиков;
Болевой симптом при панкреатите можно диагностировать не у всех пациентов, – около 15 % больных могут не ощущать приступов боли.
- рвота, не приносящая облегчения, также сопровождает панкреатит. Даже после выхода рвотных масс пациент может продолжать ощущать тошноту. К этому прибавляется горький привкус от рвоты или просто ощущение горечи во рту;
- присутствуют жалобы на постоянную отрыжку, метеоризм, частый жидкий стул, сбои в процессе пищеварения, обусловленные атонией 12-ти перстной кишки и обратным забросом в протоки панкреатического сока;
- пациент теряет вес, ощущает мышечную слабость. Подобные жалобы объясняются ферментной недостаточностью поджелудочной;
- кроме этого, наличествуют симптомы, которые характерны для диабета, – сухость во рту, жажда, возможны «голодные» обмороки. Эти симптомы связаны с пониженной выработкой инсулина пораженного органа.
Признаки острого воспаления
Боль в эпигастральной области – симптом, указывающий на острый панкреатит. Дифференциальная диагностика при наличии этого признака проводится незамедлительно, ведь болевые ощущения зачастую оказываются настолько сильными, что люди не могут спокойно лежать и сидеть. Лишь после проведения диагностики и постановки точного диагноза специалисты могут предпринимать какие-либо меры для облегчения состояния пациентов.
Еще один частый признак острого воспаления поджелудочной железы – это рвота, в большинстве случаев являющаяся многократной. Она не приносит облегчения больным людям. Их состояние из-за рвоты только ухудшается. К другим симптомам острого панкреатита относят:
- бледность кожных покровов, акроцианоз (приобретение кожей синюшной окраски);
- вздутие живота;
- задержку газов, стула;
- резкую слабость.
Сбор анамнеза и внешний осмотр больного
Сбор анамнеза – тоже не менее важный этап диагностики панкреатита.
Необходимо уточнить, когда больной впервые начал ощущать дискомфорт, обращался ли в медицинские учреждения, какие диагнозы были поставлены, какие исследования проводились и объем проводившегося лечения.
Опрос:
- Больного опрашивают, когда именно возникает боль?
- Что принимали при сильной боли?
- Было ли снижение аппетита накануне?
- Какого цвета стул и сколько раз больной ходит в туалет.
Также читайте: Симптомы панкреатита поджелудочной железы у мужчин
После сбора анамнеза, врач проводит осмотр больного. В первую очередь доктор обращает внимание на кожные покровы. Если заболевание протекает в хронической форме, то в этом случае у больного отмечается желтушность.
При билиарнозависимом панкреатите желтые склеры, кожный покров, а также слизистая оболочка.
Пальпация живота: в проекции желчного пузыря, у больного возникает болевой признак. В момент пальпации, врач может заметить, что желчный пузырь увеличен.
Областью пальпации определена зона наибольшего искривления стенки желудка и поперечно-ободочной кишки. Эта область намечается заранее для того, чтобы не перепутать ее с зоной расположения поджелудочной железы.
Основные моменты в момент пальпации:
- Нет пульсации брюшной аорты.
- Отмечается положительный френикус – симптом.
- Истощена подкожно-жировая клетчатка.
Все вышеописанные мероприятия помогают поставить предварительный диагноз. Для постановки точного диагноза, используется лабораторная и инструментальная диагностика.
Симптомы хронического панкреатита
Признаки, характерные для ХП, различны в периоды обострений и ремиссий. Они зависят от ряда факторов: стадии, клинической формы течения заболевания. Несмотря на это, можно выделить несколько основных симптомов хронического панкреатита:
- Нарушение пищеварения. Оно проявляется увеличением объема и частоты стула. Калу при хроническом панкреатите присущ сероватый цвет и зловонный запах. В нем часто присутствуют остатки еды, не подвергшиеся перевариванию. Вышеперечисленные симптомы возникают из-за уменьшения массы функционирующей экзокринной паренхимы и нарушения выделения секрета железы в двенадцатиперстную кишку.
- Слабость, дрожь во всем теле, чувство голода, судороги, непроизвольные дефекации и мочеиспускание, потеря сознания. Эти симптомы ХП связаны с нарушением внутрисекреторной функции поджелудочной железы.
- Болевой абдоминальный синдром. Боль не имеет четкой локализации. Она может возникать в среднем или верхнем отделе живота и принимать опоясывающий характер. В некоторых случаях боли не наблюдаются.
Клиническая картина
При хроническом панкреатите развивается следующая симптоматика:
- Сильный болевой синдром. Боль может быть тупая или режущая, при отсутствии своевременной медицинской помощи может наступать болевой шок. Болевые ощущения локализованы в эпигастральной области справа, если воспаление развивается в головке поджелудочной железы, при вовлечении в воспалительный процесс ее тела — в эпигастральной области слева, при поражении ее хвоста — в левом подреберье. Обширная патология характеризуется опоясывающей болью;
- Рвота. Во время обострения пациенты жалуются на появление рвоты с примесью желчи. В этот период требуется полный отказ от пищи;
- Нарушение стула. Характерно развитие диареи, каловые массы имеют резкий запах, содержат непереваренную пищу. Реже развиваются запоры на фоне метеоризма;
- Нарушение в работе мышц. Во время приступа мышцы на животе перестают сокращаться, что вызывает сильный метеоризм;
- Нестабильность температуры и АД. Во время приступа самочувствие больного резко ухудшается. Скачки артериального давления вызывают нарушения в работе сердца, развивается одышка, появляется липкий пот, желтоватый налет на языке;
- Изменение цвета кожи. Кожные покровы становятся бледными и приобретают землистый оттенок;
- Кровоизлияния. Характерно образование синяков в околопупочной области и на пояснице. Кожа приобретает мраморный оттенок. Причиной этих изменений является проникновение крови из железы под кожу;
- Развитие механической желтухи. Кожные покровы и склеры приобретают желтоватый оттенок. Состояние связано с давлением желчного протока воспаленными тканями поджелудочной железы.
Диагностика острого панкреатита
Для подтверждения диагноза врачи назначают своим пациентам обследование. Включает диагностика панкреатита анализы крови, проводимые с целью определения количества вырабатываемых в поджелудочной железе ферментов. Распространен тест на содержание амилазы в сыворотке крови. Уровень этого фермента превышает норму в несколько раз у тех людей, у которых присутствует острый панкреатит.
Методы диагностики включают в себя также исследование мочи. По результатам проведенного анализа у больных выявляется:
- протеинурия (содержание белка в моче);
- микрогематурия (наличие крови в моче сверх физиологической нормы);
- цилиндрурия (появление в моче цилиндрических телец, образованных из клеток крови, свернувшегося белка, эпителия почечных канальцев).
Достоверным методом диагностики острого панкреатита является компьютерная томография (КТ). Она позволяет получить изображение поджелудочной железы, окружающих тканей и внутренних органов, выявить осложнения заболевания, оценить масштаб и характер поражения поджелудочной железы при панкреонекрозе.
Диагностика и лечение острого панкреатита могут проводиться благодаря лапароскопии. С помощью нее врачи с высокой степенью достоверности определяют форму заболевания, выявляют и устраняют некоторые осложнения недуга.
Наиболее распространенный, информативный, простой и безопасный метод выявления заболевания – ультразвуковая диагностика острого панкреатита (УЗИ). При ее проведении оцениваются размеры, контуры, форма, внутренняя структура, эхогенность поджелудочной железы, состояние протоковой системы.
Полиферментная терапия
Эффективное лечение панкреатита возможно только при комплексном подходе. Оно предполагает диетотерапию, прием лекарственных препаратов, использование рецептов народной медицины и хирургическое вмешательство в тяжелых случаях.
Диагностика и лечение хронического панкреатита позволяют пациенту избавиться от изнуряющих болей. Полиферментную терапию назначают при развитии внешнесекреторной недостаточности, показаниями служат диарейный синдром, резкая потеря веса. Цель – обеспечить активность липазы в двенадцатиперстной кишке.
Полиферментную терапию назначают, в зависимости от того, каков уровень внешнесекреторной недостаточности. Проверяется этот показатель эластазным тестом. В случае развития сахарного диабета панкреатогенного необходимо наблюдение эндокринолога, соблюдение строгой диеты. Правильную схему лечения подбирает лечащий врач-терапевт либо гастроэнтеролог. В каждом случае подход строго индивидуален.
Диагностирование хронической формы
Диагностика панкреатита у взрослых включает в себя в первую очередь УЗИ и КТ. Больным людям также назначается эндоскопическая ретроградная холангиопанкреатография. Этот метод исследования представляет собой комбинацию эндоскопии с рентгеноскопическим исследованием.
Диагностика хронического панкреатита также включает в себя определение экзокринной функции поджелудочной железы. Именно с этой целью специалистами проводится копрограмма – лабораторное исследование, позволяющее обнаружить в кале остатки непереваренной еды.
Экзокринную функцию поджелудочной железы также можно оценить с помощью C-дыхательных тестов. Их главное преимущество – это неинвазивность (отсутствие необходимости нарушать целостность естественных внешних барьеров организма). Такая диагностика панкреатита позволяет также определить эффективность заместительной ферментной терапии.
Инструментальные методы обследования
Как правило, инструментальная диагностика включает в себя ультразвуковое обследование органов брюшной полости. При помощи УЗИ, можно визуализировать пораженные отделы ПЖ, а также выявить образования. Например, такие как: раковую опухоль или кисту.
КТ при панкреатите позволяет более четко по сравнению с ультразвуковым исследованием дифференцировать плотные панкреатические массы от жидкостных образований, абсцессов, псевдокист.l
Компьютерная томография назначается при возникновении у больного осложнений. При помощи данного метода можно более внимательно изучить структуру органа и оценить степень поражения.
В ряде случаев после ЭРХПГ обнаруживают лабораторные признаки холестаза и цитолиза гспатоцитов.
При панкреатите могут назначить эндоскопическую ретроградную холангиопанкреатографию. Такой метод обследования назначают при билиарнозависимом виде панкреатита.
Основной ход обследования: больному в главный проток вводится специальный зон. На конце зонда имеется отверстие, через него вводится контрастное вещество.
После совершения этих действий, врач выполняет рентгенологический снимок.
Цель обследования: оценить проходимость протоков, выявить конкременты.
Важно! Если в момент обследования выявляют камни небольшого размера, то при помощи данной процедуры их можно удалить.
При панкреатите больного могут отправить на ФГДС, что означает фиброгастродуоденоскопия. При помощи такой процедуры можно быстро определить состояние сосочка 12-персной кишки, посмотреть на состояние конечного протока. Помимо этого ФГДС, помогает оценить функциональность сфинктера Одди.
При тяжелом течении болезни, дополнительно назначается обзорная рентгенография. Такой метод обследования можно также использовать в качестве дифференциального диагноза. На снимках в ходе обследования при панкреатите отмечаются петрификаты, иными словами это участки обызвествления, что указывает на хроническое течение болезни.
В редких случаях врачи используют лапароскопию. Прибегают к такой процедуре только при неэффективности всех вышеописанных мероприятий.
Нельзя сказать точно, что конкретно вам назначат для постановки диагноза. В некоторых случаях достаточно лабораторного обследования и ультразвуковой диагностики. Второй категории назначают полный комплекс диагностических мероприятий.
Также читайте: Дифференциальная диагностика хронического панкреатита
Дифференциальная диагностика
Симптомы панкреатита могут указывать и на иные заболевания пищеварительной системы. Поэтому важна и дифференциальная диагностика, которая поможет определиться с тактикой лечения.
Схожесть панкреатита:
- Симптомы заболевания очень похожи на язву желудка или кишечника с прободением. Но, если у больного отмечается язва, то в этом случае возникает колющая боль, и практически нет рвоты.
- Часто путают панкреатит с холециститом. При холецистите у больного возникает болевой признак справой стороны. Отметим, что боль может отдавать в правое плечо, это и есть основное отличие от панкреатита.
- При непроходимости кишечника возникает боль схваткообразного характера. Важно! При панкреатите боль носит постоянный характер. Все остальные признаки кишечной непроходимости и панкреатита одинаковые.
Дополнительно проводится дифференциальная диагностика с: мезотромбозом. Клиническая картина очень похожа, несмотря на то, что нет тесной связи с истинным заболеванием. Если имеются подозрения на мезотромбоз, то врачи проводят лапароскопическое обследование.
После получения всех данных, врачи могут определиться уже с тактикой лечения.
В комплексное лечение входит не только прием лекарственных препаратов, врачи назначают и диетическое питание. Если вы столкнулись впервые с панкреатитом, то при соблюдении всех рекомендаций доктора, можно быстро избавиться от болезни и предотвратить развитие хронического течения.
При более тяжелом течении болезни, терапия длительная и состоит из определенных этапов: лекарственные препараты, народные методы, диетическое питание и соблюдение общих рекомендаций.
Профилактика панкреатита
Для того чтобы не допустить развития болезни, необходимо соблюдать простые правила профилактики.
Мероприятия по профилактике панкреатита совсем несложные, соответствуют основным принципам здорового образа жизни, что обеспечивает прекрасный результат не только в отношении поджелудочной железы, но и для здоровья в целом.
- Не стоит злоупотреблять спиртными напитками.
- Вести здоровый образ жизни.
- Правильно питаться.
- Не принимать без предварительной консультации с доктором лекарственные препараты и добавки к пище.
Помимо этого, необходимо периодически проходить плановые осмотры у врача, это поможет выявить заболевание на ранней стадии его развития и предотвратить осложнения.
Способы лечения острого панкреатита
При возникновении симптомов, указывающих на развитие ОП, больному человеку нужно оказать доврачебную помощь:
- запретить прием еды и питья на несколько суток;
- приложить на эпигастральную область грелку с холодной водой или пузырь со льдом;
- дать спазмолитики (благодаря применению «Но-шпы» или «Папаверина» уменьшится выработка ферментов).
После оказания первой помощи необходимо незамедлительно вызвать врача. Человек должен быть госпитализирован в стационар. В больнице сразу же проводится ультразвуковая диагностика острого панкреатита. После установления точного диагноза назначаются анальгетики («Баралгин», «Анальгин») с целью подавления болевых ощущений.
В лечении также применяются растворы аминокислот и глюкоза. Они восполняют пластические и энергетические потребности человеческого организма. Назначаются и антибиотики. Эти препараты необходимы для лечения и профилактики гнойных осложнений.
Через несколько дней после начала лечения в тонкой кишке устанавливается тонкий зонд. Он необходим для применения методики энтерального питания. Когда функция кишечника восстанавливается, больному разрешается питаться естественным способом. Рацион должен состоять из каш, вареных овощей, компотов.
Консервативное лечение в 87 % случаев оказывается успешным. Остальные 13 % больных людей нуждаются в проведении оперативного вмешательства. Оно осуществляется тогда, когда диагностика панкреатита выявляет серьезные осложнения. Цели хирургического лечения следующие:
- Уменьшение эндотоксикоза. Для этого назначаются дренирование и декомпрессия желчных протоков, дренирование и санация брюшной полости. В ходе операции из организма выводятся ферменты, токсины и другие биологически активные вещества.
- Лечение инфекционных и некротических осложнений панкреонекроза (абсцессов, свищей, кист, перитонита). Для выполнения этой цели специалисты проводят вскрытие и дренирование постнекротических, гнойных полостей, резекцию и секвестрэктомию поджелудочной железы.
Реабилитация
В периоды ремиссии пациенты должны придерживаться правильного режима труда и отдыха. Употребление алкоголя и курение категорически запрещается. При стойкой ремиссии показано санаторно-курортное лечение на бальнеологических курортах. Использовать можно гидрокарбонатную минеральную воду. Физиотерапевтические процедуры возможны только при стойкой ремиссии.
В случаях острого панкреатита нетрудоспособность чаще всего затягивается. Связана она не только с самочувствием больного, в большей степени – с исчезновением патологических симптомов. Иногда требуется дальнейшее трудоустройство через ВКК. Таким больным противопоказано работать там, где физические нагрузки велики, а также там, где есть препятствия соблюдения диеты, нельзя контактировать с ядами.
Лечение хронического воспаления
Если диагностика панкреатита выявила хроническую форму заболевания, то больным могут быть назначены различные лекарственные средства: ферментные препараты на основе панкреатина («Мезим», «Фестал», «Креон»), антибиотики («Абактал», «Амоксиклав», «Сумамед») и др. В некоторых случаях (например, при сформированной псевдокисте) требуется малоинвазивное (чрескожное) дренирование или оперативное вмешательство.
Важную роль играет питание. При обострении недуга на 1-2-й день больным запрещается что-либо есть. Можно лишь пить жидкость (1-1,5 л в сутки): некрепкий чай, щелочную минеральную вода без газа, отвар шиповника (1-2 стакана). На 2-3-й день разрешается принимать пищу. Допускаются слизистые супы, жидкие протертые молочные коши, овощные пюре, кисели из фруктового сока.
В периоды ремиссий нужно придерживаться следующих советов:
- Готовить пищу на пару, в протертом виде или запекать в духовке. Исключить жиры в чистом виде из рациона и ограничить поваренную соль до 6 г в сутки.
- Принимать пищу небольшими порциями 5−6 раз в день. Рекомендуемая температура горячих блюд – не выше 57−62 градусов, холодных – не менее 15−17 градусов.
- Исключить из рациона кислые, острые, пряные и консервированные продукты, горох и бобы, грибы, газированные и алкогольные напитки, квас, кислые фруктовые соки, сдобные хлебобулочные изделия. Сливки и сметана допускаются в небольших количествах в блюдах.
МРТ поджелудочной железы
Диета при панкреатите играет одну из самых важных ролей в лечении. Диета №5 разработана в двух вариантах – один из них применяется во время обострений заболевания, а второй предназначен для периодов ремиссии. Примерное меню диеты при панкреатите поджелудочной железы выглядит так:
- хлеб пшеничный первого и второго сорта – подсушенный или вчерашней выпечки, сухари;
- супы из овощей, кроме белокочанной капусты. Овсяная, манная, гречневая каши, вермишель. Разрешены овощные пюре, протертые овощи, но без овощного отвара;
- мясо сортов с минимальным содержанием жира – курица, телятина, говядина, индейка. Рекомендуется в отварном, протертом виде. Можно есть при панкреатите котлеты, фрикадельки, рулеты без жира;
- нежирные сорта рыбы (судак, щука, сиг, треска). Рыбу можно употреблять в паровом, протертом и отварном видах; разрешен некислый обезжиренный творог в цельном виде, в форме творожной пасты или пудингов;
- запрещены следующие виды овощей: белокочанная и красная капуста, редиска, репа, щавель, лук, брюква, редька; разрешены остальные виды овощей в вареном виде или приготовленные на пару;
- разрешены каши из риса, овсяной и гречневой круп, домашняя лапша, макароны, приготовленные на пару или вареные;
- спелые и некислые яблоки, сухофрукты в виде компотов и просто запеченные;
- молочные, сладкие соусы, фруктово-ягодные;
- запрещены пряности;
- некрепкий чай с минимальным содержанием сахара, отвар из шиповника полусладкий;
- несоленое сливочное масло в небольшом количестве.
Диета при панкреатите исключает жирное, жареное, острое и другие тяжелые для переваривания и требующие большого количества ферментов продукты. Питание при панкреатите должно быть сдержанным, не включать слишком сладкие, кислые, соленые продукты.
В данной ситуации диета имеет особенно важное значение, так как снять воспаление поврежденного органа без коррекции пищевого рациона невозможно. В первые сутки острой формы панкреатита пациент должен полностью отказаться от любой пищи и прикладывать холод на живот. При улучшении состояния больного разрешается дробное диетическое питание с постепенным его расширением. Меню стола № 5 разрешает больному человеку следующие продукты:
- хлеб пшеничный, но так называемый «вчерашний», слегка подсохший;
- умеренное количество сухарей и галетного печенья;
- разнообразные супы из овощей и круп;
- мясные и рыбные блюда только из диетических составляющих (кролика, индейки, курицы), приготовленные на пару, перемолотые или запеченные;
- молочные продукты любые, но в умеренном количестве и низкой жирности;
- блюда из круп любые (запеканки, традиционные каши, суфле);
- яйца и макаронные изделия в ограниченном объеме;
- ягоды и фрукты только очень спелые и обязательно сладкие;
- из напитков разрешен некрепкий и не слишком сладкий чай, компот, травяные отвары;
- минеральные воды наиболее целесообразно использовать в рамках санаторно-курортного лечения при хроническом панкреатите.
Есть больному необходимо дробно, то есть небольшими порциями 5 – 7 раз в день, все блюда должны быть комнатной температуры.
Одним из органов пищеварительной системы является поджелудочная железа. Она обеспечивает эффективные процессы пищеварения, регулирует в организме углеводный обмен. Поджелудочная железа выполняет внешнесекреторную функцию (выработка панкреатического сока), а также внутрисекреторную (синтез гормонов, в частности инсулина).
В соке поджелудочной железы содержатся такие ферменты, как липаза, протеаза, амилаза. Все эти вещества помогают в процессе переработки пищи, они расщепляют углеводы, жиры, белки. Вырабатываемый в железе инсулин контролирует обмен углеводов.
Диагностика панкреатита у взрослых дает возможность вовремя выявить проблему и начать лечение, ведь от работы поджелудочной железы зависит не только нормальный процесс пищеварения, но и питание тканей и органов полезными веществами.Панкреатит все чаще выявляется у пациентов. Причины его возникновения рассмотрим ниже. Выделяется хроническая и острая форма панкреатита.
Если при диагностике панкреатита выявлена острая форма, прием любой сомнительной пищи противопоказан, пока доктор не отдаст особые распоряжения.
При диетотерапии основным принципом является употребление пищи, которая оказывает щадящее действие на поджелудочную железу, желудок и печень. В периоды, когда происходит обострение хронического панкреатита, в первые два дня показан голод. Разрешается только жидкость, до полутора литров в сутки. Это может быть минеральная щелочная вода, некрепкий чай, отвар шиповника (не более двух стаканов).
Для поджелудочной железы нередко свойственны проявления симптомов болезни лишь тогда, когда уже произошли серьезные нарушения. Если же пациенту удалось определить изменения в своем состоянии вовремя, то это уже половина успеха. Современная медицина позволяет достаточно хорошо обследовать пораженный орган. Для проверки поджелудочной железы с помощью магнитно-резонансной методики, важны следующие параметры органа:
- размер;
- форма;
- плотность тканей;
- присутствие образований любого характера;
- особенности внутрипанкреатических протоков. Отдельно осматривают канал селезенки – поджелудочной железы, так как от его проходимости напрямую зависит здоровье организма;
- васкуляризация.
Обследование поджелудочной железы предполагает использование контрастного вещества, чтобы проверить каждый участок и увидеть на снимке даже мельчайшие изменения.
В каких случаях необходимо прибегнуть к МРТ:
- выявление при ультразвуковой диагностике каких-либо изменений в эпигастральной области;
- опухоль;
- хронический панкреатит;
- внутрипротоковая гипертензия;
- кисты;
- непрекращающаяся боль в области живота.
Итак, если появились жалобы на поджелудочную железу, не стоит затягивать с визитом ко врачу. Вовремя сданные анализы и произведенные исследования помогут сохранить здоровье.
Нетрадиционные методы лечения
При острой форме воспаления поджелудочной железы единственным правильным решением является обращение к врачу. Экспериментировать с народными средствами при этой разновидности заболевания не стоит. Если же симптомы и диагностика панкреатита указывают на хроническую форму недуга, то можно попробовать способы лечения, предлагаемые нетрадиционной медициной.
Положительный эффект в большинстве случаев дает фитотерапия. Применение травяных сборов позволяет заметно улучшить состояние людей, страдающих хроническим панкреатитом. Вот рецепт одного средства народной медицины:
- смешать в равных частях кукурузные рыльца, цветки ромашки и календулы, листья подорожника и траву мяты;
- взять 1 ч. л. из полученной смеси и залить 2 стаканами кипятка;
- поставить отвар на водяную баню на 15 минут;
- готовое средство настоять в течение 45 минут и процедить.
Отвар рекомендуется пить трижды в день за 15 минут до употребления пищи по 0,4 стакана, предварительно разбавляя теплой водой до объема стакана. Хранить средство можно в холодильнике до 5 дней.
Диета
Если при диагностике панкреатита выявлена острая форма, прием любой сомнительной пищи противопоказан, пока доктор не отдаст особые распоряжения.
При диетотерапии основным принципом является употребление пищи, которая оказывает щадящее действие на поджелудочную железу, желудок и печень. В периоды, когда происходит обострение хронического панкреатита, в первые два дня показан голод. Разрешается только жидкость, до полутора литров в сутки. Это может быть минеральная щелочная вода, некрепкий чай, отвар шиповника (не более двух стаканов).
Профилактика панкреатита
Предупредить развитие панкреатита вполне возможно. В первую очередь нужно следить за своим здоровьем. Некоторые болезни желчевыводящих путей и желчного пузыря, заболевания желудочно-кишечного тракта провоцируют возникновение воспаления поджелудочной железы. При ухудшении самочувствия и появлении подозрительных симптомов стоит незамедлительно обращаться к врачу, сдавать необходимые анализы и проходить назначаемые обследования.
Еще одна важная профилактическая мера – это уменьшение употребления алкоголя. Даже абсолютно здоровым людям специалисты советуют не пить в больших количествах спиртосодержащие напитки. При заболеваниях желудочно-кишечного тракта от алкоголя нужно и вовсе отказаться.
В заключение стоит отметить, что панкреатит (клиника, диагностика, лечение этого заболевания) – актуальная медицинская тема. При возникновении симптомов, указывающих на воспаление поджелудочной железы, нужно обращаться к врачу. Запущенное заболевание может привести к возникновению серьезных осложнений, угрожающих жизни.
Патогенез
Клиника и диагностика хронического панкреатита подтверждает тот факт, что при длительном течении болезни ткани поджелудочной железы претерпевают структурные изменения. Способность к выработке гормонов и ферментов снижается, начинает формироваться секреторная недостаточность. Боли постепенно становятся меньше выраженными, иногда вообще отсутствуют. В клинике выражен диспепсический синдром. Внешнесекреторная недостаточность проявляется синдромами мальдигестии и мальабсорбции.
При мальдигестии наблюдается нарушение при переваривании пищи, она просто не способна расщепляться до необходимых для всасывания размеров.
При мальабсорбции происходит нарушение в работе механизма непосредственно при всасывании в тонком кишечнике. Главными симптомами здесь являются показания стула:
- частый кашицеобразный стул;
- обильный, жирный, зловонный панкреатический стул.
Характерно скопление газов и вздутие живота, потеря массы тела. Как признак гиповитаминоза проявляется снижение зрения в сумерках, нарушается пигментация, возникает конъюнктивит, зуд кожи, стоматит, кровоточивость десен, анемия.Панкреатит, этиология, патогенез, клиника, диагностика, лечение которого известны всем студентам медицинских вузов, является опасным заболеванием. Хроническое течение способствует появлению сопутствующих заболеваний, таких как остеопороз, гипогликемия, панкреатогенный сахарный диабет.