Возможно ли ЭКО при климаксе? Этот вопрос возникает в жизни женщины по разным причинам. Одни слишком поздно встретили свою вторую половинку, другие только в зрелом возрасте осознали главное предназначение в жизни или достигли желаемого материального благополучия.
Еще недавно ответ врачей был вполне однозначным: экстракорпоральное оплодотворение и климакс являются абсолютно несовместимыми понятиями. Сегодня же прогрессивные технологии и инновационные методы медицины находятся на грани фантастики, и счастье материнства может испытать даже та женщина, которая пребывает в пре- или состоянии менопаузы.
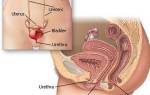
Выносить и родить ребенка самостоятельно в период климакса возможно, даже когда женская яйцеклетка уже утратила способность созревать. Дело в том, что ЭКО при климаксе осуществляется с помощью яйцеклетки донора, которую в условиях лаборатории оплодотворяют спермой выбранного мужчины и транспортируют жизнеспособные эмбрионы в полость матки женщины-реципиента.
После успешной процедуры возрастному организму дамы необходима гормональная поддержка, которая поможет плодному яйцу прикрепиться к стенке матки. Прием гормональных препаратов начинается с первых дней искусственного зачатия и не прекращается до тех пор, пока плацента не начнет вырабатывать уже свои гормоны.
Возможно ли ЭКО при климаксе
С наступлением менопаузы яичники прекращают функционировать, овариальный резерв исчерпывается, яйцеклетки не созревают, поэтому забеременеть физиологическим путем невозможно. В таких случаях рекомендуется проведение ЭКО с использованием донорских ооцитов.
Возможно ли ЭКО при климаксе с удачным результатом? По данным медицинской статистики, забеременеть удается 10–15% женщин, достигшим климактерического периода. Успешность проведения процедуры зависит от качества донорской яйцеклетки, длительности ее хранения, степени возрастных изменений в организме будущей матери.
Отражается ли ЭКО на детях?
Очень часто мелькает информация о том, что дети, зачатые таким способом, отличаются от сверстников. Конечно же, отличаются, ведь они такие долгожданные для своих родителей. Это главное их отличие. В остальном, как показывает жизнь, дети «из пробирки» ничем не отличаются от своих сверстников.
Также говорят, что дети из ЭКО бесплодны в будущем. Это тоже неправда. Даже у моей знакомой, которая родила девочку с помощью ЭКО в 1994 году, недавно родилась внучка. Так что это тоже неправда.
Вред этой процедуры до конца не изучен, но известно, что большое количество гормонов, которые вынуждена принимать женщина при ЭКО, не проходит бесследно. Все это супруги понимают, но идут на риск, так как это единственный шанс испытать счастье быть родителями.
Особенности проведения ЭКО при менопаузе
Можно ли делать ЭКО при климаксе, какова вероятность успешного зачатия и рождения ребенка? Решение о проведении процедуры принимает репродуктолог, основываясь на отсутствие противопоказаний, результаты лабораторных и инструментальных исследований. При сохранении менструального цикла (перименопауза) или искусственном климаксе выполняют забор жизнеспособных яйцеклеток на протяжении нескольких месяцев. Затем оплодотворенные эмбрионы подсаживают в полость матки реципиента, после подготовительной гормональной терапии.
Если созревание ооцитов не происходит, используют донорский биоматериал или собственные эмбрионы, заготовленные ранее. Применяют только половые клетки, которые находились в замороженном состоянии не более 10 лет. Вероятность удачного зачатия с использованием криоэмбрионов гораздо ниже, чем при подсадке свежих донорских яйцеклеток, взятых у здоровой женщины.
ЭКО после 50 с собственной яйцеклеткой
Чем старше женщина, тем выше риск развития наследственной патологии у плода. Кроме того, снижается функциональная способность яйцеклеток.
ЭКО после 50 лет с собственной яйцеклеткой возможно, если она до этого подверглась криоконсервации.
Криобанк позволяет хранить биоматериал неограниченное количество времени. Программа отложенного материнства предполагает использование собственных ооцитов при желании выполнить экстракорпоральное оплодотворение.
Физиологическая менопауза
У женщин климакс наступает в 45–50 лет. Это состояние сопровождается угасанием репродуктивной функции, нерегулярностью и полным прекращением менструаций, невозможностью зачатия ребенка. Фазы физиологической менопаузы:
- Перименопауза – аменорея на протяжении 1 года, период длится 2–4 года.
- Менопауза – полное прекращение менструаций, угасание функции яичников.
- Постменопауза наступает через год после прекращения месячных.
В период перименопаузы существует вероятность зачатия естественным путем, но из-за гормональной перестройки организма и снижения овариального резерва шанс забеременеть очень низкая. С началом менопаузы гестация может наступить только с помощью программы ЭКО. В постменопаузе происходит сильное истончение эндометрия матки, даже заместительная гормональная терапия не всегда дает результаты. Эмбрион не может имплантироваться и отторгается. В таких случаях рассматривается вариант суррогатного материнства.
Как менопауза влияет на репродуктивную систему?
Климатические изменения предвещают начало старения. Вместе с тем становятся менее активны все органы, которые отвечают за возможность зачатия и вынашивания плода – гормоны перестают вырабатываться, трубы становятся менее проходимыми, а затем совсем пересыхают – вся область малого таза прекращает обильно снабжаться кровью, кислородом и полезными веществами, яичники не созревают, слой эндометрия становится меньше. На фоне первичных признаков, которые происходят внутри организма, сама женщина может замечать вторичные проявления, которые являются симптомами пременопаузы:
- менструации приходят реже, сбивается цикл;
- выделения во время месячных скудные;
- в момент половой близости не происходит выделение секреции из влагалища;
- грудь теряет форму, уменьшается – остается только жировая прослойка, а молочные железы усыхают;
- появляются морщины;
- повышается потоотделение;
- мучают приливы – бросает то в холод, то в жар;
- меняется настроение.
Все это зависит от гормонального фона, нарушенного из-за перестройки организма.
Обратите внимание! Беременность – сильный всплеск для организма, поэтому старение замедляется еще на несколько лет.
Ранний и искусственный климакс
У некоторых женщин менопауза наступает раньше 45 лет. Патологический процесс может быть вызван истощением яичников, наследственной предрасположенностью, проживанием в плохой экологической обстановке. К нарушению гормонального фона также приводят частые стрессы, аутоиммунные патологии, болезни щитовидной железы, проведение химио- и лучевой терапии. Нередко диагностируется ранний климакс после ЭКО, патология развивается на фоне проведения гормональной терапии, после интенсивной стимуляции яичников.
При преждевременной менопаузе запасы яйцеклеток полностью не исчерпываются, поэтому возможно сохранение менструаций и овуляции. Около 5–10% женщин еще способны забеременеть самостоятельно. При полном истощении резерва ооцитов проводится стимуляция яичников или необходимо ЭКО с подсадкой донорского материала.
Медикаментозный или искусственный климакс вызывают по медицинским показаниям. Такой способ лечения применяется при бесплодии, эндометриозе, дисфункциональных маточных кровотечениях, миоме, риске развития раковых опухолей. Принудительное прекращение выработки половых гормонов требуется на этапе подготовки к программе экстракорпорального оплодотворения. Пациентки принимают гормональные препараты, подавляющие функцию яичников.
У женщин репродуктивного возраста после прекращения лечения работа детородных органов полностью восстанавливается, нормализуется менструальный цикл и увеличивается вероятность зачатия естественным путем. Овуляция происходит уже через 2–3 месяца после окончания терапии. После ЭКО при климаксе наступает долгожданная беременность.
Варианты лечения
В зависимости от состояния организма, жизнеспособности яйцеклеток и прочих факторов выбирается разновидность проведения процедуры:
- с донорской спермой, клетками супруга или с замороженным заранее материалом;
- с подсадкой чужих ооцитов;
- с использованием собственного банка ооцитов, например, замороженные ранее или собранные в течение нескольких овуляций.
Решение врача зависит от следующих факторов:
- наличие мужа – выбор спермотозоидов;
- возраст и степень менопаузы – полное затухание репродуктивного возраста или возможность искусственной стимуляции овуляции;
- программа искусственного климакса, когда бесплодной женщине медикаментозно создают условия пременопаузы, чтобы при выходе из такого состояния гормоны начали более активное поведение.
Читать
Как похудеть при климаксе?
Подготовка к процедуре
На подготовительном этапе все проходит идентично экстракорпоральному оплодотворению в обычном возрасте, но к пациентке после 45-50 лет предъявляются повышенные требования по приему лекарств, обследованиям и ведению здорового образа жизни.
Анализы для будущей матери ребенка:
- кровь из пальца и вены – может потребоваться несколько раз на протяжении терапии;
- сбор мочи;
- выявление инфекционных процессов;
- гормональный анализ – также сдается неоднократно до получения нужных результатов;
- цитология матки на дефекты;
- флюорографическое обследование, если у него истек срок годности (один год);
- маммография;
- ЭКГ;
- УЗИ всех внутренних органов, с особым напором на малый таз;
- изучение стенок матки через гистероскоп.
Для будущего отца дают направление на:
- спермограмма – анализ назначен на выявление количества спермиев, их жизнеспособности, нарушений; при плохих показателях используется материал неизвестного донора;
- кровь на группу и резус – есте некоторые несовместимые группы, они часто становятся причиной невозможности естественной беременности или риска рождения неполноценного ребенка;
- инфекционное обследование.
Обратите внимание! При недостаточно хороших показателях анализов и отцу, и матери назначаются дополнительные лекарства – терапия проводится до максимального удовлетворения требованиям.
Этапы процедуры оплодотворения
Первая стадия терапии – это гормональное восстановление, известное как ЗГТ. Так женский организм подготавливается к двум наиболее важным процессам:
- зачатие и укрепление эмбриона на стенке матки – без выкидыша;
- дальнейшее вынашивание.
Если уровень гормонов стимулировал овуляцию, то можно говорить об использовании собственных клеток. Встречаются случаи, когда семейная пара уже на этой стадии самостоятельно беременеет, без подсадки эмбриона.
Для женщин с уже развитым климаксом, когда менструации вовсе не приходят, а слой эндометрия полностью истончился, возможен только вариант с подсадкой чужих ооцитов.
Этапы:
- выбор донора – происходит по двум критериям – по медицинской карте и по личным качествам, внешности;
- медикаментозная помощь для синхронного вхождения в единый цикл обеими женщинами;
- созревание ооцитов, их изъятие;
- забор мужского семени;
- подсадка материалов – культивация оплодотворения и контроль за эмбрионами;
- их перенесение в матку.
Обратите внимание! При использовании способа эко у роженицы есть возможность выбрать, сколько детей она будет иметь. Часто выбирают двух – это позволит снизить риск выкидыша и не прижившегося плода.
Показания к проведению искусственного оплодотворения
Процедура ЭКО при климаксе с донорскими яйцеклетками рекомендуется в следующих случаях:
- синдром преждевременного истощения яичников;
- эндометриоз;
- врожденные патологии яичников, матки;
- возраст более 35 лет;
- синдром поликистозных яичников;
- генетические заболевания в анамнезе;
- неудачные попытки искусственного оплодотворения из-за низкого качества ооцитов;
- удаленные ранее яичники, придатки.
ЭКО при менопаузе не проводится в случае отсутствия матки, при вирусных, инфекционных заболеваниях урогенитального тракта, туберкулезе. Процедура не назначается женщинам, страдающим артериальной гипертензией, хронической почечной, печеночной недостаточностью, онкологическими заболеваниями, патологиями щитовидной железы, апластической анемией. К абсолютным противопоказаниям относится запрет к проведению гормональной терапии, раковые опухоли матки, яичников.
Условия для проведения экстракорпорального оплодотворения в период климакса
Экстракорпоральный способ оплодотворения – серьезный процесс, требующий тщательной подготовки и анализа данных о состоянии здоровья ее участников.
Обращаясь к специалисту, следует предоставить информацию, которая может иметь значение для благополучного проведения оплодотворения (наличие наследственных заболеваний, хронические недуги, перенесенные операции). Если у женщины уже есть дети, то важно рассказать о течении беременностей, о проблемах, если таковые ее сопровождали. На основе полученной картины врач сможет принять решение о необходимости дополнительного обследования и корректировки подготовительной и поддерживающей медикаментозной терапии.
Общими условиями для проведения искусственного зачатия в климактерический период являются:
- Отсутствие абсолютных и относительных противопоказаний. К абсолютным относятся наличие опасных заболеваний организма (ВИЧ, гепатит, сахарный диабет тяжелой формы, наличие серьезных сердечных патологий, онкология любой локализации, заболевания почек). В данном случае речь может идти только о привлечении суррогатной матери. К относительным противопоказаниям относятся те состояния организма, которые могут помешать правильному протеканию процесса зачатия in vitro, но не делающие его априори невозможным. После устранения этих причин можно вернуться к идее искусственного зачатия. Сюда можно отнести инфекции, эндометриоз, опухоли матки и придатков, удаление которых возможно провести с помощью органосохраняющих операций, обострения заболеваний.
- Наличие у пациентки возможности самостоятельного вынашивания ребенка. Сюда следует отнести отсутствие врожденных или приобретенных гинекологических патологий, наличие которых физически делают это невозможным (удаление репродуктивных органов, эндокринные заболевания в тяжелой форме и т. д.).
- Отсутствие противопоказаний для проведения гормональной терапии, ведь речь ведется об отрезке жизни женщины, когда естественная беременность и вынашивание уже не предусмотрены природой, а, значит, гормональный фон не способствует благополучному естественному протеканию всех явлений беременности и требует стимулирования извне.
Виды обследований при подготовке к оплодотворению
Чтобы сделать ЭКО, будущие родители должны пройти полное медицинское обследование. Женщины посещают гинеколога, репродуктолога, терапевта и психиатра. Если в анамнезе пациентки или ее мужа есть наследственные заболевания, родственники с врожденными пороками развития, их направляют на консультацию к генетику. Проводят кариотипирование (исследование хромосомного аппарата).
При отсутствии противопоказаний к ЭКО, удовлетворительном состоянии здоровья реципиента врач оценивает успешность процедуры, дает заключение о разрешении или запрете к проведению искусственного оплодотворения. В случае обострения системных болезней перед подсадкой эмбрионов рекомендуется пройти полный курс лечения и реабилитации.
Обследования
С возрастом показатели здоровья человека снижаются, проявляются хронические заболевания, которые могут препятствовать успешному протеканию беременности и негативно влиять на развитие плода. Поэтому перед проведением ЭКО будущая мама обязательно должна пройти полный осмотр, который позволит врачу спрогнозировать результаты предстоящего оплодотворения.
Список рекомендованных исследований:
- общий анализ крови;
- УЗИ сердца и щитовидки;
- цитологическая диагностика шейки матки;
- флюорография;
- осмотр грудных желез врачом-маммографом;
- анализ на присутствие в крови инфекций;
- консультации специалистов: терапевта, онколога, эндокринолога;
- УЗИ матки и гистероскопия половой системы женщины.
Обследования будущего отца обычно сводятся к изучению качества его спермы, определению и ликвидации в ее составе вредоносных бактерий, а также оценки возможности половых клеток осуществить оплодотворение.
Обязательные исследования для будущих родителей
Перечень анализов при подготовке к искусственному оплодотворению:
- маммография;
- биохимические, клинические анализы крови и мочи;
- исследования на наличие скрытых инфекционных заболеваний;
- анализ крови на резус-фактор;
- УЗИ органов малого таза, щитовидной железы;
- гистероскопия;
- коагулограмма;
- анализ на уровень половых гормонов;
- цитология шейки матки;
- электрокардиограмма;
- бактериологическое исследование цервикального канала;
- мазок на микрофлору влагалища;
- анализ на ВИЧ-инфекцию, сифилис, гепатит B, C;
- флюорография.
По показаниям женщина может быть направлена на сдачу анализа на уровень гормонов щитовидной железы, определение концентрации сахара в крови, иммунологические тесты, почечные, печеночные пробы. Чтобы оценить состояние эндометрия матки проводится кольпоскопия, микроскопия, гистероскопия детородного органа.
Для успешного ЭКО делают спермограмму семенной жидкости мужа, это позволяет оценить степень подвижности сперматозоидов. Мужчина также должен пройти исследования на урогенитальные, инфекции, сдать бактериологический анализ спермы на бактериальную флору, посетить андролога. Если родители страдают системными заболеваниями внутренних органов, требуется консультация профильных специалистов.
Нормы толщины эндометрия
Нормальная толщина эндометрия матки в менопаузе — один из первых показателей нормального состояния в здоровье женщины со стороны гинекологии. Когда происходит утолщение эндометрия и его разрастания, то выставляется диагноз – эндометриоз. Нормальные размеры матки в менопаузе немного отличаются от тех размеров, когда женщина рожала, или нет.
Для нерожавших женщин нормальные размеры следующие: ширина 46 м, длина 45 мм, если была неудачная беременность (выкидыш, замершая беременность) тогда размеры немного больше, в среднем 53 мм, а у после нормальной беременности размеры матки еще увеличиваются, и составляет 58 мм.
Как проходит процедура оплодотворения
ЭКО при климаксе и отсутствии овуляции проводится с использованием донорских ооцитов. Для этого выполняют забор яйцеклеток у здоровой женщины-донора, затем биоматериал оплодотворяют сперматозоидами будущего отца в лабораторных условиях. С целью зачатия используют собственные, ранее витрифицированные, ооциты близких родственников или половые клетки из криобанка клиники.
Подращенный в инкубаторе эмбрион подсаживают в подготовленную матку реципиента. Если слой эндометрия недостаточный (менее 7 мм), предварительно проводится гормональная терапия эстрогенами и гестагенами. ЗГТ продолжают весь первый триместр беременности, пока происходит формирование плаценты. Это позволяет избежать отторжения эмбриона. Терапия назначается индивидуально каждой пациентке и проводится под строгим контролем врача. После 14-й недели гестации начинается выработка собственных гормонов, необходимых для нормального вынашивания ребенка и ЗГТ прекращают.
При использовании свежих ооцитов подготовку донора и реципиента проводят одновременно, синхронизируют менструальные циклы, стимулируют овуляцию и выполняют забор яйцеклеток. Оплодотворение делают in vitro, после чего эмбрион помещают в инкубатор на 3–5 дней. На 17–18 сутки цикла зародыш переносят в полость матки. Весь процесс беременности протекает под контролем врача.
Изменения в женском организме во время климакса
Но, естественно, достоверно подтвердить или опровергнуть беременность может только квалифицированный гинеколог. Щепотку соды насыпьте в мочу, взятую утром. Медикаментозный искусственный климакс обратим.
- Однозначного ответа на этот вопрос нет, т.
- Их оплодотворяют и вводят в матку дамы.
- Как правило, женщинам зрелого возраста может потребоваться дополнительная гормональная поддержка во время беременности.
- Так случается, что люди, вошедшие уже в достаточно зрелый возраст, неожиданно находят друг друга и решают, что очень хотят общих детей.
Плохова Елена Юрьевна Врач-гинеколог-репродуктолог, к. На протяжении первых двух лет а лучше пяти половая жизнь должна проходить именно так, как и проходила до наступления данного переломного периода. Небольшая вероятность сохраняется даже при отсутствии менструаций.
- Приливы климакс что принимать
- Как облегчить симптомы климакса у женщин отзывы
- Щадящие гормональные препараты при климаксе
- Слабость при климаксе лечение
- Зуд и жжение в интимной зоне у женщин как лечить при климаксе
- Отзывы о климаксе после 50 у женщин
- Лекарственные средства при климаксе у женщин
- Киста яичников при климаксе лечение
- Лучшие успокоительные средства при климаксе
- Эффективные препараты от приливов при климаксе
Причины неудачного ЭКО при климаксе
Неэффективность процедуры искусственного оплодотворения может быть вызвана несоблюдением рекомендаций врача после подсадки эмбриона. До подтверждения факта беременности женщине необходимо воздержаться от половых контактов, сбалансировано питаться, вести здоровый образ жизни, избегать переутомления. Прием любых лекарственных препаратов должен обсуждаться с лечащим врачом.
Другие причины неудачного проведения ЭКО:
- антигенная несовместимость женщины и мужчины;
- недостаточная толщина эндометрия;
- гидросальпинкс;
- нарушение протокола ЭКО;
- неполноценный эмбрион;
- ожирение;
- гормональный дисбаланс;
- эндокринные заболевания;
- наличие антиспермальных антител в крови будущей матери;
- плохое качество спермы мужа.
ЭКО при климаксе имеет ряд преимуществ и недостатков. К плюсам относится исключение гиперстимуляции яичников, возможность зачать и родить ребенка даже при истощении резерва овуляционного, отсутствии овуляции. Основные минусы – это высокий риск самопроизвольного аборта, многоплодная беременность, вероятность внешнего сходства младенца с биологической матерью. Гормональная терапия может вызывать нарушение работы щитовидной железы, сердечно-сосудистой системы, повышает риск развития онкологических заболеваний.
Стоимость
Стоимость услуг такого типа достаточно высока. Она складывается из услуг донора, стоимости лекарственных препаратов, и самой манипуляции.
Цена манипуляции ЭКО
| Состав процедуры | Цена, рублей |
| Анонимный донор ооцитов+известный донор сперматозоидов+ перенос в матку («подсадка») | 250000-300000 |
| Анонимный донор ооцитов+известный донор сперматозоидов (без переноса) | 200000-250000 |
| Анонимный донор ооцитов+анонимный донор сперматозоидов перенос в матку («подсадка») | 300000-310000 |
| Анонимный донор ооцитов+анонимный донор сперматозоидов (без переноса) | 250000-300000 |
К этим ценам прибавляется также стоимость лекарств для стимуляции суперовуляции у донора яйцеклетки.