Что такое спаечный процесс и его влияние на беременность
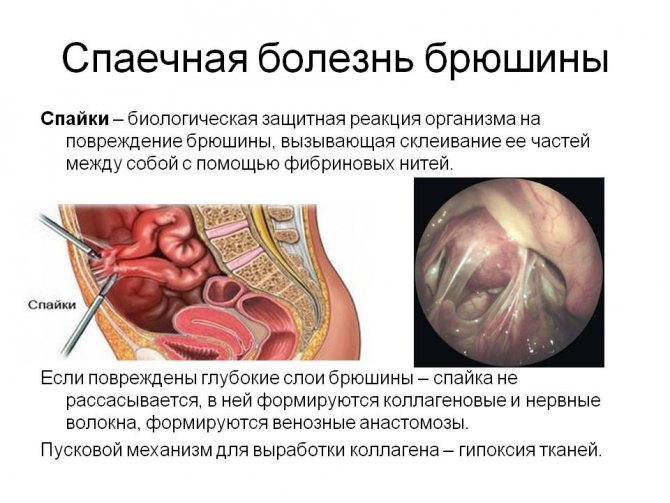
Спайками называются нитеобразные патологические образования из соединительной ткани, которые возникают после перенесенных инфекционных воспалений или оперативного вмешательства. Этими нитями между собой соединяются некоторые внутренние органы, чтобы остановить таким образом распространение патологического процесса.
Зачастую после выздоровления подобные новообразования рассасываются. При сильном и длительном воспалении тканевые соединения становятся плотнее, образовывая прочные нити на внутренних органах.
Вероятность забеременеть при спаечном процессе в малом тазу существенно снижается из-за того, что спайки препятствуют имплантации плодного яйца, нарушают проходимость маточных труб и провоцируют аномальное расположение яичников.
Спаечный процесс приводит к возникновению проблемы с зачатием и осложняет последующее течение беременности. Спайки могут соединять органы малого таза, в том числе и матку, между собой. Это препятствует естественному увеличению и растягиванию матки, когда плод начинает расти. Такое осложнение провоцирует сильную боль и развитие острых воспалительных процессов, повышает вероятность выкидыша.
Однако наличие спаек в малом тазу вовсе не является причиной постановки диагноза «бесплодие». Согласно статистическим данным половина женщин с подобной проблемой могут зачать и родить здорового малыша при условии надлежащего и своевременного лечения.
При наличии патологии женщине необходимо регулярно посещать гинеколога, чтобы избавиться от боли, снизить риск возникновения воспаления и преждевременных родов.
Причины формирования спаек при беременности и группы риска
Основными причинами образования спаек являются:
- длительное оперативное вмешательство в брюшной полости – кесарево сечение, удаление грыжи, маточной миомы, операции на кишечнике;
- осложнения после операций в виде нагноений и развития воспалений;
- внутреннее кровотечение после операции или аборта, в результате которого кровь попала в брюшную полость;
- травмы;
- внематочная беременность;
- ЗППП;
- воспалительные процессы органов малого таза;
- запущенная форма эндометриоза;
- использование внутриматочных спиралей.
В группу риска входят женщины, которые перенесли половые инфекции и воспаления органов малого таза (хламидиоз и сальпингит), имеют склонность к заболеваниям соединительной ткани, работают в холодных и влажных помещениях.
Спайки после удаления матки
Зачастую при обнаружении миомы матки, а также при запущенном и не подлежащем лечению заболеванию органов малого таза, врачи матку удаляют.
Гистерэктомия – операция по удаления наиважнейшего для женщины органа – матки. После нее основной проблемой может быть появление спаек. Чтобы этого избежать женщине требуется проведение некоторых процедур. Физиолечение – главная помощь при рассасывании рубцов, благодаря чему они становятся эластичными. Также женщине требуется активно двигаться, чтобы избежать появления новых синехий.
Если же после проведенного хирургического вмешательства у пациентки появилась температура, воспалились и опухли рубцы, начались кровянистые выделения, тогда требуется срочное обращение к врачу.
Если пациентка не лечится должным образом, и не обращает внимание на данные симптомы, у нее может начаться непроходимость кишечника. Данная патология приводит к еще одной операции.
Симптомы и признаки
В случае развития спаечного процесса в области малого таза появляется тревожная симптоматика, схожая с признаками возникновения дисфункции репродуктивной системы:
- сильная ноющая боль в районе образовавшихся спаек;
- расстройства стула в виде запоров или диареи;
- тошнота, рвота;
- повышенное газообразование;
- нарушение работы желудка;
- ощущение тяжести и вздутие живота;
- повышенная температура.
Такие признаки указывают на то, что патология прогрессирует. Острая нестерпимая боль внизу живота должна стать поводом для немедленного вызова бригады скорой помощи.
Спаечный процесс зачастую протекает бессимптомно. Беременность при спайках в малом тазу может не наступать на протяжении нескольких лет. В этом случае пациентки, не понимают истинную причину проблемы, теряют драгоценное время на ожидание.
Если у женщины не получается забеременеть после года активных попыток, гинекологи рекомендуют посетить специалиста и пройти полное медицинское обследование для исключения вероятности развития патологии.
Классификация
Условно синдром Ашермана бывает трех степеней тяжести. Условно они выделены, так как до проведения гистероскопии трудно судить о степени тяжести. Эти степени выделяют на основании количества спаек, их локализации, плотности самих тяжей, а также по степени нарушения анатомии полости матки.
Легкая степень характеризуется единичными спайками, тонкими и легко отделяемыми при гистероскопии. Основная локализация «нитей» — дно и боковые стенки матки. Как правило, эндометрий при легкой степени не страдает, то есть атрофии или склероза его нет. Порой на фоне легкой степени можно наблюдать спонтанные беременности, порой даже и с благополучным исходом.
Средняя степень – спайки имеют более прочную плотную структуру, их достаточно много, более 25% объема полости матки.
Тяжелая степень характеризуется толстыми и плотными спайками, занимающими более половины объема полости матки, деформацией полости матки. Часто сочетается с атрофией эндометрия, а также облитерацией или «закупориванием» спайками устьев маточных труб или канала шейки матки. Беременность и спайки в матке в этом варианте невозможны без качественной и многоступенчатой медицинской помощи.
Диагностика
Спайка на снимке УЗИ
Чтобы определить причину возникновения заболевания, гинеколог проведет осмотр и опрос пациентки, возьмет мазок из влагалища для последующего лабораторного изучения.
Выявить образовавшиеся спайки можно по результатам УЗИ. Обследование позволяет увидеть наличие патологического процесса и определить его характерные особенности. Анализ часто проводится с использованием специального физиологического раствора, позволяющего более детально рассмотреть малый таз и расположенные в нем органы.
Для подтверждения диагноза используется лапароскопия и МРТ. Эти методы инструментального обследования имеют следующие особенности:
- Магнитно-резонансная томография — более мощный и информативный источник обследования, чем УЗИ. Позволяет моментально фиксировать беременность со спайками, выявить наличие эндометриоза и тонкие нити соединительной ткани, которые впоследствии и превращаются в плотные спайки.
- Лапароскопия — внизу живота пациентки делается небольшой надрез. Через него внутрь брюшины врач вводит лапароскоп – приспособление, оснащенное видеокамерой. Затем в брюшную полость подается углекислый газ для того, чтобы врачу было легче рассмотреть происходящие в ней процессы. Лапароскопия дает возможность определить наличие спаек и сразу удалить их.
При беременности проведение МРТ и лапароскопии может быть небезопасным для ребенка. В такой ситуации врач ограничится ультразвуковым исследованием и мазком.
Методы терапии
В зависимости от специфики и запущенности заболевания лечение спаечного процесса осуществляется консервативными или оперативными методами. В комплексе к основному лечению врачи часто назначают посещение физиотерапевтического кабинета и выполнение комплекса специальных упражнений.
Медикаменты
Для снятия болевого синдрома, вызванного растяжением и изменением формы матки при увеличении размеров плода, применяются обезболивающие препараты. Чрезмерное сокращение мускулатуры матки и повышенный тонус могут привести к кислородному голоданию плода и образованию токсинов. При беременности чаще всего назначаются Спазмалгон или Баралгин в виде инъекций.
Для купирования воспалительного процесса, который часто сопровождает образование спаек, используются противовоспалительные препараты на основе парацетамола, аспирина или ибупрофена. Употребление любых препаратов при вынашивании ребенка необходимо обязательно согласовать с врачом.
При развитии спаечного процесса на фоне эндометриоза врачи назначают применение гормональных препаратов таких как Дюфастон, Прогестерон или Утрожестан. Подобные медикаменты помогают стабилизировать гормональный баланс и способствуют снятию болевых ощущений.
Могут быть назначены медикаменты, действие которых направлено на растворение фибрина – органического белка, составляющего основу спаек и тромбов. К наиболее распространенным фибринолитикам относятся Метализе, Актилазе, Фортелизин и Тромбовазим.
Физиотерапия и массаж
Физиопроцедуры, массаж и выполнение специального комплекса упражнений помогут проработать все группы мышц, повысить их эластичность, укрепить мускулатуру тазового дна, нормализовать кровообращение. Кроме этого, подобные манипуляции помогают восстановить анатомически правильное положение внутренних органов, растягивая существующие перемычки и предотвращая их дальнейшее укрепление и уплотнение.
Интенсивность и периодичность нагрузок, виды процедур может назначать только врач. Самостоятельное лечение, массаж или неправильное выполнение упражнений может спровоцировать необратимые последствия для здоровья матери и ребенка.
Хирургическое лечение
Лапароскопия — рассечение спаек
Оперативное вмешательство является крайней мерой и применяется только в том случае, когда прочие методы лечения не принесли желаемых результатов. Ставится вопрос о проведении лапароскопии с целью рассечения соединительных перемычек.
Специальное устройство – лапароскоп – оснащено инструментами для удаления застарелых спаек. После операции, проведенной уже во время беременности, женщина получает возможность выносить и родить ребенка без осложнений.
Лечение
Лечение синехий заключается в механическом их удалении и разъединении. Золотым стандартом во всем мире для этого является процедура гистероскопии – осмотра полости матки при помощи специального инструмента с камерой для визуального контроля. Гистероскоп имеет ряд специальных манипуляторов – ножей, ножниц, коагуляторов, при помощи которых и производят разъединение спаек.
Гистероскопия проводится, как правило, в первую фазу менструального цикла, после стандартной предоперационной подготовки женщины и, разумеется, под общим наркозом. Занимает эта манипуляция от 10 до 30 минут. Одновременно с механическим удалением спаек пациентке берут фрагменты эндометрия для гистологического анализа, чтобы подтвердить или опровергнуть атрофию эндометрия или эндометрит.
К сожалению, синдром Ашермана имеет четкую тенденцию к рецидивам или повторениям. Поэтому пациентке, планирующей беременность, рекомендуется планировать ее сразу после гистероскопии – после первых самостоятельных менструаций.
В противном случае неплохим вариантом профилактики рецидива является временное, на срок от 3 до 12 месяцев, введение в полость матки внутриматочной системы или «спирали». Идеальным вариантом являются спирали с серебряной оплеткой или компонентами типа прополиса в качестве противовоспалительной терапии. Также существуют различные методики введения в полость матки различных гелей и других субстанций, препятствующих «слипанию» стенок полости.
Очень важным фактором является состояние эндометрия. Если в результатах гистологии биопсии эндометрия присутствует неполноценность и явления атрофии эндометрия, важно в послеоперационном периоде подключать к лечению меры по восстановлению его функции – гормоны в циклическом режиме, физиотерапевтическое лечение, санаторно-курортное лечение.
Прогноз
Женщина не теряет возможности стать матерью после успешного курса лечения патологии медикаментами или удаления соединительных нитей хирургическим путем. Своевременное диагностирование заболевания и грамотная терапия повышает шансы забеременеть, выносить и родить здорового малыша.
Самым надежным методом сохранения женского репродуктивного здоровья является предупреждение образования спаек. Помочь в этом могут регулярные посещения гинеколога. На обычном осмотре врач может установить наличие начальных стадий заболевания. Своевременное лечение воспалительных процессов в органах малого таза и прочих гинекологических проблем, здоровый образ жизни и умеренная физическая активность позволят женщине сохранить здоровье в течение долгих лет.