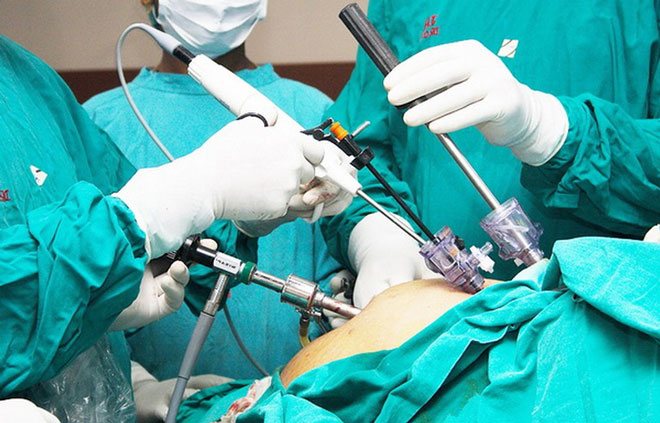
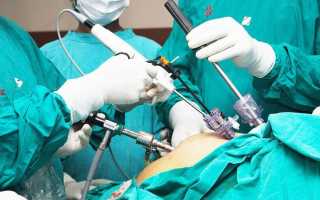
Показания к хирургическому лечению
Манипуляции проводятся при определенных аномалиях:
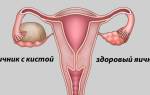
- при ретроцервикальной локализации очагов патологической активности;
- при кистах в теле яичника с эндометриоидной этиологией;
- при поражении самой матки проблемой;
- в случае отдельных осложнений – кровотечений, отсутствии положительной динамики от консервативных методик.
Подготовка
Подготовительные мероприятия предполагают выполнение аппаратных, инструментальных и лабораторных диагностик. Поставить предварительный диагноз можно на основании жалоб пациентки. Подтвердить патологию позволяет сонологическое обследование (УЗИ).
На УЗИ очень часто эндометриоз принимают за миоматозные узлы, дермоидную кисту и другие патологии. Самым достоверным диагностическим методом считается лапароскопия (для наружного эндометриоза) и гистероскопия (для внутренней формы).
Если пациентка не имеет противопоказаний для коагуляции, назначается подготовка:
- отказаться от употребления спиртных напитков за несколько суток до операции, так как алкоголь способствует разжижению крови и может стать причиной осложнения;
- исключить прием лекарственных средств, если они не назначены врачом, особенно аспирина и НПВС;
- за 4-6 суток до коагуляции начать прием сорбентов и ветрогонных средств с целью очищения кишечника и предотвращения газообразования, которое может помешать визуализировать очаги;
- за 3 суток убрать из рациона продукты, провоцирующие метеоризм (свежие овощи и фрукты, бобовые, хлебобулочные изделия, сладости);
- накануне операции отказаться от ужина, а после полуночи не пить воду;
- в день проведения процедуры делается очистительная клизма, исключается употребление воды и еды.
Непосредственно перед выполнением коагуляции проводится премедикация (подготовка к процедуре при помощи медикаментов). Женщине вводятся инъекции спазмолитика, седативного средства, а также препаратов, снижающих активность желез внутренней секреции.
Виды операций
Хирургическое вмешательство подразумевает иссечение или коагуляцию аномальных очагов. К распространенным методам терапии болезни относят:
- лапароскопию – малоинвазивную форму операции;
- лапаротомию – внедрение через брюшину к внутренним органам;
- через вагинальный доступ.
Операция по устранению очагов эндометриоза на брюшине малого таза
Терапия включает следующие этапы:
- полный диагностический осмотр проблемного участка;
- определение объемов и площади очагов патологии;
- предварительная подготовка к удалению разросшейся ткани – рассечение сформированных спаек и другие процедуры;
- прижигание или удаление проблемных участков при помощи электротоков, лазерного луча или термического воздействия.
Оперативное лечение эндометриоза яичников
Хирургическое удаление эндометриоза включает пошаговый алгоритм:
- проблемный яичник выделяют из спаек, которые разрезаются с помощью хирургического инструмента;
- врач проводит резекцию по границам непораженной ткани, тело очага патологической активности иссекается;
- место локализации очага обрабатывается лазерным лучом или электродами – с целью восстановления гемостаза;
- внутренние органы, расположенные в брюшной полости, промываются.
Тело кисты отправляется на гистологическое исследование. Удаление патологии целиком доступно при ее размерах, не превышающих 3 см в диаметре. Боле крупные новообразования удаляются по частям.
Хирургическое лечение ретроцервикального эндометриоза
В клиниках отдается предпочтение лапаровагинальной методике. Иссечение очага эндометриоза происходит через вагинальный доступ, в этот же время производится лапаротомия – для контроля над процессом удаления, оценки выраженности патологического процесса. По окончании манипуляции район вмешательства обрабатывается лазерной или электродной технологией.
Профилактика эндометриоза
Чем раньше при появлении первых симптомов эндометриоза женщина приходит на консультацию к гинекологу, тем выше шанс на полное избавление необходимости оперативного лечения. Попытки самостоятельной терапии или отсрочка обращения за помощью совершенно не оправданы: с очередным менструальным циклом появляются новые эндометриозные очаги, возникают кисты, усиливаются рубцовые и спаечные процессы, усугубляется состояние фаллопиевых труб.
Для профилактики эндометриоза, необходимо: обследование девочек-подростков и женщин с жалобами на боли во время месячных; курирование пациенток после абортов и других иных манипуляций на матке для ликвидации возможных последствий; своевременная и полная элиминация острых и хронических патологий гениталий; прием оральных гормональных контрацептивов.
Риск возникновения эндометриоза выше у курящих женщин в возрасте после 30-35 лет с коротким менструальным циклом, страдающих нарушениями метаболизма, ожирением, излишним весом; имеющих внутриматочные контрацептивы; с повышенным уровнем эстрогенов; страдающих иммунодепрессией; имеющих наследственную предрасположенность и перенесших операции на матке.
Удаление матки и последствия
Иссечение пораженного органа при эндометриозе проходит несколькими способами: радикальным или лапароскопическим. После вмешательства пациентка наблюдается в стационаре. При лапароскопии выписка проходит на 3-5 сутки, при классической операции женщина задерживается на две недели, до снятия шовного материала.
После хирургической процедуры возможно развитие осложнений:
- воспалительно-гнойные процессы в области швов;
- перитонит;
- нарушенное мочеиспускание;
- легочная тромбоэмболия;
- внутренние или влагалищные кровотечения.
Для предотвращения последствий необходимо соблюдать советы врача, носить специальный бандаж для поддержки мышц брюшины. В течение двух месяцев женщина не должна использовать тампоны, принимать горячие ванны, посещать парные, бани и сауны.
Возможные осложнения
После выскабливания женщина может столкнуться со следующими осложнениями:
- Перфорация матки или сквозное повреждение ее стенок– оно происходит, если шейка матки плохо раскрывалась или внутренняя структура ее стенок очень рыхлая.
- Надрыв шейки – он может произойти, если фиксирующие щипцы по каким-то причинам «слетают».
- Воспаление матки – при нарушении правил антисептики или орган был уже воспаленным на момент гинекологического вмешательства.
- Гематометра –скопление крови внутри матки.
- Повреждение базального слоя эндометрия –при агрессивном проведении процедуры «счищают» не только функциональный слой, но и базальный, без которого невозможно полноценное восстановление эндометрия – он станет очень тонким.
- Неполное удаление полипов или других образований.
Жизнь после процедуры
Перед выпиской из медицинского учреждения больной подробно объясняют правила:
- первые два месяца должны быть исключены любые физические нагрузки и половая близость;
- переход на сбалансированное ежедневное меню, обогащенное растительной клетчаткой;
- исключение употребление алкогольной, слабоалкогольной продукции, наркотических веществ;
- спортивные тренировки по мере сил и возможностей организма;
- ежедневные прогулки на свежем воздухе;
- соблюдение требований к интимной гигиене;
- отказ от применения внутриматочных контрацептивов – спиралей.
Причины возникновения
Учитывая факт невозможности установления точного места локализации разрастающихся тканей эндометрия в органах малого таза, специалисты не всегда могут определить причины возникновения патологии. Обычно срабатывают механизмы, способствующие развитию недуга. В их роли выступают:
- имплантационная теория – предполагает, что клеточные элементы эндометрия попадают за пределами матки на соседние органы и ткани в менструационный период;
- нарушение гормонального характера – наблюдается андрогенная дисфункция коры надпочечников, а также в организме повышено содержание определенных гормонов, вырабатываемых щитовидной железой;
- предрасположенность на уровне генетики – научно доказано, что существует в природе маркер, отвечающий за возможность развития недуга у нескольких представительниц прекрасного пола, принадлежащих одной семье;
- дисфункция иммунной системы – в том случае, если защитные силы организма активизированы, то «заброшенные» клетки эндометрия за пределы матки будут уничтожаться, однако, при дисфункции они приживаются и начинают функционировать;
- превращение (метаплазия) эндометрия – под воздействием определенных факторов клетки прочих тканей могут преобразоваться в эндометриоидную.
В качестве провокаторов развития недуга могут выступать:
- повреждения слизистой внутренних органов (к этому приводят многочисленные аборты и выскабливания);
- манипуляции гинекологического характера, проведенные на гениталиях (например, прижигание эрозии шейки матки, кесарево сечение);
- воспалительные процессы, сопровождающиеся инфекционными заболеваниями, половых органов;
- гормональная терапия, неправильно назначенная специалистом;
- установка внутриматочных средств контрацепции;
- болезни печени.
Кроме того, крайне важно, чтобы женщина меньше подвергалась стрессам, воздействию вредных внешних факторов окружающей среды, так как они также могут стать «косвенными» причинами развития патологии.
Препараты, подавляющие функцию половых эндокринных желез
Представители антигонадотропных гормонов – Даназол и Данол, которые блокируют пиковые выбросы фолликулостимулирующих и лютеиновых гормонов со сбережением их базального уровня выработки. Вследствие такого действия, замедляется стероидогенез в гонадах.
Также Даназол и Данол связывают андроген- и прогестеронзависимые рецепторы в эндометрии, подавляют пролиферативную и секреторную активности желез эндометрия. Курс терапии длится от 3-х до 6-и месяцев.
При лечении данными препаратами возможны побочные действия, которые составляют опасность для жизни больной – церебральный, коронарный, артериальный и венозный тромбозы, фатальный гепатит, рак яичников.
Что будет, если не лечить?
Отказ от лечения при наличии показаний – это прямая угроза здоровью женщины. Возможно развитие осложнений:
- Маточные кровотечения. Прогрессирующий эндометриоз матки захватывает новые слои, мешает полноценной работе органа, приводит к ежемесячной обильной кровопотере. Кровотечения ведут к анемии, могут угрожать жизни женщины,
- Хронический болевой синдром. Боль становится постоянной, возникает в любой день цикла, мешает вести полноценную жизнь,
- Злокачественные опухоли. На фоне эндометриоза растет риск развития рака. При перерождении тканей гистерэктомия станет неизбежной.
При наличии показаний матку надо удалять. Но если есть сомнения, стоит попытаться решить проблему иным путем. Всегда нелишним будет получить консультацию другого специалиста и выяснить, возможна ли органосохраняющая операция.
Методы лечения эндометриоза: от гормональной терапии до радикального удаления матки
Прогноз выживаемости при раке щитовидной железы у женщин
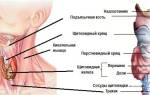
Щитовидная железа – относится к эндокринной системе и является среди ее желез уникальной не только по размерам (она самая крупная), но и по множественности функций, которые она несет. Можно назвать ее самой важной: она отвечает за скорость метаболизма, определяет температуру, АД, контролирует и регулирует работу всех органов и систем.
Щитовидка имеет особенность среди других желез и в том, что производимые ею тиреоидные гормоны она выделяет в кровь по надобности, остальное в железе сохраняется до необходимости. Она обильно кровоснабжается для того, чтобы захватывать йод из поступаемой пищи. По форме напоминает бабочку на передней поверхности шеи, дислоцированную чуть ниже щитовидного хряща и чуть выше яремной вырезки. Прикрыта кожей, поэтому ее можно легко пальпировать, что удобно при диагностировании ее патологий.
Из любопытных фактов
Бывшая солистка группы «Тату» Юлия Волкова в эфире программы «Зеркало для героя» призналась, что в 2012г. при обследовании у нее диагностировали РЩЖ. После сдачи анализов диагноз подтвержден. Юлия Волкова была прооперирована в Москве, все прошло хорошо. Но во время операции был случайно задет возвратный нерв, что обнаружилось уже после наркоза в палате. Из-за такой оплошности Юлия Волкова вынуждена была пройти еще 3 дополнительные операции по восстановлению голосовых связок. Как говорит сама Юлия Волкова, это был самый критический и серьезный момент в ее жизни. Все верно, диагноз РЩЖ – как приговор для артиста.
РЩЖ был диагностирован также у некоторых других знаменитостей, но все они пролечены и живы до сих пор. Среди них знаменитая ведущая Опра Уинфри, чета Бушей, Род Стюарт, мисси Эллиотт, греко-канадская актриса Ниа Вардалос из фильма «Моя большая греческая свадьба» и др.
Справка о РЩЖ
Карцинома (рак щитовидной железы) – в 95% случаев имеет эпителиальное происхождение, поскольку эпителиальные клетки, пожалуй, самые активные в плане размножения. Карцинома ЩЖ (щитовидной железы) возникает из клеток стенок фолликулов и парафолликулярных клеток типа С. РЩЖ занимает всего 1% среди всех онкологией, а смертность у него всего 0,5%. Очень много заболевших отмечалось после произошедшей катастрофы на ЧАЭС.
Рак щитовидной железы у женщины имеет пик заболеваемости от 45 до 60 лет у женщин, что в 3,5 раза выше, чем у мужчин. Но после 65 лет они начинают женщин обгонять. Сколько живут (прогноз) с раком щитовидной железы? У детей данная опухоль также возможна, причем у них она проявляется агрессивно. Злокачественная опухоль щитовидной железы чаще встречается среди европейцев. Рак щитовидки считается неагрессивной опухолью, которая не растет годами. Рак щитовидной железы: как выглядит классификация? Она довольно сложная и неоднозначная. При появлении узлов ЩЖ 5% из них будут злокачественные – данные статистики.
Причины рака ЩЖ
Рак щитовидной железы: определенные причины точно не установлены. Замечено, что в случае радиации заболеваемость увеличивается; например, после аварии на ЧАЭС заболеваемость выросла в 15 раз. Кроме этого, на частоту влияет дефицит йода. К провоцирующим факторам можно отнести также:
- Проведенная лучевая терапия головы и шеи способна спровоцировать рак – даже через десятилетия. Дело в том, что под лучами клетки начинают мутировать и активно делиться. Опухоли чаще всего в виде папиллярного и фолликулярного рака.
- Возраст за 40 лет. При этом в генах часто идет сбой клеток и тогда даже доброкачественная патология может малигнизировать.
- Наследственность – особый ген обеспечивает появление опухоли в 100%. Операция тогда проводится профилактическая.
- Вредное производство – работа с радиацией, цеха с горячими и тяжелыми металлами. 5. Стрессы – подрывают иммунитет, клетки которого осуществляют защиту от рака.
- Вредные привычки – алкоголь и курение также подрывают иммунную систему. Появлению РЩЖ способствуют хронические патологии половой сферы (нарушения гормонов яичников и гормональные патологии матки), мастопатии, ректальные образования, доброкачественные новообразования и узлы в железе, эндокринная множественная неоплазия, многоузловой эндемический зоб. Виды и формы рака щитовидной железы.
Классификация рака щитовидной железы: все раки ЩЖ имеют общее название – карцинома. Гетерогенная группа злокачественных новообразований размером меньше 1 см называется микрокарцинома щитовидной железы. Она может иметь структуру кисты и часто расположена в фиброзной железистой оболочке. Среди эпителиальных выделяют следующие виды рака щитовидной железы:
- папиллярный (занимает 76% — самый частый и благоприятный);
- фолликулярный (занимает 14%);
- медуллярный (неблагополучный и составляет 5-6 %);
- анапластический рак щитовидной железы (на эту разновидность выпадает около 4%).
- оставшиеся проценты – эпидермоидный рак, саркомы и лимфомы.
Злокачественные опухоли щитовидной железы делятся на высоко- и низкодифференцированные; первичные и вторичные, операбельные и неоперабельные, по типу клеток. Рак щитовидной железы: как развивается и виды?
Медуллярный рак часто растет в мышечные ткани и трахею. Одинаково часто поражает лиц обоего пола, после 40 лет. Обычно возникает наследственно, но может и спорадически. При нем всегда поражены другие железы — множественная неоплазия. Сложность лечения этого рака в том, что на радиойод он не реагирует. Требуется радикальное удаление. Рак щитовидной железы: при раке щитовидки сколько живут по возрасту? После 50 лет прогноз неблагоприятен и эффективность лечения низкая.
Фолликулярный – агрессивности больше, чем при ПР. Этиология чаще не лучевая. Онкология — болезни щитовидки злокачественного характера — во многом определяются формой. Нередко растет в сосуды, смертность достаточно высока. Название: опухоль напоминает пузырьки фолликулов. 30% случаев ее малоинвазивны – без последствий. 70% — метастазируют во все отдаленные органы. Несмотря на агрессивность, лечится успешно РЙТ.
Папиллярный рак (аденокарцинома) щитовидной железы – 70-80%. Втрое чаще появляется у женщин, от 30 до 50 лет. Может выявляться рано путем прощупывания. Поражение лимфоузлов после операции – 30%. Развивается очень медленно. Опухоль имеет множество мелких выступов – сосочков (папилли). Высокодифференцированная форма и хорошо лечится – 99% больных после лечения живут более 25 лет.
Анапластический рак щитовидной железы – встречается реже всех и он самый опасный. Процент излечиваемости самый низкий. Низкодифференцированная форма, может возникать в железе даже спустя 20 лет после облучения. Опухоль растет и распространяется в другие органы быстро – несколько дней или недель. В четверти случаев метастазирует в трахею, у каждого второго — в шейные органы и легкие. При диагностике анапластический рак щитовидной железы уже операции не подлежит. Самое интенсивное лечение эффекта не даст, прогноз плохой.
Стадии рака
Рак щитовидной железы: проявление и стадии — любая онкология имеет в своем развитии 4 стадии. Величина, локализация, рост вширь и вглубь рака важны для прогноза и выбора лечения.
Стадии рака щитовидной железы тоже в количестве 4:
- I стадия – симптомов нет, метастазов нет. Припухлость локализована четко в щитовидной железе. Размер до 2 см и в 1 половине. Пациент сам может прощупать небольшое уплотнение. Симптомы и этапы рака щитовидной железы у женщин и мужчин не отличаются.
- II стадия – опухоль уже выросла до 4 см и деформировала железу. Тогда же фиксируются и много мелких узелков Но прорастания в капсулу еще нет. Признаки и симптомы – узел на шее, не резкий локальный дискомфорт. Возможны метостазы со стороны поражения в лимфоузлы.
- III стадия – прорастание узла в капсулу. Сдавление трахеи, окружающих зон и врастание в них. Опухоль больше 4 см. Симптомы рака щитовидки при этом — становится трудно дышать и глотать. Одышка и удушье при этом появляется после физических нагрузок. Голос может стать осипшим или хриплым. Соседние лимфоузлы увеличены. Метастазы по обеим сторонам.
- IV стадия – ЩЖ больше 5 см и неподвижна. Опухоль глубоко внедрилась в окружающие ткани и дальние органы. Симптомы зависят от пораженного органа. Рак щитовидной железы: у женщин симптомы аналогичны клинике у мужчин.
Если это дыхание, то появляется кровянистый кашель. При головном поражении – мигренеподобные беспричинные алгии, анальгетиками они не снимаются. Симптомы: идет снижение веса и аппетита; гипертермия и нарастание слабости и бессилия.
Признаки метастазирования
Сразу надо отметить, что симптомы у женщин аналогичны мужским. Лимфоузлы шеи – уплотняются, становятся больше в размерах и воспаляются. Они врастают в кожу, но при ПР на прогноз это не влияет.
Рак щитовидной железы: какие симптомы могут быть при вовлечении головного мозга? Они проявляются упорными цефалгиями, снижением зрения, координации, возникают судороги.
При раке щитовидной железы первые признаки появления метастазов в кости – беспричинные переломы и боли, на рентгене – метастазы выглядят пустотами или наростами. Метастазы в печень – первые симптомы: желтуха, диспепсические проявления и тяжесть в зоне печени. Отвращение к мясу и жирной пище.
Симптомы рака щитовидной железы делят на начальные и последующие. Спереди на шее появляется узелок, односторонний. Эластичен, ограниченно подвижен и не болит. Такое образование постепенно растет и уплотняется. У щитовидки нормальной и здоровой уплотнений до 20 лет никогда не бывает – имейте это в виду. Таким образом, признаки рака щитовидки раннего характера – появление припухлости спереди на шее и увеличение шейного лимфоузла со стороны припухлости. Позже первые признаки рака щитовидной железы пополняются проявлениями:
- рост узлов и лимфоузлов;
- появляется кашель;
- становится осипшим голос;
- дисфагии;
- боль в узлах;
- удушье.
Рак щитовидной железы: как проявляется у женщин? Симптомы не отличаются от мужских — среди других проявлений: общая слабость, потение, анорексия; похудание.
Диагностические меропрятия
Как определить рак щитовидной железы? Проводится УЗИ, рентген и МРТ. УЗИ щитовидной железы – выявляет узлы, размеры и расположение. Опасны гипоэхогенные узлы, с размытыми краями, структурными неровностями и выраженным развитием сосудов.
Диагностика рака щитовидной железы должна быть обязательно подтверждена наличием атипических клеток – это точно определяется тонкоигольной аспирационной пункционной биопсией (ТАПБ). Карцинома: показатели гормонов щитовидной железы будут зависеть от уровня ТТГ.
Кровь на ИФА – определит наличие онкомаркеров. Некоторые гормоны при раке щитовидной железы будут повышены: кальцитонин – его рост бывает при медуллярной опухоли ЩЖ. Если операция уже произведена – говорит о М.
Рак щитовидной железы: анализы – диагностика проводится на генном уровне и определяется тиреоглобулин. Он повышается при папиллярных и фолликулярных формах РЩЖ. Вообще анализ гормонов на рак щитовидной железы является обязательным.
Ген BRAF – в норме его нет. При наличии он определяет прогноз при ПРЩЖ. EGFR – отражает скорость роста опухоли. Антитела против щитовидки – повышение их уровня в крови говорит о ПР. Рак щитовидной железы: диагноз и операция всегда тесно связаны. Мутации протоонкогена RET – его наличие диагностирует медуллярный рак.
Операция при РЩЖ
Карцинома: лечить рак щитовидной железы начинают даже при одном на него подозрении. При незначительном размере опухоли удаляется 50% железы и перешеек — гемиэктомия. Оставшаяся доля начинает работать за двоих. Карцинома – рак щитовидки; у щитовидной железы при этом многие врачи предпочитают удалять ее полностью. Это даст уверенность в отсутствии риска рецидива. Пораженные лимфоузлы и ткани также подлежат иссечению – тиреоидэктомия (полное удаление щитовидной железы) и лимфодиссекция.
Как происходит оперирование:
- Назначается дата операции, к которой не должно быть обострений хронических заболеваний или острых. Проводятся все лабораторные обследования: анализ крови на гормоны и коагулограмму, биохимия и ОАМ.
- Проведение консультаций всех узких специалистов.
- Щитовидной железы рак удаляют под наркозом. Длительность удаления – около часа. Если удаляются лимфоузлы, то 2-3 часа.
- В палате проводятся уже послеоперационные лечебные процедуры и мероприятия: ставится дренаж в рану для предотвращения отека, вставать не разрешается, перевязка и обработка раны. Дренаж убирается на другой день. Выписка на 2-3 день.
После операции на щитовидной железе
Практически жизнь с тиреоидэктомиейне меняется. Качество жизни не ухудшается. Фертильность и работоспособность у женщин полностью сохраняется. Первые 10 дней сохраняется локальная боль и отек шеи. Это проходят самостоятельно через месяц. До выписки швы обрабатываются медсестрой, затем пациент делает это дома сам.
Обязательным является РЙТ через 4-5 недель после проведенной операции. Через 3 недели начинается прием гормонов на весь жизненный период. Они необходимы для уменьшения ТТГ, стимулирующего щитовидку с развитием рецидива. Кроме того, обязательным является прием микроэлементов с вит.Д и Са.
Послеоперационное наблюдение
Больные после операции находятся на учете в онкодиспансере. Через 1,5 месяца после проведенной операции проводится сканирование всего организма йодом-131. Почему? Это нужно для выявления очагов метастазов. В последующем это повторяют раз в год. Оперированный больной обязательно повторно обследуется через полгода. Все время происходит прием гормональных средств.
В последующем обследование повторяют каждые полгода – УЗИ и анализы. Регулярно контролируют уровень гормонов тиреоглобулина и антител к тиреоглобулину. При метастазах они повышаются.
Послеоперационные осложнения
Они занимают 1-2%. Осложнения делятся на специфические и неспецифические. К последним относятся кровотечение, нагноение швов, отек – занимают меньше 1 % случаев. Все это можно лечить антибактериальной терапией.
Неспецифические осложнения выявляются в первый день – если этого нет, можно не волноваться. Специфические осложнения – травматизация паращитовидных желез и гортанных нервов. Последние прилегают к ЩЖ, иногда все-таки они задеваются и возникает афония, кашель, сиплый голос. Чаще всего развивающееся явление — временное.
При повреждении паращитовидных желез развивается гипопаратиреоз – снижение Са в крови. Проявляется это судорогами и миалгиями, покалываниях в пальцах.
Безоперационное лечение РЩЖ
Рак щитовидной железы лечится, лечение бывает и неоперационное. Оно назначается при неоперабельности рака, непереносимости наркоза, наличии других противопоказаний. Такое лечение только поддерживает общее состояние.
Каковы прогнозы
Рак щитовидной железы: последствия и прогноз – с величиной образования меньше 3 см есть возможность полного излечения. Меньше оптимизма вызывает рак у пожилых.
Щитовидная железа: на ранней стадии рак полностью излечим при его папиллярной форме. Выживаемость людей на 5 лет полные 95-100%случаев.
Щитовидная железа: последствия – рак фолликулярной формы IV стадии – больной имеет 5-летнюю выживаемость в 55% случаев. А при более ранних стадиях – полное излечение.
Выживаемость с новообразованием: при раке щитовидной железы (4 стадия медуллярной формы) – выживаемость в 5 лет – меньше 30%. 1 и 2 стадии – вылечивание 98% больных. Проживет такой больной больше 15 лет. При апластическом раке продолжительность жизни составляет меньше и до года.
Инвалидность при РЩЖ
Щитовидная железа: вылечить рак щитовидной железы можно даже на 3 стадии полностью. Это требует применения ряда методов. Сюда входят сама операция, РЙТ, лучевая терапия. По состоянию больного ему можно временно давать группу инвалидности.
- 3 группа дается, если имеется: средний гипотиреоз, небольшой гипопаратиреоз, ограничение подвижности плечевого сустава (этого исключить нельзя).
- 2 группа инвалидности: 2-стороннее повреждение возвратного нерва, резкий гипотиреоз, 2 степень гипопаратиреоза, проведенное лечение было нерадикальным, неизвестный прогноз.
- I группа дается при 3 степени гипотиреоза, не выявленном и тяжелом онкопоражении, снижение ЩЖ с миокардиодистрофией и миопатией.
При радикальном удалении больничный выдается на 3 месяца. Обязателен период реабилитации.
Количество дней при этом определяется этапом, видом опухоли, методикой вмешательства. При назначении лечения лучами и химии – реабилитация удлиняется. Хирургический больной с РЩЖ может частично восстановиться до 3 лет, а полностью – до 5 лет и больше. Для продления имеют значение частые рецидивы и неэффективность терапии.
Лечение рака щитовидной железы в Израиле и диагностика патологии имеет очень хорошие результаты. Каждый подход исключительно индивидуален, с учетом множества факторов. Онкологическая хирургия в Израиле вообще имеет очень высокие достижения. Это объясняется мощной диагностической базой таких клиник и высоким профессионализмом врачей. Лечение рака щитовидной железы в Израиле успешно проводится в Государственной больнице Шиба в отделе радиационной онкологии, в центре им. Рут Раппопорт, центре Рамбам.